Что значит повышенный холестерин в крови – что делать и как снизить его повышенный уровень в крови у мужчин и женщин, принципы лечения, диета при гиперхолестеринемии, причины, по которым назначаются препараты в форме таблеток
Повышенный холестерин в крови – причины, что делать и как лечить
Гиперхолестеринемия, атеросклероз – главный фактор риска развития заболеваний сосудов, сердца. Почему холестерин повышен, как распознать первые симптомы патологии, методы диагностики и варианты лечения рассмотрим далее.

От чего холестерин может повышаться
В 80% случаев скоплению избыточного холестерина способствует неправильное питание, образ жизни.
- Злоупотребление алкоголем, курением. Этиловый спирт, никотин нарушают липидный обмен, вызывая усиленную выработку ЛПНП печенью. Получается, что хорошие ЛПВП просто не успевают защитить сосуды. Никотиновые смолы, спирт, сами по себе, вне связи с холестерином, делают сосуды ломкими, проницаемыми, ухудшают работу печени, что увеличивает риск атеросклероза.
- Высокое артериальное давление. Хроническая гипертония часто вызывает повреждение сосудистых стенок. Это может повлечь скопление жиров, из которых впоследствии формируются атеросклеротические бляшки. Дисбаланс липидов также может быть причиной гипертонии. Суженные сосуды увеличивают нагрузку на сердце, заставляя его работать с большей силой.
- Неправильное питание. Преобладание жирных блюд, полуфабрикатов, острой, маринованной, копченой пищи нарушает обмен липидов. Жиры не успевают перерабатываться, откладываются «про запас». Появляется – лишний вес, возрастает уровень холестерина. К группе риска также относятся любители обезжиренных, безхолестериновых диет. Не получая извне необходимые жиры, печень начинает продуцировать их больше, чем нужно, чтобы восполнить недостающие элементы.
- Неустойчивое психоэмоциональное состояние. Во время стресса вырабатывается кортизол, разрушающий белок, увеличивающий уровень глюкозы в крови. Все это нарушает метаболизм, приводит к воспалению сосудов.
- Хронические заболевания: дисфункция печени, почек, щитовидной железы, сахарный диабет. Все болезни вызывают липидный дисбаланс, воспаление сосудистых стенок. При повышенном холестерине риск появления атеросклеротических бляшек увеличивается.
- Лекарства: диуретики, стероиды, оральные контрацептивы, бета-блокаторы. Увеличение концентрации вредных ЛПНП иногда является следствием приема этих препаратов. Специфического лечения не требуется. Уровень липидов нормализуется через 3-4 недели после прекращения приема лекарств.
В 20% случаев гиперхолестеринемия появляется из-за генетических аномалий. Печень вырабатывает чрезмерное количество этого вещества или не удаляет ЛПНП из крови. Признаки наследственной гиперхолестеринемии обычно появляются после 18-20 лет.
У женщин рост холестерина происходит во время менопаузы, когда прекращается выработка эстрогена. Именно этот гормон предупреждает дисбаланс уровня липопротеидов до климакса. Однако если организм здоров, обмен веществ нормализуется, как только стабилизируется гормональный фон.
У мужчин изначально содержится очень мало эстрогена. Поэтому риск атеросклероза, сердечно-сосудистых заболеваний у них выше. Мужчинам рекомендуется контролировать уровень холестерина, начиная с 30 лет, когда снижается активность метаболических процессов.
Норма липидограммы
Нормальный уровень общего холестерина составляет 3,3-5,5 ммоль/л. Однако этот показатель не отражает полного состояния сосудов, риск атеросклероза, болезней сердца. Фактором, определяющим степень риска развития сердечно-сосудистых заболеваний, является содержание его разных фракций: ЛПНП, ЛПВП, триглицеридов.
Рекомендуемая норма:
- общий ХС – 3,3-5,5 ммоль/л;
- ЛПНП – меньше 2,6 ммоль/л;
- ЛПВП – 0,70-2,00 ммоль/л;
- триглицериды – 0,46-1,86 ммоль/л.
Уровень холестерина свыше 5,5 ммоль/л считается пограничным, представляет риск для здоровья, поскольку излишки триглицеридов, плохих липопротеинов могут закупорить сосуды, создав препятствия току крови. Нарушенное кровообращение, кислородное голодание тканей – причина острых инфарктов, инсультов, ишемии внутренних органов.
Симптомы гиперхолестеринемии
Повышенный холестерин не имеет ярко-выраженных признаков, вызывает опасные сердечно-сосудистые осложнения: инфаркт, инсульт, ИБС и выявляется во время диагностики.
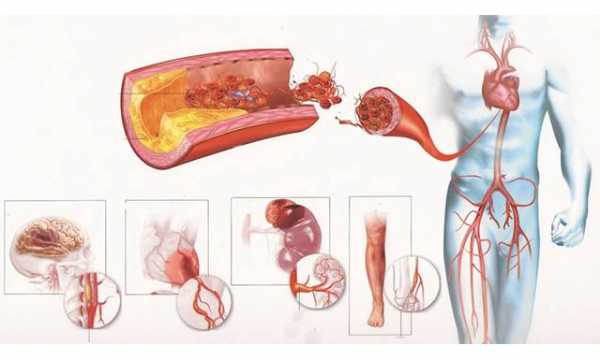
Ряд неспецифических признаков указывающих на наличие атеросклеротических бляшек, вызывающие нарушение кровообращения:
- Коронарная недостаточность. Сопровождается одышкой, частыми болями в грудине, сильным потоотделением. Артериальное давление нестабильно – резко повышается или резко понижается.
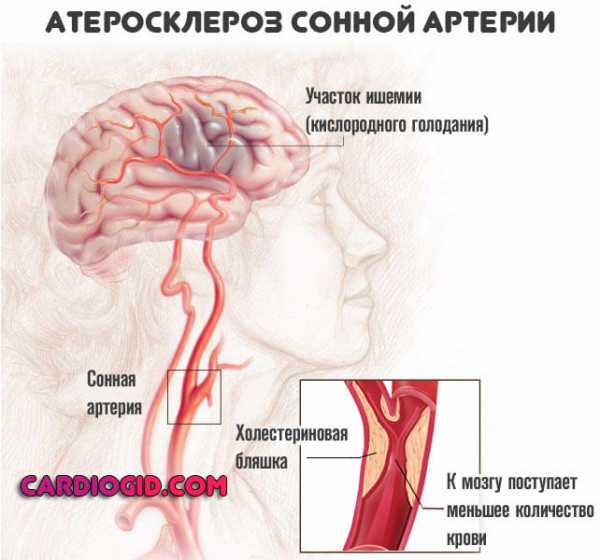
- Нарушение кровообращения головного мозга. Начальная стадия сопровождается частыми приступами головной боли, внезапными головокружениями. Со временем наблюдается ухудшение памяти, изменение поведения, забывчивость, нечеткая речь.
- Поражение сосудов брюшной полости. Проявляется затрудненным, болезненным пищеварением, вздутием живота после еды, тошнотой, быстрым насыщением.
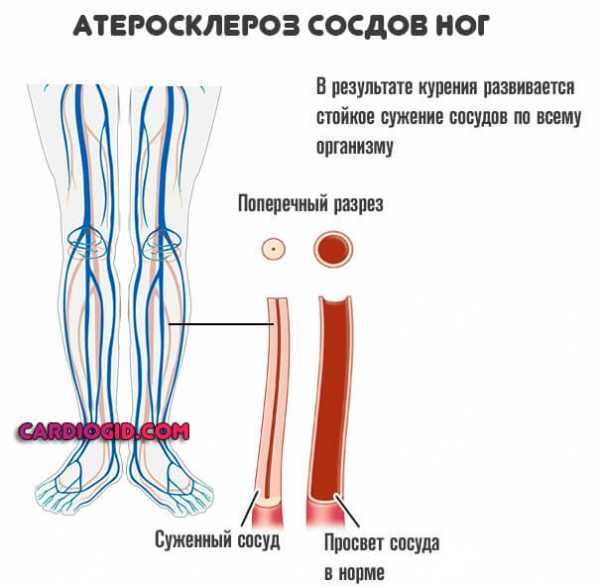
- Атеросклероз артерий ног, рук. Блокирование притока крови вызывает покалывание, жжение пальцев ног или рук, иногда ощущаются внезапные приливы жара. Со временем появляются ноющие боли, хромота, отеки, онемение участков кожи, долго незаживающие трофические язвы.
Длительно существующее нарушение обмена липидов или наследственная гиперхолестеринемия проявляются внешними симптомами:
- Ксантомы, ксантелазмы – выпуклые или плоские пятна белого, светло-желтого цвета. Образуются под кожей век, пальцев рук, ног. Представляют собой подкожные скопления жира.
- Липоидная дуга глаза – белый или серовато-желтый слой липидных отложений на роговице. Чаще появляется после 50 лет, но может проявиться у молодых лиц с семейной гиперхолестеринемией.
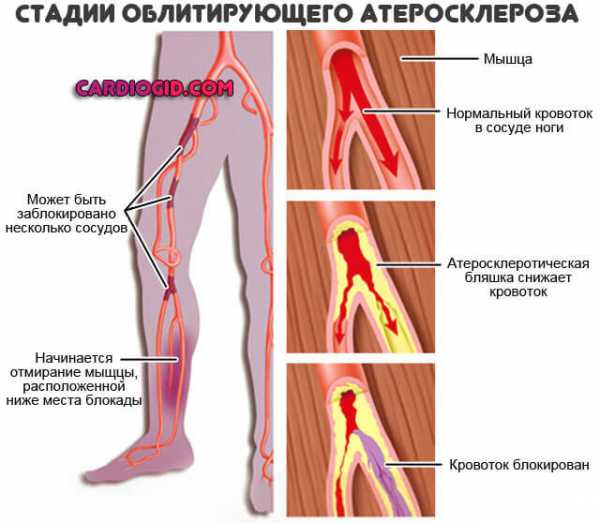
Холестериновые бляшки чаще всего поражают артерии грудной, брюшной области, сосуды почек, ног, головного мозга. Клинически болезнь проявляется, когда происходит сужение артерий на 50% и более.
Если дисбаланс липидов длительное время остается незамеченным, это создает условия для развития тяжелых сердечно-сосудистых осложнений, вызывает изменения других органов:
- Болезни сердца, головного мозга. Гиперхолестеринемия увеличивает риск инфаркта, инсульта в 2 раза. Снижение концентрации опасного вещества, уменьшает вероятность появления осложнений.
- Ишемия внутренних органов. Атеросклеротические бляшки могут поразить артерии любого органа. Недостаточное кровоснабжение нарушает их работу. Быстрое прогрессирование болезни может привести к дисфункции печени, почек, отеку легких, хроническим заболеваниям пищеварительного и кишечного тракта.
- Отеки, трофические язвы, гангрена ног. Недостаточное кровоснабжение нижних конечностей вызывает воспаление, распространяющееся вглубь мягких тканей. Без своевременной медицинской помощи начинается некроз тканей, гангрена, которая может привести к ампутации конечности.
- Артериальный тромбоз или атеротромбоз. Поражение эндотелия сосудов, снижение кровотока – главные причины появления осложнения. В 20% случаев приводит к артериальной эмболии, что угрожает инфарктом любому органу.
Единственный способ выявить рост холестерина на ранних стадиях – сделать липидограмму. Анализ желательно проводить после 20 лет каждые 5 лет. При наследственной предрасположенности, имеющихся факторах риска – каждые 2-3 года.
Как снизить высокий холестерин – продукты вместо статинов

Меню диеты должны составлять продукты, стимулирующие выработку ЛПВП, очищающие организм от шлаков, токсинов, ЛПНП. К ним относятся:
- Морковь, капуста, свекла, кабачки, зелень занимают первое место среди рекомендованных продуктов. Содержат пищевые волокна, клетчатку, выводят из кишечника около 20% холестерина, не допуская его всасывания кишечником. Меню должно содержать овощных блюд больше, чем остальных.
- Рыбий жир содержит жирные кислоты омега-3. Они увеличивают выработку холестериновых частиц высокой плотности, выводят излишки ЛПНП, восстанавливают сосуды. Большое количество рыбьего жира содержат жирные сорта морской рыбы.
- Льняное масло, семена льна. Содержат полиненасыщенные жирные кислоты, увеличивают выработку липопротеинов высокой плотности. Ежедневно рекомендуется употреблять 10-30 г масла или 2 ст. л. льняного семени.
- Яичный белок, диетическое мясо: курица, индейка, крольчатина. Поддерживают баланс жиров, белков, углеводов. Куриный белок не содержит холестерина, улучшает метаболизм.
- Цельнозерновые каши: гречневая, кукурузная, овсяная, перловая, пшенная. Содержат магний, клетчатку, лигнин, бета-глюкан. Снижают повышенный холестерин, сахар, улучшают сосуды, очищают печень от токсинов.
- Грецкие орехи, миндаль, фисташки (жареные без масла, несоленые) богаты бета-ситостеролом. Ежедневно рекомендуется употреблять 20-30 г орехов, не больше. Избыток может привести к снижению концентрации витамина Е, бета-каротина, усваиваемых кишечником. Орехи можно добавлять в каши, творог, фруктовые салаты.
- Ягоды: малина, черника, вишня, клюква содержат много марганца, понижают холестерин, увеличивают эластичность сосудов. Наиболее полезны свежие плоды, но они сохраняют полезные микроэлементы и после заморозки.
- Цитрусовые богаты витамином С. Если ежедневно употреблять 100-200 г этого элемента, уровень холестерина через 2 недели снизится на 5%.
- Грибы содержат клетчатку, белок, статин, блокирующий синтез частиц с низкой плотностью. Однако считаются тяжелой для усвоения пищей, поэтому их рекомендуется потреблять умеренно.
- Фасоль, артишоки «собирают» излишки холестерола. Достаточно ежедневно съедать 200 г отварной фасоли, чтобы снизить его концентрацию.
- Соя – хорошая альтернатива мясным продуктам. Снижает уровень ЛПНП, повышает ЛПВП. Однако ее не желательно употреблять чаще 3-4 раз/неделю. Соевый протеин содержит изофлавоны, которые подобно избытку эстрогена, усиливают риск развития рака груди.
При сбоях липидного обмена важно правильно питаться и соблюдать режим. Для поддержания пищеварения, общего тонуса рекомендуется питаться 5-6 раз/день небольшими порциями. Необходимо полностью исключить из меню транс-жиры. Они содержатся в маргарине, спреде, кондитерских изделиях, изготовленных на их основе.
Варка, запекание без корочки, тушение сохраняют максимум полезных макро- и микроэлементов. Обжаривание, маринование, консервированные овощи, грибы теряют 70% своих полезных свойств, содержат большое количество канцерогенов, специй, уксуса, поэтому их нежелательно употреблять при повышенном холестерине, заболеваниях сердца.
Народные средства
Средства народной медицины – хорошее дополнение к диете. Однако прежде чем применять их, желательно проконсультироваться с врачом. Это поможет избежать аллергических реакций, побочных эффектов.

Наиболее действенными считаются следующие рецепты:
- Лимон с чесноком. 1-2 неочищенных лимона, 1 крупную чесночную головку пропускают через мясорубку. Заливают 0,5 л воды комнатной температуры. Настаивают 3 дня. Принимают по 50 мл трижды/сутки. Длительность лечения 3-4 недели. Средство противопоказано при язвенной болезни, гастрите, панкреатите.
- Цветки липы. Сухие соцветия перемалывают кофемолкой. Принимают по 1 ч. л., запивая водой, за полчаса до еды по утрам. Липовые соцветия нежелательно принимать при заболеваниях ЦНС, мочевыделительной системы.
- Семена льна, укропа. По пол стакана ингредиентов смешивают, заливают 0,5 л кипятка, настаивают 24 часа. Настой принимают по 1 ст. л. трижды/день до еды. Если гиперхолестеринемия сопровождается нервными расстройствами к семенам можно добавить 1 ч. л. измельченного корня валерианы.
- Настойка прополиса. 50 г прополиса измельчают, заливают 0,5 л спирта. Настаивают 14 дней. Принимают по 7 капель перед едой. Настойку можно разбавить небольшим количеством холодной воды. Длительность лечения 3 месяца.
- Настой из чеснока по-тибетски. 100 г измельченного чеснока заливают 100 мл спирта, настаивают 7 дней. Спирт можно заменить 200 мл водки, тогда время выдержки увеличивают до 14 дней. Настойку принимают три раза/день, начинают с 2 капель, каждый раз количество увеличивают на 1 каплю. Постепенно доводят до 20, затем уменьшают, доводя до начальной дозировки. Курс лечения можно повторить через 2-3года.
- Гречневая мука. 100 г муки заливают 200 мл теплой воды, доводят до кипения, кипятят 5 минут. Принимают по 100 г/день, можно за несколько раз.
- Отвар из овса. 1 стакан зерна заливают 1 л кипятка, проваривают, пока объем массы не уменьшится вдове. Пьют по пол стакана трижды/день, можно подсластить медом.
- Проросшие семена люцерны. Съедают по 1-2 ч. л. утром, перед едой. Можно добавлять к салатам, гарнирам. Сухие семена проращивают самостоятельно, накрыв пленкой, промывая водой 1-2 раза/сутки.
- Лечение соками достаточно проводить 5 дней/месяц. Свежевыжатые соки пьют дважды/день по 150 мл. Быстро снижают уровень опасного вещества напитки из сельдерея, моркови, свеклы, огурца, зеленых яблок, капусты, апельсина.
- Плоды шиповника, боярышника. 150 г измельченных плодов заливают 300 мл спирта, настаивают 2 недели. Принимают по 10 мл вечером перед едой.
Растений, помогающих нормализовать липидный обмен, снизить уровень липопротеинов много. Самые доступные и действенные:
- Толокнянка содержит много флавоноидов, оказывает мощное антихолестериновое действие, укрепляет организм.
- Зверобой, женьшень – считаются настоящими природными статинами. Снижают скорость выработки холестерола печенью, связывают опасные частицы, которые уже находятся в крови.
- Листья земляники выводят излишки ЛПНП, токсины, шлаки, нормализуют обменные процессы.
- Корень одуванчика улучшает работу сердечно-сосудистой системы. Очищает сосуды, предотвращает оседание липопротеинов на сосудистых стенках. Это хорошее профилактическое средство против холестериновых бляшек.
- Календула улучшает кровь, укрепляет сосуды, оказывает противовоспалительное действие. Замедляет развитие атеросклероза, повышает ЛПВП.
- Золотой ус содержит большое количество природных стероидов, флаваноидов, усиливающих выработку полезных липидов. Также его хорошо применять для профилактики атеросклероза, повышения иммунитета, нормализации метаболизма.
Для снижения холестерина используют одну или сразу несколько трав, смешивая в равных пропорциях. 100 г смеси заливают 250 мл кипятка, настаивают 30-60 минут, выпивают за несколько раз. Ежедневно готовят свежий настой. Курс лечения длится от 1,5 до 3 месяцев.
Лекарственные препараты
Если питание не помогает нормализовать повышенный холестерин, его показатели стабильны или превышают 5,5 ммоль/л, могут быть назначены гиполипидемические лекарства. При аномально высоком уровне холестерола, наследственной гиперхолестеринемии медикаментозное лечение назначается вместе с диетой.
Есть несколько групп препаратов:
- Статины: Ловастатин, Розувастатин, Симвастатин, Аторвастатин. Основные лекарства для лечения высокого холестерина. Обладают множественными противопоказаниями, побочными эффектами. При их приеме требуется наблюдение за состоянием пациента. Дозировка подбирается индивидуально.
- Фибраты: Фенофибрат, Ципрофибрат, Безафибрат, Клофибрат. Уменьшают концентрацию органических жиров. Предназначены для нормализации обмена липидов. Часто применяются вместе со статинами.
- Никотиновая кислота: Ниацин. Нормализует уровень липопротеинов, повышает ЛПВП, снижает ЛПНП, замедляет развитие атеросклероза. Эффект заметен через 5-7дней после начала лечения.
- Секвестранты желчных кислот: Колестипол, Холестирамин. Не эффективны при чрезмерной концентрации триглицеридов. Часто назначаются как вспомогательные препараты комплексной терапии.
- Лекарства, ингибирующие абсорбцию холестерина: Эзетимиб, Эзетрол. Новый класс гиполипидемических препаратов. Препятствуют всасыванию холестерина кишечником, уменьшая его поступление в печень. Больший эффект наблюдается при применении препаратов со статинами.
Через 3-5 недель после начала лечения пациенту назначают сдачу липидограммы для проверки эффективности лечения. Если больной не восприимчив к тому или иному препарату, врач назначает несколько лекарств или увеличивает дозировку назначенного ранее средства.
Холестерин и беременность
Во 2 и 3 триместре беременности значения липидного профиля изменяются, показатели увеличиваются, что является нормой. Печень вырабатывает двойной объем холестерина, поскольку он необходим для нормального развития плода.
Во время беременности высокий холестерин вариант нормы. Однако если уровень превышает 12 ммоль/л требуется коррекция питания, затем проведение повторной липидограммы. При наследственной предрасположенности к гиперхолестеринемии анализ на общий ХС желательно сдавать каждые три месяца.
Если диета не эффективна, врач может назначать гиполипидемические препараты, при условии, что пользы от лечения будет больше, чем потенциального вреда. Принимать лекарства без назначения врача, применять народные рецепты категорически запрещается. Все средства имеют побочные эффекты, которые могут негативно сказаться на развитии ребенка.
Профилактика
Сбалансированное питание, активный образ жизни, отказ или ограничение вредных привычек – хорошая профилактика сбоев липидного обмена, атеросклероза, заболеваний сердца.
Диета помогает снизить вес. Потеря 2-5 килограммов улучшает контроль над уровнем холестерина. Для этого не требуется длительных голоданий, жестких диет с отказом от привычной пищи.
Улучшить привычный рацион можно следующим образом:
- Уменьшить потребление животных жиров, транс-жиров. Животные жиры должны составлять примерно 10% рациона, а от транс-жиров желательно полностью отказаться. Маргарин, спреды можно заменить оливковым, кукурузным маслом. Сливочное масло можно употреблять 1-2 раза /неделю.
- Употреблять больше цельнозерновых продуктов: бурый рис, цельнозерновой хлеб, отруби, хлебцы.
- Овощи, фрукты, ягоды должны составлять основу ежедневного меню. Готовьте из них овощные супы, рагу, салаты. Из свежих или замороженных ягод получаются вкусные, полезные десерты, смузи.
- Ограничить поступление экзогенного холестерина. Больше всего его содержат субпродукты, яичные желтки, свинина, цельное молоко, сливки, домашние сыры.
- Не забывать про орехи, семена, содержащие фитостеролы. Их регулярное употребление помогает снизить концентрацию опасных липидов на 15%.
Не стоит слепо следовать моде, соблюдая новые, неизвестные диеты. Зачастую они помогают избавиться от лишних килограммов лишь на короткое время. Диеты могут быть опасны, поскольку исключают из питания важные для жизнедеятельности компоненты.
При гиперхолестеринемии рекомендуется придерживаться разнообразного меню. Каждый день можно употреблять:
- злаки – по 100-200 г утром или вечером;
- овощи, фрукты – по 3-5 порций;
- молочную продукцию с низким содержанием жира – утром, после обеда, перед сном;
- постное мясо, птицу, рыбу – по 200 г:
- сладости: мед (1 ст. л.), горький шоколад (1/4 плитки), сухофрукты, цукаты, халва, мармелад, пастила (50 г).
Справиться с высоким уровнем холестерина помогает средиземноморская диета. Ее основу составляют цельные злаки, фрукты, овощи, красная рыба, оливковое масло. Она содержит много клетчатки, антиоксидантов, мононенасыщенных жиров, безопасных при высоком холестерине.
Известно, что ожирение увеличивает опасность развития атеросклероза, заболеваний сердца. Диета, регулярные физические упражнения избавляют от лишних килограммов, снижают ЛПНП.
Если раньше человек вел малоподвижный образ жизни, физическую нагрузку увеличивают постепенно. Сначала это могут быть пешие прогулки, десятиминутная разминка по утрам. Со временем продолжительность упражнений доводят до 30 минут. Очень эффективны плавание, бег, езда на велосипеде, йога, пилатес.
Прогноз при повышенном холестерине благоприятный. Своевременное лечение, профилактика позволяют избежать появления атеросклероза, сердечно-сосудистых заболеваний. Конечно же, многое зависит и от образа жизни самого пациента. Правильное питание, физическая активность, отказ от вредных привычек помогают нормализовать уровень холестерина за 2-3 месяца.
Литература
- Markus MacGill. What causes high cholesterol? 2017
- Heart and Stroke Foundation. How to manage your cholesterol, 2017
- Maureen Salamon. Do You Really Need to Worry About Your High Cholesterol? 2018
Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об автореsosudy.info
ПОВЫШЕННЫЙ ХОЛЕСТЕРИН — что это значит и что нужно делать
Проблема заболеваний сердца и сосудов беспокоит больше половины человечества. Причины развития патологий сердца и головного мозга часто кроются в качестве крови пациентов. Одним из ключевых факторов разрушения сосудов является повышенный уровень холестерина в организме. Вещество попадает в кровь частично с пищей, но основная доля вырабатывается внутренними органами.
Угроза здоровью возникает, когда в обменных процессах происходит сбой, и холестерин начинает продуцироваться в больших объемах. Дисбаланс приводит к излишкам, холестериновым отложениям на сосудистых стенках, негативно влияющих на структуру и пропускную способность сосудов.
Зачем нам нужен холестерин
Все процессы в организме построены на обменных реакциях клеток, различных элементов органической природы, которые содержатся в тканях органов и крови. Холестерин является неотъемлемой частью нормального липидного обмена, влияющего на уровень метаболизма в организме, выработку гормонов.
Это органическое соединение входит в состав клеточной мембраны и представляет собой полициклический липофильный спирт, нерастворимый в воде. 80% общего холестерина вырабатывается непосредственно в организме пациента для обеспечения нормальных процессов обмена и участия в важных функциях:
- Выработка витамина D;
- Продуцирование стероидных гормонов в надпочечниках;
- Образование желчных кислот в печени, необходимых для переработки жиров;
- Обменные процессы в организме;
- Укрепление миелиновой оболочки кровеносных сосудов;
- Нормализация гормонального фона, выработка тестостерона;
- Защита эритроцитов в крови от агрессивного воздействия гемолитических токсинов;
- Стимулирование серотониновых рецепторов для преодоления стресса, депрессивного состояния.

Изменения в продуцировании холестериновых соединений очень сильно сказываются на нормальном обмене веществ в организме, репродуктивной функции, работе сердца.
О чём говорит повышенный холестерин
Медицина подразделяет общий холестерин на «хороший» и «плохой» по характеру своего поведения в крови.
ЛПНП – низкомолекулярные соединения аполипопротеидов (транспортирующих белков) и чистого холестерина, которые транспортируются по кровеносной системе к периферийным тканям организма. ЛПВН – высокомолекулярные соединения холестерина, переходящие по сосудам в печень, где происходит их переработка и выведение из организма с желчью.
Повышенный уровень холестерина говорит о патологических изменениях в одной из систем организма, в результате которой нарушается баланс продуцирования «плохих» и «хороших» липопротеидов. Именно рост ЛПНП в крови вызывает опасения для здоровья сосудов.
Обнаружение значительного отклонения концентрации липопротеидов от нормы означает, что организм пациента не справляется с функцией выработки и выведения холестерина из крови по каким-либо причинам.
Чем опасен повышенный холестерин
Липопротеиды низкой плотности называют «плохим» холестерином, так как эти соединения откладываются на стенках кровеносных сосудов. «Хороший» холестерин высокой плотности способен выводить вредные отложения из организма и стимулировать липидный обмен.
Рост концентрации «плохого» холестерина в крови приводит к смещению баланса между уровнем ЛПВП и ЛПНП. Выведение излишков вредных отложений снижается, что вызывает развитие заболеваний сердечно-сосудистой системы.
Повышение уровня «плохого» холестерина в крови приводит к ряду негативных изменений в организме:
- Нарушение обмена веществ;
- Скопление отложений низкомолекулярных соединений холестерина на стенках сосудов;
- Утолщение сосудов и сужение их просвета;
- Развитие атеросклеротических бляшек, нарушение доступа крови к внутренним органам, головному мозгу.
Как следствие, повышенное содержание холестерина в крови вызывает ряд серьезных заболеваний:
- Атеросклероз сосудов;
- Инсульт;
- Инфаркт;
- Тромбофлебит, тромбоз;
- Половая дисфункция у мужчин, бесплодие у женщин;
- Нарушения мозгового кровообращения;
- Заболевания сердца и сосудов;
- Хроническая гипертония.

Причины роста «плохого» холестерина – кто в группе риска
Проблема повышенного уровня холестерина в организме выявляется у большинства пациентов, пренебрегающих правильным питанием и здоровым образом жизни. Поэтому заболевание все чаще встречается у поколения среднего возраста.
- Кроме того, прямыми стимуляторами роста концентрации в крови липопротеидов низкой плотности являются:
- Регулярное употребление алкогольных напитков, вызывающее интоксикацию печени и нарушение синтезирования холестерина.
- Заболевания сердца (инфаркт миокарда, стенокардия).
- Почечная недостаточность.
- Заболевания печени (гепатит, цирроз).
- Дефицит гормона роста.
- Длительный прием медикаментов определенной группы, воздействующих на обмен веществ организма: стероидные препараты, диуретики, бета-блокаторы.
- Частые стрессы – выработка в крови кортизола повышается, разрушая белковые ткани и увеличивая концентрацию глюкозы.

Пациентам группы риска необходимо регулярно проводить исследование крови на динамику выработки холестерина. К данной категории относятся:
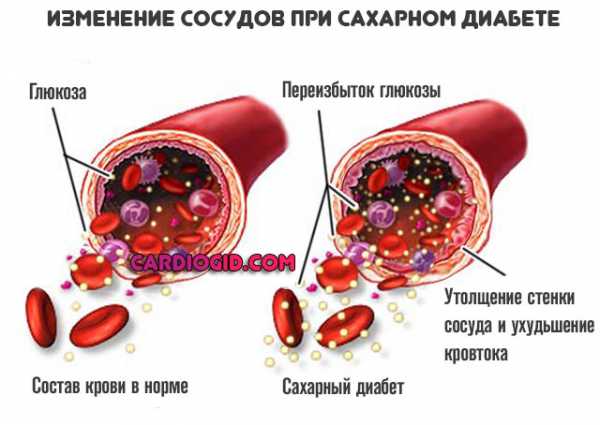
- Больные сахарным диабетом – на фоне высокого уровня глюкозы в крови активнее вырабатывается низкомолекулярный холестерин;
- Пациенты с генетической предрасположенностью к заболеваниям сосудов и сердца;
- Женщины в период менопаузы – продуцирование эстрогена прекращается, происходит нарушение баланса выработки гормонов и холестерина;
- Беременные женщины – в период вынашивания плода наблюдается избыток холестерина в крови из-за активной генерации тестостерона в организме;
- Пациенты с ожирением — избыточная масса тела говорит о низком метаболизме организма, влияющем на нормальные процессы обмена в тканях, а также в этом случае увеличена нагрузка на сердце, внутренние органы, и существует очень высокий риск развития различных отклонений.

Заболевания, вызванные повышением уровня липопротеидов низкой плотности в крови, развиваются постепенно, долго не проявляясь в открытой форме. Поэтому, выявить рост концентрации вредного холестерина на начальных стадиях практически невозможно.
Норма холестерина в крови
Медицина указывает на различия в нормативных показателях липопротеидов в крови по половому признаку и возрастной группе пациентов. Для лучшего восприятия существующих норм, определяют три степени концентрации общего холестерина в организме:
- Оптимальный уровень – 3,3 — 5ммоль/л.
- Умеренно высокий холестерин – не более 6 ммоль/л.
- Опасно повышенный холестерин – 7-8 ммоль/л.

Средняя рекомендуемая норма уровня основных типов холестерина в крови для взрослого человека определяется показателями:
- Липопротеиды НП от 2,6 до 3,5ммоль/л;
- Липопротеиды ВП от 0,70 до 2 ммоль/л;
- Уровень триглицеридов от 0,46 до 1,86 ммоль/л.
Для определения степени отклонения уровня холестерина в крови от нормы следует учитывать также наличие заболеваний у пациента: сахарный диабет, почечная, сердечная недостаточность организма.
Симптомы при высоком уровне холестерина
Высокий уровень холестерина в крови проявляется у пациентов не сразу, так как сбой в обменных процессах имеет скрытую симптоматику в организме. Перед тем, как заболевание обнаружит себя, пройдет немало времени. Только при развитии серьезных структурных изменений в сосудах проявляются явные симптомы, свидетельствующие о повышении холестерина в крови:
- Заболевания сердечно-сосудистой системы вследствие сужения коронарных артерий. Сердечная недостаточность сопровождается одышкой, усиленным потоотделением, болью за грудиной.
- Нарушение нормального уровня кровообращения головного мозга: частая головная боль, головокружения, наблюдается ухудшение памяти, скачки артериального давления.
- Поражение органов системы пищеварения: метеоризм, тошнота, проблемы с усвоением пищи.
- Болевые ощущения в суставах, развитие атеросклероза артерий конечностей. Купирование доступа крови вызывает покалывание, чувство жжения, хромоту, онемение, отечность и трофические язвы.
- Повышенная утомляемость организма.
- Прибавка в весе в результате нарушения липидного обмена.
- Образование на коже ксантом, ксантелазм – жировых скоплений, выраженных пятнами белого, светло-желтого оттенка. Располагаются под кожей пальцев рук и ног, а также век.
- Липидные отложения на роговице – появляются у пациентов после 50 лет.
Важно знать, что явные симптомы при повышенном уровне холестерина в организме проявляются, когда сосуды уже поражены гиперхолистеринемией на 50%.
Чем дольше увеличение холестерина в крови остается незамеченным, тем тяжелее последствия заболевания.
Что делать при повышенном холестерине
Последствия гиперхолестеринемии – повышенного уровня холестерина в крови довольно плачевны. Поражение сосудистой системы влияет на весь организм, вызывая дефицит питания во внутренних органах и клетках головного мозга, угрозу летального исхода.
При обнаружении симптомов заболевания лечение пациента проводится комплексно, охватывая разные методы воздействия на работу органов и восстановление сосудов.
Главная цель лечения повышенного уровня холестерина в крови – вернуть баланс между продуцированием «хорошего» и «плохого» холестерина. Для этого снижается концентрация липопротеидов низкой плотности и стимулируется выработка липопротеидов высокой плотности.
Медикаментозное снижение холестерина
При значительном превышении уровня холестерина низкой плотности в крови необходимы меры медикаментозного снижения его выработки, стимуляция выведения отложений из сосудов и организма в целом.
Программу лечения повышенного уровня содержания холестерина в крови составляют:
- Статины – препятствуют выработке в организме ферментов, участвующих в синтезе холестерина. К ним относятся Лексор, Симвастатин, Мевакор. Байкол. Терапия назначается лечащим врачом с индивидуальным подбором дозировки и курса лечения.
- Фибраты – воздействуют на продуцирование липидов в крови, снижают уровень холестерина: Липантил, Тайколор, Фенофибрат, Ципрофебрат. Средства восстанавливают липидный обмена организма, назначаются в комплексе со статинами для повышения эффективности.
- Препараты для замедления усвоения холестерина в кишечнике при питании– Эзетрол, Эзетимиб. Средства препятствуют всасывание молекул липопротеидов в кишечнике, сдерживая их попадание в печень.
- Комплексные витаминные средства, масла, биодобавки: Омега 3, фолиевая кислота, рыбий жир, льняное масло.
- Ниацин (никотиновая кислота) – приводит в норму уровень липопротеидов низкой и высокой плотности, препятствует развитию атеросклеротических бляшек, восстанавливает состояние стенок сосудов.

Препараты позволяют оказать организму пациента поддержку в восстановлении обмена липидов и углеводов, снизить уровень низкомолекулярного холестерина, нагрузку на сосуды, улучшить показатели крови. Витамины и натуральные добавки способствуют улучшению кровообращения в сосудах, укреплению иммунной системы, регенерации поврежденных тканей.
При правильном выборе медикаментов, соблюдении дополнительных условий лечения (диета, здоровый образ жизни) положительная динамика у пациентов наблюдается уже спустя 7-10 дней приема лекарственных средств.
Для контроля лечения заболеваний с повышенным уровнем холестерина назначается липидограмма спустя 3-5 недель терапии. Анализ выявляет восприимчивость организма к назначенным препаратам, концентрацию липопротеидов низкой и высокой плотности в крови, помогает отследить эффективность схемы лечения.
Как лечить народными средствами
Весомый вклад в снижение уровня повышенного холестерина в крови вносят средства народной медицины. Существует множество рецептов для стимулирования процессов обмена, активизации защитной функции организма.
Хорошо помогают замедлению всасывания и синтеза холестерина растительные сборы из следующих трав:
- Липа;
- Корни одуванчика;
- Шиповник;
- Фенхель;
- Корень лопуха;
- Березовые листья;
- Калина.

Важно тщательно обдумать прием народных средств лечения. Природные настои и отвары могут вызвать аллергическую реакцию организма, оказать негативное влияние на некоторые функции органов.
Есть несколько эффективных методов снижения уровня холестерина в крови:
- Прием травяных настоев: липовый чай, отвары из сухих растительных сборов;
- Смесь лимона, меда и чеснока;
- Молотые семена льна.
Точные наставления, как лечить заболевания с высоким уровнем вредного холестерина и сколько времени продолжать лечение, дает лечащий врач. Курс домашней терапии зависит от особенностей организма пациента.
Диета
Болезнь при повышенном холестерине требует комплексного лечения организма, подразумевающего здоровый рацион питания. Для восстановления показателей крови до нормы используется специальная диета, разработанная диетологами для пациентов с заболевания сердца и сосудов.
Ее направленность — очищение кровеносной и пищеварительной систем организма от шлаков, токсинов, вредных микроэлементов, отягощающих работу внутренних органов и вызывающих токсическое отравление.
В состав диеты для снижения уровня холестерина низкой плотности входит много полезных для очищения крови продуктов:
- Оливковое масло;
- Семена тыквы;
- Пшеница;
- Орехи: кедровые, миндаль;
- Семена льна, льняное масло;
- Зелень;
- Рыба: семейства лососевых, сельдь, скумбрия, минтай;
- Ягоды: клюква, брусника, черноплодная рябина, малина, черника, красный виноград, клубника;
- Фрукты;
- Свежие овощи;
- Нежирное мясо птицы, говядина;
- Зеленый чай.

Блюда рекомендуется только запекать, тушить или готовить на пару. Жареное, копченое содержит мощную дозу канцерогенов, вызывающих заболевания системы пищеварительного тракта, сбой обмена веществ в организме.
При повышенном уровне липопротеидов в крови запрещены:
- Продукты с высоким уровнем содержания животных жиров;
- Специи и пряности, усилители вкуса;
- Копчености, снеки;
- Фаст-фуды;
- Рыбная икра;
- Животные субпродукты;
- Нерафинированное масло;
- Маргарин, сливочное масло;
- Кофеин;
- Алкоголь.

Стоит с осторожностью употреблять:
- Яйца — не более 2 шт. в неделю;
- Молочные продукты — жирность не должна превышать 1-2%;
- Кондитерские изделия, выпечка;
- Сыры.
Питание для лечения заболеваний сосудов следует организовать небольшими порциями, разделяя суточный рацион на 4 -5 приемов.
Профилактика
Прохождение курса терапии медикаментами не является окончанием лечения организма при повышенном уровне холестерина в крови. Сбой в системе выработки липопротеидов может вернуться в любое время. Предрасположенность к высокому уровню содержания глюкозы, триглицеридов и холестерина сохраняется в организме длительный период.
Поэтому пациентам с заболеваниями сердечно-сосудистой системы нужно регулярно проводить профилактические мероприятия:
- Вести активный образ жизни: умеренные физические нагрузки для организма, кардио тренировки;
- Сбалансированный рацион питания: поддержание низкокалорийной диеты, соблюдение режима приема пищи, исключение запрещенных продуктов при повышенном уровне холестерина в крови;
- Лечение средствами народной медицины для поддержания работы внутренних систем, периодического очищения сосудов и крови;
- Избегание стрессов, укрепление нервной системы: посещение расслабляющих процедур, занятия йогой;
- Прием витаминно-минеральных комплексов: витамины группы В, Магний, Калий, Омега 3;
- Отказ от вредных для сосудов привычек: курение, алкогольные напитки. Исключение составляет бокал сухого красного вина, содержащего минимум спирта и много антиоксидантов полезных для выведения вредных веществ из крови.

Также важно оберегать организм от переутомления, физической перегрузки, обеспечивать полноценный отдых всем системам. Сон должен приходиться на период с 23-00ч до 01-00ч, когда происходит обновление организма, восстановление энергетических ресурсов.
При регулярном недосыпании накапливается физическая и психоэмоциональная усталость, нарушается активность функций сердечной системы, выработки гормонов.
Помните, что истощенный организм наиболее подвержен воздействию агрессивной среды, заболеваниям инфекционной, вирусной природы, развитию онкологических патологий.
Холестерин и беременность
Вынашивание ребенка предполагает высокую нагрузку на организм женщины. Выработка гормона тестостерона в этот период очень сильно активируется, что влияет на повышение уровня содержания в крови холестерина.
В обычном состоянии тестостерон продуцируется у женщин в несколько раз меньше, чем у мужчин. Это связано с гормональным фоном женского организма, который изменяется под действием внутриутробного развития.
Особенно показатели уровня липопротеидов в крови увеличиваются во 2 и 3 триместре беременности, когда для полноценного роста плода необходим энергетический и питательный запас.
Угроза возникновения у пациента осложнений для сосудов и системы кровоснабжения возникает, если наблюдается превышение уровня холестерина 12 ммоль/л. В этом случае проводится сбор анамнеза, выявляется наследственная предрасположенность, корректируется питание беременной.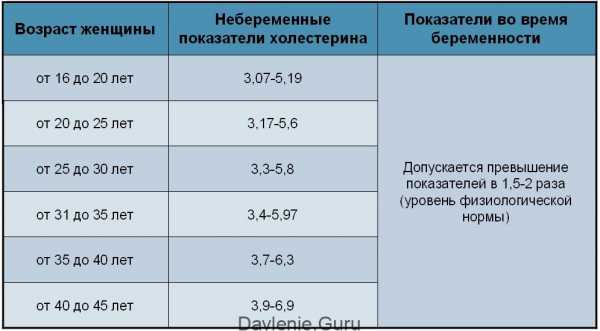
По итогам контрольной липидограммы крови врач устанавливает необходимость лечения повышенного уровня холестерина в организме. Пациенты с наследственной гиперхолестеринемией сдают анализ крови каждые три месяца. Прием препаратов, понижающих выработку холестерина, допускается по назначению врача, если польза от медикамента будет больше, чем риск для здоровья будущей мамы и ребенка.
Особую осторожность пациентам при беременности нужно соблюдать с использованием народных средств, обладающих тонизирующим действием для организма и стимулирующим мышечный тонус матки.
Под давлением плода очень сильно повышается уровень нагрузки на кровеносную систему брюшной полости. В сочетании с повышенным содержанием холестерина это значительно повышает риск развития атеросклероза сосудов, варикозного расширения вен. Поэтому для профилактики заболеваний сосудов при беременности рекомендуют носить компрессионные чулки.
Многочисленные положительные отзывы молодых мам доказывают их эффективность при отеках, набухании вен и во время родов.
Холестерин является важным элементов в жизненных процессах организма, поэтому, уровень его концентрации в крови требуется держать под контролем. Своевременное лечение обеспечит минимальные повреждения сосудов, предотвратит развитие осложнений для внутренних органов.
При грамотной медикаментозной терапии, соблюдении диеты и физической активности результат наблюдается уже через 2 недели. Степень эффективности снижения повышенного уровня холестерина, а также лечения сосудов во многом зависит от оперативности обращения к врачу, соблюдения рекомендаций по питанию, проведении профилактики заболеваний.
davlenie.guru
Повышенный холестерин: причины, как лечить, симптомы
В медицине первенство среди сердечно-сосудистых патологий отдается атеросклерозу. Повышенный холестерин выступает главным виновником формирования недуга. Клиническая картина часто отсутствует до формирования сопутствующих патологий. Значит, требуется регулярно проходить медицинские осмотры, что своевременно принять меры против повышения органических соединений в крови.

Какие существуют нормы?
Холестерин — жизненно необходимое организму вещество, которое относится к классу липидов. Его подразделяют на 2 подвида, а именно низкой (ЛПНП) и высокой плотности (ЛПВП). Первый играет роль «плохого», он непосредственно отвечает за формирование бляшек на сосудистых стенках. Второй получил название «хороший», так как способен выводить из организма липопротеиды низкой плотности и укреплять истончившуюся кровеносную систему.
Вернуться к оглавлениюУ женщин и мужчин
Продолжительно высокий холестерин очень опасен для здоровья человека. Существуют допустимые границы отклонений, однако значения, превышающие 8—10 ммоль/л, требуют немедленного вмешательства врачей. Значения у людей до 30 лет будут отличаться от старшего поколения, поскольку возрастные изменения влияют на износ организма. Гранично допустимые значения представлены в таблице:
| Пол | Норма, ммоль/л | ||
| Общий холестерин | ЛПВП | ЛПНП | |
| Женский | 3,0—5,5 | 0,86—2,28 | 1,92—4,51 |
| Мужской | 0,7—1,73 | 2,25—4,82 | |
Причины, провоцирующие рост вещества
Показатель может расти у людей, образ жизни которых пассивен.Факторы, вызывающие отклонения в показателях, бывают разнообразными. Иногда прослеживается генетическая предрасположенность или влияние сопутствующей патологии. Наиболее распространенные причины высокого холестерина у женщин и мужчин:
- чрезмерная масса тела;
- неграмотный рацион;
- пассивный образ жизни;
- гипертония;
- пагубные пристрастия;
- психоэмоциональная анорексия.
Отклонения и их характерные симптомы
Со стороны пищеварительной системы
Если поднимается уровень липидов, то это может спровоцировать нарушения при производстве желчи. Процесс провоцирует отложение желчных камней. Накопление бляшек приводит к закупорке кровеносных путей, которые питают парный орган выделительной системы и желудок. Блокировка артерий, ведущих к кишечнику, отображается ишемическим синдромом, который проявляется болезненностью, дурнотой и кровянистым калом.
Вернуться к оглавлениюКоронарная недостаточность
При поражении этих сосудов человек может чувствовать себя дурно.Признаки повышенного холестерина не проявляются до формирования патологических процессов, которые вызваны его повышением. Этот тип осложнения отличается своими проявлениями у мужчин и женщин. Однако именно ему отдается первенство в смертности, по данным мирового научного сообщества. К главным опознающим приметам относятся;
- дурнота;
- одышка;
- болезненные проявления в шее, спине;
- вялость.
Проявления инфаркта
Значительное и продолжительное повышение липидов провоцирует различные риски для здоровья человека. У взрослого частым последствием процесса становится закупорка сердечных артерий. Такие бляшки имеют свойство отрываться, что вызывает состояние ишемии. Повреждение миокарда может привести к инфаркту, который проявляется такими признаками:
- болезненность в грудине и верхних конечностях;
- сбой дыхательного процесса;
- тревожность;
- дурнота.
Особенности инсульта
В таком состоянии у человека нарушается координация движений и появляется видимая асимметрия лица.Повышенный холестерин у женщин и мужчин сказывается на работе отдельных органов. Формирование бляшек приводит к закупорке сосудов и плохому току крови к головному мозгу. Такое состояние провоцирует кислородное голодание и появляется вероятность развития инсульта. Клиническая картина патологического процесса:
- резкий дисбаланс движений;
- асимметрия лица;
- паралич;
- сбивчивая речь;
Атеросклероз периферических артерий
Пониженный и повышенный уровень липидов приводит к серьезным нарушениям со стороны кровеносной системы. Плохой холестерин способствует формированию и отложению бляшек на сосудистых стенках. При подтверждении диагноза стоит принимать срочные меры, поскольку это может спровоцировать закупорку сосудов в разных частях тела. К главным проявлениям недуга относятся:
- болезненность;
- уплотнение ногтевой пластины;
- неприятные ощущения в нижних конечностях;
Как узнать повышен ли показатель?
Проверить уровень данного показателя можно, сдав венозную кровь для исследования.Определить увеличен ли общий холестерин, а также ЛПНП и ЛПВП помогает анализ крови. Человеку делают забор материала из вены, после чего отпускают. Результаты исследования можно получить на следующий день. Точность процедуры зависит от предварительной подготовки к сдаче. Врачи рекомендуют отказаться от пищи за 12 часов до похода в лабораторию. За 2 суток до сдачи анализа не рекомендуется курить, принимать спиртные напитки, таблетки. Несоблюдение этих рекомендаций ведет к тому, что значения могут подняться.
Вернуться к оглавлениюКак проводится лечение?
Медикаментозное воздействие
Симптомы повышенного холестерина указывают на то, что в организме происходят патологические процессы. При серьезных нарушениях изменения жизненных привычек будет недостаточно. Понизить содержание вещества в крови, а также лечить сопутствующие заболевания помогают такие препараты:
| Группа | Действие | Название | Побочный эффект |
| Секвестранты желчных кислот | Обеспечивают снижение концентрации липида в крови | «Холестирамин» | Провоцируют проблемы с животом и повышают рост триглицеридов |
| «Колестипол» | |||
| «Колесевелам» | |||
| Статины | Блокируют ферменты, синтезирующие холестерол | «Ловастатин» | Проявляются в воспалении мышц, нарушениях пищеварительной и опорно-двигательной систем |
| «Правастатин» | |||
| «Розувастатин» | |||
| Фибраты | Вещество влияет на печень и предотвращает выработку холестерина | «Тайколор» | Нарушается ритм сердечной мышцы, формируются желчные камни, отмечается чувствительность к свету |
| «Липантил» | |||
| «Липанор» |
Вернуться к оглавлениюУровень липидов в 18 ммоль/л угрожает жизни человека и требует немедленного лечения.
Физическая активность
Выполнение физических упражнений поможет привести показатель к состоянию нормы.Высокий уровень холестерина в крови опасен для здоровья человека. Нормализовать его количество и снизить риск развития сопутствующих патологий помогают физические упражнения. Такой подход позволяет укрепить организм в целом и нормализовать массу тела. Потеря 3—5 кг помогает значительно снизить количество плохого липида. Людям после 50 лет рекомендуются пешие прогулки 2 раза в день. Молодым людям разрешается делать активные упражнения, такие как танцы, велопрогулки. Большой вклад в лечение гиперхолестеринемии отдается йоге, которая направлена на укрепление каждого отдела в организме.
Вернуться к оглавлениюСоставление диеты
Если показатели нормы немного отклоняются, то это говорит о начале патологического процесса. Повышенный холестерин в крови начинают лечить посредством корректировки образа жизни. Первостепенным шагом считается пересмотр употребляемых продуктов. К главным правилам питания относятся:
- ограничение животных жиров;
- повышение потребления цельнозерновой продукции;
- увеличение количества продуктов богатых клетчаткой;
- отказ от пищи, богатой холестерином;
Как лечить народными методами?
Дополнительным средством для решения проблемы больного может быть боярышник.В процессе терапии люди часто обращают внимание на нетрадиционные методики. Если уровень липидов значительно повышается, то можно прибегнуть к фитотерапии. Однако это не означает, что прием препаратов следует прекратить. Каждое лекарственное растение имеет свои противопоказания, поэтому целесообразность курса рекомендуется обсудить с врачом. Активно прибегают к боярышнику, чесноку, подорожнику, красному ферментированному рису.
Вернуться к оглавлениюКак предупредить рост показателей?
Предотвратить повышение холестерина и его последствия может каждый человек. Снижение показателей напрямую зависит от пересмотра жизненных привычек. К главным превентивным мерам относятся:
- устранение психоэмоционального перенапряжения;
- изменение питания;
- поддержание физического здоровья;
- искоренение пагубных пристрастий;
- ежегодные медицинские обследования;
- мониторинг массы тела.
Продолжительно повышенный холестерин несет серьезную угрозу для всех систем организма. Закупорка сосудов означает плохое поступление кислорода и питательных веществ к органам. Это приводит к серьезным патологическим процессам, которые угрожают жизни человека. Противопоказание заключается не только в повышенном, но и пониженном уровне липидов, поскольку это также провоцирует истончение кровеносных путей.
etoholesterin.ru
Холестерол: что это такое и о чем говорит его повышенный уровень в крови?
Холестерол, или холестерин, — об этом веществе слышал, наверное, каждый современный человек. Многие рекламные ролики, транслируемые в СМИ, с гордостью сообщают о том, что предлагаемый ими продукт не содержит холестерина. Значит, это вещество опасно для человека? Или все-таки полезно? Давайте разбираться вместе.
Синтез холестерола и роль его фракций в организме человека
Холестерол, или холестерин , — это органическое соединение, очень важный компонент жирового обмена, необходимый для жизнедеятельности человека. Около 80% объемов этого вещества организм синтезирует самостоятельно. Происходит это в печени и в кишечнике. Остальное количество поступает с пищей, именно поэтому нам необходимы в разумных порциях продукты животного происхождения (жирное мясо, яйца, сливочное масло, печень и другие).
Роль холестерола в организме очень велика. Во-первых, он необходим для синтеза стероидов (к ним относятся и половые гормоны) и гормонов коры надпочечников. Во-вторых, с помощью холестерола вырабатывается витамин D. В-третьих, это вещество выстраивает основу всех клеточных мембран. Если холестерола в организме достаточно, клетки хорошо функционируют, а вот если его не хватает, начинаются различные расстройства. Кроме того, холестерол необходим для нормальной работы нервной и иммунной систем.
Это интересно
Дословно «холестерин» переводится так: «холе» — желчь, «стерин» — жирный. В 1859 году М. Бертло доказал, что холестерин принадлежит к классу спиртов, после чего соединение переименовали в холестерол. Однако в ряде языков, в том числе и в русском, сохранилось первое название — холестерин. В ХХ веке за изучение холестерина и его свойств было присуждено тринадцать Нобелевских премий.
Помимо общего холестерола выделяют его фракции, которые состоят из собственно холестерола и белка, обеспечивающего его транспортировку. Такое соединение называют липопротеином. Существует три класса липопротеинов. Они различаются составом компонентов и их пропорциями.
- ЛПВП — это липопротеины высокой плотности. Они хорошо растворимы в воде и не выпадают в осадок. ЛПВП доставляют холестерол от клеток разных органов в печень. Там он синтезируется в желчные кислоты и выводится из организма через кишечник. Таким образом ЛПВП выводит излишки холестерола из организма, поэтому данное соединение называют «хорошим холестеролом».
- ЛПНП — это сокращенное название главного «транспортного средства» холестерола: липопротеинов низкой плотности. Данное соединение доставляет общий холестерол в ткани и органы. Однако когда это вещество в организме скапливается в избыточном количестве, возникает риск появления сердечно-сосудистых заболеваний. Поэтому ЛПНП называют «плохим холестеролом».
- ЛПОНП , или липопротеины очень низкой плотности, — транспортируют триглицериды из печени в периферические ткани. Норма этой фракции холестерола в организме очень мала. Если ее количество превышается, возникает вероятность развития атеросклероза. Поэтому ЛПОНП по аналогии с ЛПНП также можно назвать «плохим холестеролом».
Уровень холестерина в норме
Узнать свой уровень общего холестерола и его фракций можно с помощью лабораторных анализов. Для исследования берется кровь из вены. Чтобы результаты анализов были точными, следует накануне сдачи крови исключить физические и эмоциональные перегрузки, воздержаться от алкоголя, соблюдать привычный режим питания, не принимать пищу за 12 часов до сдачи анализа.
Уровень общего холестерина у мужчин и женщин с возрастом меняется. Нормой его содержания в организме считаются следующие показатели:
Возраст | Пол | Уровень | Уровень | Уровень |
< 5 лет | Мужчина (М) | 2,95–5,25 | 0,78–1,68 | |
Женщина (Ж) | 2,90–5,18 | 0,78–1,68 | 1,76–3,63 | |
5–10 лет | М | 3,13–5,25 | 0,8–2,8 | 1,63–3,34 |
Ж | 3,26–5,30 | 0,8–2,8 | 1,76–3,63 | |
10–15 лет | 3,08–5,23 | 0,73–1,93 | 1,66–3,44 | |
Ж | 3,21–5,20 | 0,80–2,18 | 1,76–3,52 | |
15–40 лет | М | 3,57–6,58 | 0,70–1,73 | 2,02–4,79 |
Ж | 3,37–5,96 | 0,86–2,23 | 1,81–4,04 | |
40–60 лет | М | 4,09–7,17 | 0,78–1,81 | 2,51–5,23 |
Ж | 4,20–7,38 | 0,78–2,20 | 2,05–4,82 | |
> 60 лет | М | 4,09–7,10 | 0,78–2,28 | 2,54–5,44 |
Ж | 4,43–7,85 | 0,78–2,20 | 2,38–5,72 |
Что касается содержания ЛПОНП в крови, то мы уже говорили, что объем этого соединения в организме невелик. Пределами нормы считается показатель 0,26–1,04 ммоль/л для разных возрастных групп обоих полов. Более конкретно интерпретировать этот результат может только врач, исходя из клинической картины и индивидуальных особенностей пациента.
Причины повышенного холестерола
Повышение общего холестерола в крови может быть вызвано самыми разными причинами. Например, нарушением здорового питания и чрезмерным употреблением жирной пищи животного происхождения. Также повышение этого показателя наблюдается у курильщиков и алкоголиков. Выход концентрации холестерина за пределы нормы может быть обусловлен рядом наследственных заболеваний, таких как семейная гиперхолестеринемия и семейная дисбеталипопротеинемия. Кроме того, холестерин обычно повышается при атеросклерозе, ишемической болезни сердца, болезнях печени и почек, подагре, сахарном диабете, гипотиреозе и многих других патологиях. Увеличивается количество содержания общего холестерина и во время беременности.
Повышение ЛПВП и ЛПНП обычно наблюдается при перечисленных выше заболеваниях, а также при ожирении, почечной недостаточности, синдроме Кушинга, нервной анорексии.
Повышение ЛПОНП , как правило, возникает во время гиперлипидемии, гликогенозы, болезни Нимана-Пика, системной красной волчанке.
Чтобы понизить содержание холестерина в крови, следует ограничить потребление жирной пищи, отказаться от курения и алкоголя, избегать стрессов. Однако если увеличение концентрации этого вещества в организме связано не с нарушениями здорового образа жизни, а с заболеваниями, то помочь здесь может только врач, подобрав необходимый курс лечения.
Причины пониженного холестерола
Общий холестерин обычно снижается при голодании и несбалансированных диетах, при острых инфекциях, синдроме мальабсорбции, обширных ожогах, сепсисе, хронической сердечной недостаточности, мегалобластической анемии, туберкулезе легких, во время терминальной стадии цирроза печени, болезни Танжера и при ряде других заболеваний.
Понижение ЛПВП сопровождает такие болезни, как атеросклероз, гипо- и а-альфа-липопротеинемия, холестаз, хронические заболевания печени, нефротический синдром, хроническая почечная недостаточность.
Уменьшение содержания ЛПНП происходит, как правило, при следующих болезнях: гипо- и а-бета-липопротеинемия, дефицит ЛХАТ, синдром Рейе, хронические анемии, хронические заболевания легких, артриты, тяжелые стрессы.
Понижение ЛПОНП не имеет существенного клинического значения. Однако иногда может наблюдаться при острых инфекционных и воспалительных заболеваниях, наследственных патологиях.
Таким образом, выход за пределы нормы показателя общего холестерина и его фракций может быть вызван самыми разными причинами. Изменения в питании и образе жизни во многом способствуют нормализации этих показателей. Однако о необходимости терапии и причинах нарушения нормы может судить только врач. Чтобы контролировать уровень холестерина и его фракций, следует регулярно проходить тест на их содержание в крови.
www.kp.ru
причины, что делать, лечение и как снизить
Рост концентрации липидов в кровеносном русле почти гарантированно открывает дорогу большинству сердечнососудистых заболеваний: от ИБС до инфаркта, также патологий центральной нервной системы. Вплоть до инсульта.
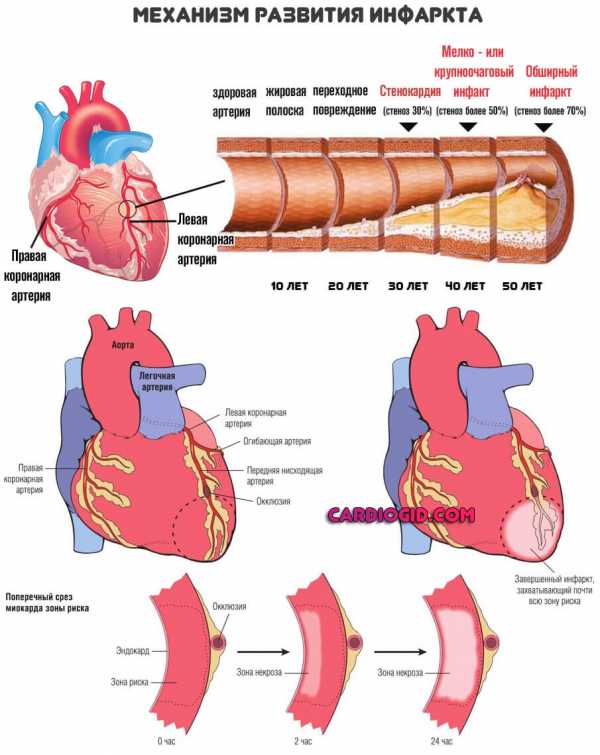
Можно сказать, что существует четкая цепочка: рост концентрации липидов провоцирует атеросклероз с образованием бляшек в сосудах, последствиями выступают неотложные, смертельно опасные состояния.
Повышенный холестерин в крови — частный случай патологического процесса, его обобщенное наименование, поскольку жирных соединений этого типа существует несколько. Сопровождается повышением концентрации названного вещества в кровеносном русле.
Сама гиперхолестеринемия имеет код по МКБ 10 — E78.0, относится к дисфункциям эндокринной системы и метаболизма, но не характеризуется никакими симптомами. Типичные проявления наблюдаются позднее, по мере вовлечения в расстройство сердца и сосудов.
Восстановление необходимо сразу после обнаружения аномальной концентрации липидов в крови. Потому как позже растет вероятность опасных осложнений.
Применяются препараты для коррекции уровня специфических веществ. Требуется длительный их прием под контролем специалиста. Прогнозы в основном благоприятны.
Роль холестерина и его нормы в крови
Категорически неправильно говорить, что жирные соединения несут однозначную опасность. Это вовсе не так. Более того, они выполняют строительную роль, без таковых невозможна сама жизнь и существование организма.
Если конкретизировать сказанное, базовые функции холестерина в следующем:
- Обеспечение нормального формирования клеточной стенки. Вещество делает мембрану достаточно прочной, придает структурам необходимые физические свойства, механические характеристики.
- Синтез половых гормонов, некоторых других веществ. Без жиров структуризация невозможна. Равно как и нормальная функциональная активность названных соединений.
- Синтез витамина D. Без которого опять же работа организма невозможна в принципе.
Холестерин выступает в качестве базового материала для создания тканей тела. Потому говорить о каком-либо вреде не приходится, если концентрация этого соединения на нормальном уровне.
Референсные значения определяются лабораториями. Все зависит от особенностей применяемого метода оценки. Как правило, нормальный уровень общего холестерина считается как 5.2 ммоль/л. Однако необходимо проводить специфическое исследование, исходя из пола, возраста и состояния здоровья.
Интерпретация требует индивидуальной работы. В некоторых случаях уровень холестерина может повышаться в результате влияния естественных факторов: будь то физическая нагрузка, прочие моменты.
Механизм развития нарушения
В основе любой гиперхолестеринемии лежит нарушение нормального депонирования жиров.
Далее все зависит от того, какое конкретно вещество изменило собственную концентрацию. Рассмотрим разновидности расстройства подробнее.
Тип 1
Сопровождается нарушением адекватной работы некоторых ферментативных структур. Характерное проявление — это рост уровня хиломикронов, особого класса липопротеинов.
Этот вид встречается сравнительно редко, для него не типично образование бляшек. Кроме некоторых ситуаций. Этиология (происхождение) практически всегда наследственное. Это и есть основной механизм становления расстройства.
Восстановление проводится под контролем эндокринолога диетическими методами.
Тип 2а
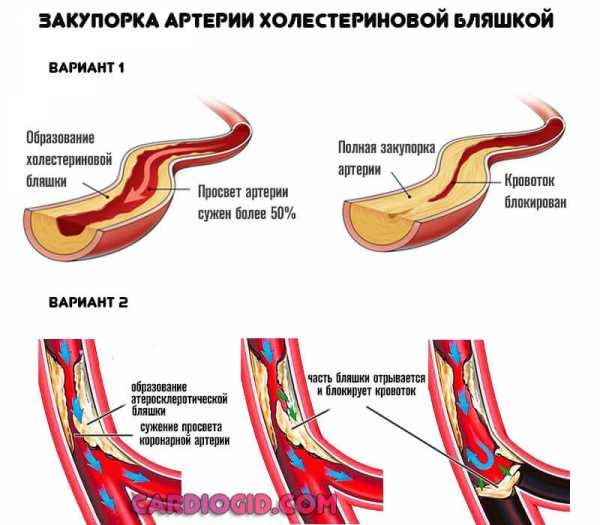
Характеризуется завышением содержания липопротеинов низкой плотности (сокращенно ЛПНП). Иначе говоря, того самого «вредного» холестерина.
Это наиболее распространенный вид процесса, сопровождается отложением липидов на стенках сосудов, с дальнейшей их закупоркой и критическими нарушениями кровотока.
Развивается он на фоне неправильного питания, сахарного диабета, заболеваний щитовидной железы и других эндокринных диагнозов.
Этиология всегда вторична, лечение дает достаточный для полной коррекции эффект. Используются такие средства как никотиновая кислота, применяются статины.
Тип 2b
Имеет некоторые схожие свойства, но он куда более распространен по организму. Нарушается концентрация не только липопротеинов низкой плотности, но и триглицеридов, что усугубляет ситуацию. В системе они классифицируются как ЛПОНП (липопротеины очень низкой плотности).
Зачастую патология основывается на генетических аномалиях, врожденного характера. Терапия системная, на протяжении длительного времени.
Тип 3
Не относится собственно к категории повышенного холестерина. Сопровождается ростом липопротеинов промежуточной плотности (ЛППП или ЛПП). Склонность к образованию бляшек минимальная или ее нет вообще.
Терапия продолжительная, не всегда дает эффект. Один из самых вялых видов процесса.
Тип 4
Характерная черта — образование чрезмерного количества липопротеинов очень низкой плотности и триглицеридов (ТГ). Встречается в качестве виновника бляшек, закупорки сосудов и становления атеросклероза как опасного заболевания.
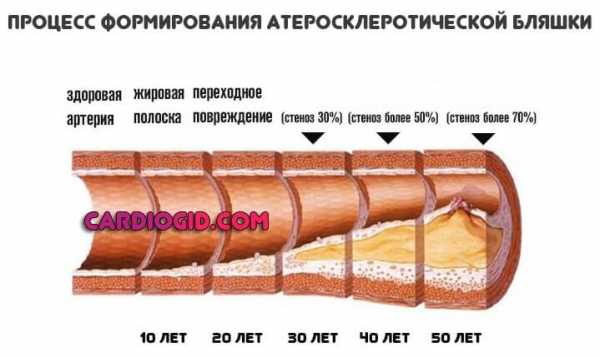
Хорошо поддается специфическому лечению, главное вовремя обнаружить расстройство. Причина может быть наследственной или же приобретенной. В результате влияния различных факторов: от ожирения до сахарного диабета.
Тип 5
Определяется как сочетание четвертой и первой формы процесса. Одновременно присутствует рост липопротеинов очень низкой плотности и хиломикронов.
Чаще всего нарушение провоцирует тяжелые формы воспаления поджелудочной железы — панкреатита.
Это общепринятая классификация. Она шире и охватывает не только холестерин, но и прочие липиды.
Таким образом, механизм становления отклонения практически всегда основан или на генетических аномалиях, наследственных изменениях, или же на приобретенных факторах. Например, других заболеваниях — будь то расстройства работы щитовидки, надпочечников, сахарный диабет, ожирения, системные воспаления прочие.
Причины повышения холестерина
Рассматривать нужно только факторы роста концентрации «плохого» холестерина. Поскольку они как раз и выступают опасными виновниками атеросклероза в дальнейшем.
Назвать можно такие моменты:
- Курение. Потребление табачных изделий вызывает сиюминутное сужение сосудов. Существенный спазм мускулатуры артерий приводит к нарушениям работы всех систем.
При длительной практике поступления вредных веществ из сигарет в организм наблюдается стойкое расстройство функций надпочечников, поджелудочной железы и щитовидки.
Это и становится непосредственной причиной избыточного депонирования жиров, выхода холестерина в кровеносное русло и его отложения в виде бляшек.
- Потребление спиртного. Особенно в неумеренных количествах. Все сказанное множеством людей про пользу алкоголя — миф. Действительно, при приеме 10-20 мл качественного красного вина в сутки, на протяжении нескольких дней возможно ускоренное сжигание холестерина. Но терапевтическую дозу нужно строго соблюдать. Кроме того, найти качественное спиртное практически невыполнимая задача, тем более по умеренным ценам.
На деле же любой алкоголь вызывает замедление обменных процессов. Становится невозможной полноценная работа органов и систем. Пиво, водка и вовсе повышают уровень эстрогенов, вызывают ожирение у мужчин, снижение половой функции и это помимо того, что холестерин поднимается. От любого алкоголя стоит отказаться.
- Ожирение. Увеличение массы тела. К сожалению, не всегда понятно, что тут причина, а что — следствие. Вполне возможна «работа» в обе стороны. Если изменение связано с развитием гиперхолестеринемии, требуется сначала снизить показатели, а затем жиры в кровеносном русле нормализуются сами. Вопрос сложный. Требует участия эндокринолога.
- Недостаток физической активности. Гиподинамия. Наиболее существенный фактор субъективного плана, пожалуй, после неправильного питания. В день достаточно часовой прогулки на свежем воздухе, чтобы привести метаболические процессы в норму.
Интенсивные перегрузки как раз противопоказаны. Они провоцируют обратные явления, особенно в долгосрочной перспективе. Как только человек перестанет изводить себя, перешагивая норму и границу пределов собственного организма, холестерин начнет копиться активнее.
- Сахарный диабет. Классическое заболевание, провоцирующее рост уровня липидов. Увеличение концентрации холестерина настолько типично, что рассматривается в качестве базового симптома.
Контроль над жирами — обязательное условие восстановления и длительной жизни с названным диагнозом.
- Прочие эндокринные диагнозы. Холестерин повышается при гипотиреозе — снижении концентрации специфических веществ щитовидной железы: Т3, Т4, ТТГ (формально он относится к соединениям, синтезируемым гипофизом).
- Неправильный рацион. Алиментарный фактор едва ли не основная причина повышения холестерина. В то же время, воспринимать субпродукты, сливочное масло и прочие в качестве основных, неправильно. Все это мифы, растиражированные людьми, крайне далекими от медицины.
Ключевой фактор роста уровня холестерина — потребление так называемых трансжиров, которые крайне плохо усваиваются организмом. Сюда можно отнести пресловутое пальмовое масло, маргарин.
Увеличение холестерина требует отказа от таких веществ, что не всегда выполнимо в условиях российской действительности, в меньшей мере в реалиях других государств бывшего Союза.
- Нередко изменение, когда повышен холестерин развивается на фоне патологий со стороны печени, ведь именно здесь происходит метаболизация, переработка жиров. Сюда можно отнести гепатит, цирроз, расстройства со стороны близлежащих структур: желчного пузыря в основном.
- Беременность, особенно тяжелая, поздняя, многоплодовая.
- Период полового созревания с нестабильностью гормонального фона.
Причины увеличения уровня ЛПНП множественны, в большинстве они субъективны, контролируются самим пациентом и могут быть устранены даже без специального медицинского вмешательства.
Снижать липопротеины высокой плотности (ЛПВП) нет необходимости, они как раз обеспечивают адекватное выведение вредных жиров за счет неспособности закрепиться на стенке сосудов.
Причины роста холестерина у женщин подробно описаны в этой статье.
Симптомы
Единой клинической картины нет, как уже и было сказано. Она отсутствует в принципе и при росте уровня холестерина, потому как это не самостоятельный диагноз, а биохимический процесс, имеющий определенные последствия. А они как раз и сопровождаются некоторыми проявлениями.
- Головные боли. Средней или малой интенсивности, как правило. Локализация неоднозначна и не всегда одинакова. Чаще наблюдается разлитой характер дискомфорта, распределение неприятного ощущения по всему черепу. Применение препаратов создает некоторый эффект. При прогрессировании атеросклероза интенсивность болей растет. Действие анальгетиков становится незаметным.
- Очаговые неврологические нарушения. Крайне широкий перечень признаков возможен. От расстройств памяти, способности к адекватному продуктивному мышлению до аномалий речи, слуха, зрения. Все зависит от того, какой участок мозговой ткани подвержен ишемии в результате недостаточного кровообращения. Таков косвенный эффект от атеросклероза артерий церебральных структур.
- Боли в области груди. Итог скудного питания и клеточного дыхания миокарда. Объективно проявляется как стенокардия. В перспективе короткого времени вполне вероятно развитие инфаркта.
- Тошнота, рвота. Эпизодические явления.
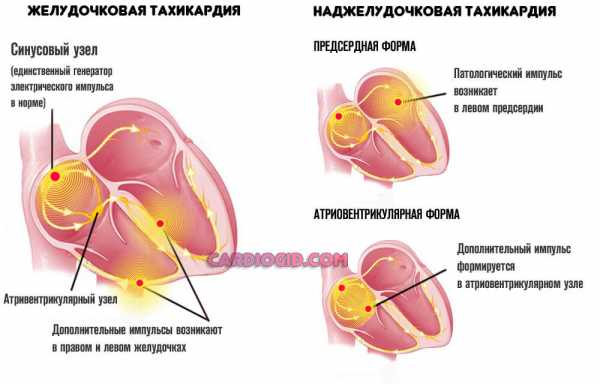
- Нарушения нормального сердечного ритма. По типу тахикардии. Рост количества ударов в минуту. Течение приступообразное. Возможны отдельные пароксизмы.
- Увеличение массы тела. Симптоматический момент, результат чрезмерного запасания жировой ткани.
- Сонливость, слабость. Желание прилечь. Снижение нормальной трудоспособности.
- Постоянная усталость. Астеническое состояние.
- Падение толерантности к физической нагрузке. Неявный признак, проявляется позже. В результате нарушений питания мускулатуры.
Высокий холестерин в крови опасен не столько симптомами, сколько тем, что за ними неминуемо последует, если не проводить лечение: это инфаркт, инсульт и прочие состояния. Потому медлить нельзя.
Диагностика
Обследование проходит под присмотром эндокринолога. Проблем в плане выявления процесса нет. Достаточно прибегнуть к базовому перечню мероприятий.
- Устный опрос больного. На предмет жалоб. Позволяет определиться с основной симптоматикой расстройства, выдвинуть гипотезы относительно заболевания.
- Сбор анамнеза. Уточнение этиологии. Установлению подлежат такие факты, как семейная история, привычки, образ жизни, перенесенные ранее нарушения. Холестерин растет от массы факторов, эта методика позволяет простым способом выявить, в чем вероятная причина.
- Обязательно проводится общий анализ крови. Он показывает грубые отклонения со стороны концентрации липидов.
- Также не обойтись без биохимического исследования с расширенной картиной жирных соединений. Это основная методика диагностики. Дает максимум информации. Независимо от того, повышены ли общий холестерин, прочие липиды, есть возможность обнаружить отклонение.
- В качестве скрининговых способов практикуются УЗИ, рентгенография, МРТ головного мозга. Это меры, направленные на выявление последствие повышенного уровня жиров.
Перечень не так широк, но этого вполне достаточно для целей диагностики. Обязательны к установлению причины высокого уровня холестерина в крови, без этой информации не может быть эффективной терапии.
Лечение
Коррекция зависит от конкретного фактора-провокатора. Если говорить о методиках обобщенно, то терапия будет отличаться и в зависимости от типа нарушения.
Тип 1
Имеет смысл назначать пациенту диету. Это основной метод лечения на первом этапе. И обязательный дополнительный, независимо от чего поднимается холестерин, потому как питание усугубляет течение процесса и вызывает дальнейшее нарушение функций организма.
Жестких правил нет. Чтобы снизить холестерин рекомендованы витаминизированные продукты, а также пища, обеспечивающая естественное очищение сосудов: орехи, особенно грецкие, овощи, фрукты в свежем виде, рыба, нежирные сорта мяса, лучше всего птица. Возможно употребление супов, каш, сухофруктов.
От сладостей, сдобных продуктов, животного жира, консервов, полуфабрикатов лучше отказаться.
Соль разрешена в количестве до 4-6 граммов в сутки. Не более.
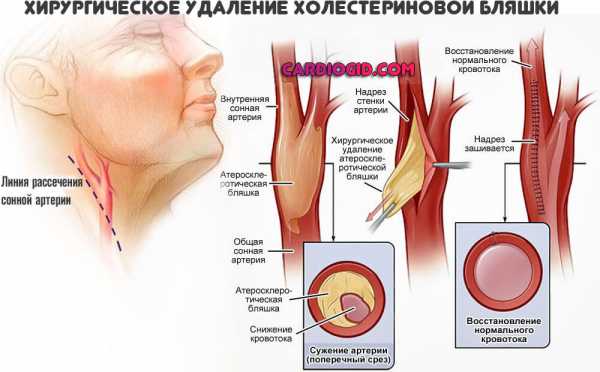
Внимание:При развитии осложнений вроде критического сужения сосудов нижних конечностей, закупорки артерий сердца, кальфицировавшихся бляшек показано их хирургическое удаление. Поскольку другие методики результата не возымеют.

cardiogid.com
Общий холестерин повышен. Что это значит
После общей сдачи анализа крови, часто звучит фраза – общий холестерин повышен. Что это значит, почему норма повышена, и что делать дальше? Обо всем по порядку.

Что такое холестерин
Жироподобное вещество, а именно жирный спирт, входит в структуру живой клетки и участвует во всех процессах ее жизнедеятельности. Научное название холестерин или холестерол.
В организм человека поступает с пищей (около 25%) и вырабатывается клетками печени (70-80%). Является главным компонентом, участвующим в синтезе гормонов, выработке желчи, составляет основу защитного слоя клеточных мембран.
Различаются два основных вида молекулы холестерина, которые выполняют отдельные функции для сбалансированной работы всего организма.
При высокой концентрации типа холестерина низкой плотности в кровяном русле, возникает образование склеротических отложений на стенках сосудов, которые в дальнейшем приводят к ряду заболеваний и патологий.
Анализ крови на холестерин показывает качество процессов, связанных с жировым обменом и балансом жирного спирта в организме.
Если анализ крови показал, что общий холестерин повышен, то это значит для пациента:
- Опасность развития атеросклероза сосудов, что в дальнейшем может привести к инсульту и инфаркту.
- Развитие ишемической болезни сердца.
- При закупорке сосудов кишечника наблюдаются такие патологии кишечника, как брюшная жаба.
- Если тромбируются артерии почек, это грозит артериальной гипертонией и пр.

Почему холестерин попадает в кровяное русло
В процессе синтеза липидов, устойчивая молекула жирного спирта окисляется и теряет компоненты. Становясь неустойчивой фракцией, она легко проникает в кровяное русло. Кроме того, в составе крови присутствуют молекулы холестерина высокой плотности, которые являются средством для очистки сосудов.
Средний показатель жирного спирта в организме стоит на уровне 5,0 ммоль/л. При отклонении от данного показателя на треть, можно говорить о том, что общий холестерин повышен, и требуется принимать меры. Опасность заболевания связана с тем, что склеротическая бляшка образуется на стенках сосудов медленно, практически незаметно для общего состояния. При появлении первых симптомов патологии:
- Головокружение,
- Скачки давления,
- Онемение конечностей,
- Нарушение кровоснабжения в отдельных участках организма, что приводит к венозной болезни,
- Боли в суставах,
- Пожелтение кожи или появление синюшного оттенка,
следует сдать анализ крови и начинать лечение.
Лечим повышенный холестерин быстро
В зависимости от степени тяжести назначаются различные виды лечения, от диеты и физических нагрузок до применения лекарственных форм.
Утренняя гимнастика
При физических упражнениях быстро расходуется жировая ткань организма, которая является источником энергии. Усиливая гимнастикой циркуляцию крови, жирный спирт хорошо выводится из кровяного русла, быстрый ток крови препятствует накоплению жировых отложений.
Кроме этого регулярные динамичные физические нагрузки (бег, танцы, прогулки на воздухе) стимулируют обменные процессы организма и тонизируют сосуды. Правила безопасности: не следует чрезмерно напрягать организм, состояние пульса должно быть стабильным, избегайте длительного перенапряжения.
Советы всем
О вреде курения написаны тысячи статей, но курильщики продолжают испытывать свой организм на прочность. Курение способствует развитию атеросклероза сосудов в три раза интенсивнее, чем повышенный холестерин.
Алкоголь, в дозе 50 гр. для напитков от 40 градусов крепости и выше, принимаемый через день помогает снижать уровень холестерина.
Употребление сока из моркови, свеклы, огурца и сельдерея раз в день по 200 мл. снижает уровень холестерина на 40%
Назначение диеты
Поскольку с продуктами питания человек получает 25% жирных спиртов, следует рассчитать свой рацион, чтобы не превышать эту дозу. Люди, страдающие ожирением любой степени, находятся в зоне риска, снизив свой вес за счет сбалансированной диеты, можно автоматически снизить уровень холестерина. Рекомендуемые продукты:
- Оливковое масло.
- Минеральная вода (в зависимости от источника, рекомендуется только тем людям, которые не имеют почечных патологий).
- Овощи, фрукты.
- Мясо птицы белое, нежирная телятина.
- Гречка, овес.
- Бобы.
- Жирная морская рыба. В этом продукте наибольшая концентрация жирных кислот Омега-3, которые являются антиоксидантом.
В качестве народного средства для быстрого восстановления организма рекомендуется употреблять свежий чеснок (1-3 зубка в день) и водную или спиртовую настойку прополиса.

Медикаментозные формы
При критическом уровне холестерина, когда существует высокий риск инфаркта или инсульта холестерин снижают путем медикаментозной терапии.
Препараты симвастатиновой группы: Симвастатин, Симгал, Овенкор назначаются врачом, после сбора всех анализов и проведя предварительную терапию.
Кроме этого общий холестерин часто повышен у людей, страдающих сахарным диабетом. В этом случае широко используются препараты Липантил 200М и Трайкор.
Кроме лечебных функций, медикаментозный формы имеют ряд побочных эффектов, поэтому опасно их назначать и принимать самостоятельно.
БАДы как средство снижающее уровень холестерина являются действенным методом. В 50% случаев они приносят ощутимую помощь организму без побочных эффектов. Следует обращать внимание на добавки, сделанные на основе растительных компонентов и натуральных продуктов.
Мифы о холестерине
- Холестерин всегда вреден. На самом деле холестерол необходим для полноценной работы организма. Вредным является высокий уровень триглицеридов, которые являются фракцией холестерина.
- Холестерин вырабатывается клетками организма на 70-80%, поэтому с продуктами питания в организм поступает четверть жирных спиртов. Профилактическая диета помогает снизить уровень данного компонента, но только на 20%.
- Высокий холестериновый уровень – это не болезнь, а показатель развивающихся болезней. К повышению холестерина может привести:
- Патология печени, почек.
- Нарушение работы щитовидной железы.
- Привычки, разрушающие организм. И пр.
- Холестерин не снижает продолжительность жизни. На качество и срок прожитых лет влияют образ жизни и привычки.
- Лекарственные формы способны на непродолжительное время снизить уровень опасного холестерина и принести краткосрочное облегчение. Качественно улучшить самочувствие может только комплексный подход:
- Уравновешенное питание.
- Физическая активность.
- Здоровые привычки.
Только уважая свой организм, полноценно питаясь и отдыхая можно не волноваться о таком явлении как повышение общего холестерина. Но если такая проблема уже возникла – не стоит ею пренебрегать, легче восстановить организм, когда патология только начала развиваться.
Видео: ХОЛЕСТЕРИН Фактор риска:
sosudask.ru
Пять неожиданных причин, почему «подскочил» холестерин
Показатель «общий холестерин» — это ни о чем
— Холестерин – это своеобразная «пугалка» современной медицины, — рассказывает наш постоянный эксперт, врач-диетолог Людмила Денисенко. — Это с одно стороны. А с другой – способ обогащения фармацевтических монстров, потому что препараты для снижения холестерина в крови – статины – всегда стоят немало.
На самом деле в холестерине нуждаются даже младенцы, и они получают его с молоком матери. Холестерин – это «кирпичики» нашего мозга, гормонов, оболочек нервных окончаний, оболочек клеток…
И когда нас призывают «снижать уровень холестерина», нужно понимать, для чего и какой именно холестерин нам нужно «снижать».
Важно понимать, что с пищей мы получаем только около 20 % необходимого нам холестерина, остальные 80 – синтезируются в нашем организме. В среднем у каждого взрослого человека в норме содержится около 2 грамм холестерина на каждый килограмм массы тела. То есть, при весе в 70 кг — около 140 г холестерина.
Помните, что в тарелке не бывает «хорошего» или «плохого» холестерина, таковым он становится в нашей печени, почках, надпочечниках, половых железах, кишечнике и коже – местах, где происходит образование холестерина.
Когда мне пациенты начинают рассказывать о том, что им терапевт или кардиолог порекомендовал диету, потому что холестерин «выше нормы», я сразу предупреждаю, что показатель «общий холестерин» — это ни о чём! Нужно знать, за счёт какого холестерина – «хорошего» или «плохого» произошло это повышение.
Сказать «нет» статинам
«Хороший» холестерин – ЛПВП (липопротеиды высокой плотности) может быть сколь угодно высоким, хотя в лабораториях дают и верхнюю границу его «нормы». А вот если повышен «плохой» холестерин – ЛПНП и ЛПНОП (липопротеиды низкой и очень низкой плотности) – тогда и нужно озаботиться его снижением. Только одна просьба – никаких статинов! Даже если вам их будут настойчиво предлагать ваши доктора.
(У кардиологов, конечно, может быть свое мнение по поводу назначения лекарств. Но даже они уточняют: статины назначаются не при повышенном холестерине, а при высоком риске сосудистых заболеваний, а риск оценивается с учетом холестерина — Ред.)
Статины, как и не очень глубоко вникнувшие в тему доктора, порой не разбираются, какой холестерин «хороший», а какой «плохой», и снижают всё подряд. Погуглите и посмотрите, сколько сейчас появилось научных исследований о вреде статинов, о том, что они могут приводить к старческой деменции и даже болезни Альцгеймера.
Так почему же холестерин может повышаться? Причины могут оказаться самыми неожиданными.
1. Дело не в еде, а в наследственности или месте жительства
Почему такая несправедливость – кто-то может есть бутерброды с маслом и икрой, заедая их яичницей, и при этом до старости оставаться здоровым, а кто-то буквально на воде и хлебе имеет тот самый «высокий» уровень холестерина, который обвиняют во всех смертных грехах – атеросклерозе, инсультах, инфарктах и прочих болезнях цивилизации?
А главное — что делать? Срочно садиться на диету, исключив из питания все продукты, содержащие холестерин? Не торопитесь, потому что наш организм, почувствовав дефицит холестерина в поступающей пище, просто начнёт его больше синтезировать! Об этом говорят факты, ведь даже у веганов – людей, полностью отказавшихся от животной пищи (а как вы помните, холестерин содержится только в животных продуктах), – довольно часто встречается гиперхолестеринемия – повышение уровня холестерина в крови. Всех причин этого пока не выяснили, здесь и наследственность имеет значение, и стрессы, и вредные привычки, и даже место жительства. Известно, например, что у жителей Крайнего Севера, в питании которых преобладают животные продукты, практически не бывает атеросклероза.
Причиной повышения холестерина довольно часто бывают заболевания печени и кишечника, ведь именно там синтезируется эндогенный холестерин.
2. Виноват дефицит гормонов
Одной из основных причин повышения холестерина большинство докторов признают… дефициты. В первую очередь – дефицит половых гормонов. Выше я уже говорила, что холестерин крайне важен для синтеза половых гомонов, но с возрастом их производство падает, а значит, появляется «лишний» холестерин. Что делать? Компенсировать дефицит половых гормонов. Заместительная гормональная терапия с определённого возраста поможет и снижению холестерина, ведь организм, понимая, что уровень этих гормонов нормальный, перестанет синтезировать «лишний» холестерин.
Ещё один дефицит – гормонов щитовидной железы, который, увы, наблюдается всё чаще. Он так же прекрасно корректируется и наши врачи отлично умеют это делать.
3. Не хватает витамина «Д»
Какие ещё дефициты вызывают повышение холестерина? Дефицит витамина Д (а он отмечается минимум у 80 % жителей России, и даже в солнечном южном Сочи. Причина банальна – солнцезащитные кремы, редкое пребывание на открытом солнце в самые благоприятные для этого утренние и предзакатные часы, дефицит продуктов, содержащих этот витамин (в первую очередь – свежей морской рыбы и морепродуктов). Как компенсировать? Понятно, что в Сочи можно и на солнышке позагорать и черноморской барабулькой полакомиться, но не факт, что ваша кишечная микрофлора в порядке и синтезирует из неактивного витамина Д (из солнышка и еды) его активную форму. А что делать москвичам или мурманчанам? Принимать витамин Д в виде препаратов. Всем, начиная с грудных младенцев и заканчивая глубокими стариками. Поддерживающая доза – 100 тыс. МЕ в месяц, лечебную (при дефиците витамина, выявленного в крови) назначит только врач.
4. Мало рыбы ели
Ещё один дефицит – омега-3 жирных кислот. Опять же, где в нашем рационе свежая морская рыба северных морей, богатая этим крайне необходимым нам нутриентом? Не тот подозрительно красно-оранжевый лосось из наших супермаркетов, выращенный на фермах на искусственных кормах и добавках, и практически не имеющий омега-3 жирных кислот, а мелкая свежая рыбёшка – макрель, анчоусы, сельдь – «пасшаяся» в открытом море и незамороженная попавшая на наши столы? Если вам не повезло родиться и жить на северных морях, остаётся выход – добавки омега-3, при этом только те, в которых содержание ЭПК+ДГК (не забивайте голову полным их названием, запомните эти аббревиатуры) выше 50% на капсулу и полученных именно из этой мелкой рыбёшки. Как проверить, хватает ли вам омеги? Сдать кровь на омега-3 индекс. И он должен быть в идеале 12-13, а у большинства из нас он около 3…На высокий холестерин влияет и дефицит железа, йода, витамина В12…
5. И переборщили с сахаром
Но на тот же высокий холестерин влияет и… избыток! Но не жира в продуктах, котором нас постоянно пугают (вспомните эскимосов и их тюлений жир в питании), а сахара! Именно сахара, начиная от белого рафинированного, который вы любите добавлять в чай, и заканчивая «скрытым», который содержится едва ли не во всех промышленно обработанных продуктах – хлебе, сыре, колбасе, консервах, выпечке, сладостях, соках, напитках…
В пищевой корзине сегодняшнего россиянина только рафинированного сахара – 24 кг в год. «Скрытый» сахар посчитать практически невозможно. И вот именно сахар и является причиной возникновения бляшек в сосудах. Прикрепляясь к гемоглобину, молекулы сахара превращают его в «ёжиков» — гликированный Нв – который «царапает» стенки сосудов, и, чтобы залатать эти ранки, наш организм начинает синтезировать больше холестерина, который является своеобразной замазкой для этих дефектов слизистой. Так появляются атеросклеротические бляшки.
НА ЗАМЕТКУ!
Яйца и сало — можно
А вот яйца, масло сливочное, сало, которые обвиняют во всех смертных грехах, пора оправдать! В тех же яйцах содержится холин, который выводит «вредный» холестерин, а в сале – крайне необходимая нам арахидоновая кислота, обладающая таким же эффектом. Молчу о сливочном масле, которое содержит витамины А, D, Е, С, В, кальций, фосфолипиды (строительный материал для клеток, особенно нервных) и незаменимые аминокислоты.
Но не торопитесь завтра же бежать на рынок за жирным творожком и сметаной, избыток жиров в вашем рационе повысит пусть не холестерин, а количество жира – подкожного и внутреннего. А вот лишний вес – это практически 100% — повышенный холестерин.
Стоит ли водкой «чистить сосуды»
Не слушайте «народные» советы о том, что рюмка водки «чистит» сосуды. Ничего она не чистит. Кроме того, злоупотребление алкоголем ведёт к жировой дистрофии печени – одной из причин повышения холестерина в крови. А вот ресвератрол красного вина помогает выводить «плохой» холестерин и является сильным антиоксидантом, защищающим наши органы и ткани от свободных радикалов – причины воспалений и даже рака. Но помните о дозе – 150 – 200 мл в день, не больше.
ВАЖНО!
Какая диета реально снизит холестерин?
Уже из сказанного выше понятно, что это рыба и морепродукты, содержащие витамин Д и омега-3, а так же полноценный белок — богатый холином, незаменимыми аминокислотами и, в частности, метионином. Холин и метионин используются организмом для синтеза фосфолипидов, в частности лецитина, образующего гидрофильные липопротеиновые комплексы с холестерином. Липотропные вещества предупреждают также жировую инфильтрацию печени, обеспечивая тем самым ее нормальное функционирование. Холином богаты тощее мясо, нежирные сорта рыбы, творог, снятое молоко, яичный белок, бобовые (соя, горох), шпинат, овсяная крупа, сельдь. Метионина много в баранине, судаке, треске, бобовых (сое, горохе, фасоли), гречневой крупе. Подробнее — см. ниже.
КОНКРЕТНО
Рекомендуются следующие продукты и блюда из них:
— Овощи, фрукты, ягоды (свежие, замороженные и сухие), грибы.
— Молоко и некоторые молочные продукты в натуральном виде (нежирный, но не обезжиренный творог, простокваша, кефир, ряженка).
— Гречневая, овсяная, пшеничная крупы, бобовые, макаронные изделия из твёрдых сортов пшеницы.
— Мясо (телятина, говядина), птица без кожи (индейка, цыплята).
— Нежирные сорта рыбы (треска, окунь, щука, судак), и 2-3 раза в неделю — жирные сорта рыб, содержащих омега-3 (дикий лосось, сельдь, макрель, скумбрия, сардины и т.д.)
— Нерафинированное растительное масло (льняное, оливковое) и сливочное масло.
— 2-3 раза в неделю — яйца и блюда из них.
— Морепродукты (креветки, мидии, кальмары, морской гребешок, морская капуста).
— Хлеб ржаной и пшеничный грубого помола.
И не забывайте о физической активности! Не изнуряющих тренировках, а посильных, но регулярных, пусть это будет то, что вам нравится – ходьба, прогулки в быстром темпе, танцы, плавание, ролики или велосипед, коньки или лыжи – но обязательно регулярно! И лучше – на свежем воздухе.
www.kp.ru





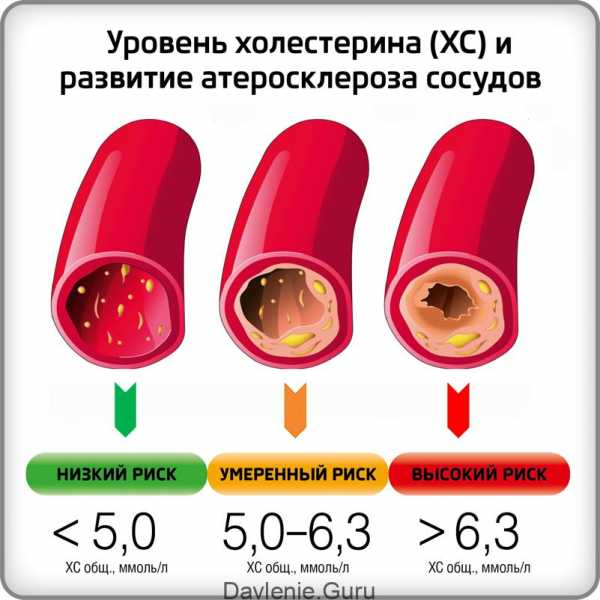





Добавить комментарий