Холестерол повышен что это значит у взрослого: Холестерол общий
Холестерол: почему его уровень в крови может быть повышен или понижен?
Термин «холестерол» (или «холестерин») в последние годы приобрел отрицательную окраску — часто люди ассоциируют с ним компоненты жирной и вредной пищи. Однако тому, кто изучил данный вопрос, становится понятно, что есть как минимум два вида этого вещества — «хороший» и «плохой» холестерол. И если без «хорошего» невозможно правильное функционирование основных систем организма, то накопление «плохого» становится причиной патологий. Давайте подробнее разберемся в терминах, рассмотрим нормы содержания этого вещества в крови, узнаем, чем чревато нарушение его баланса.
Функции и синтез холестерола
Роль холестерола в организме очень важна — вещество входит в состав клеточных оболочек, защищая каждую частицу нашего организма от влияния извне.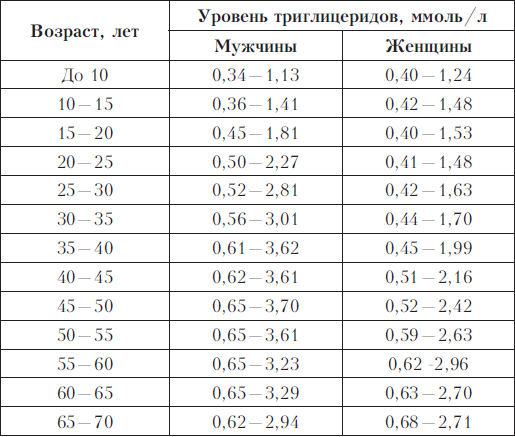
Холестерол не в состоянии самостоятельно циркулировать в организме. Обеспечить транспортировку вещества к тканям призваны специальные белки, вместе с которыми он образует комплексное соединение — липопротеины. Существует несколько видов таких соединений:
- Липопротеины низкой плотности (ЛПНП) — так называемый плохой холестерол.
 ЛПНП характеризуются высоким содержанием этого жироподобного спирта (40–50%), клетки не справляются с переработкой такого количества, и излишки холестерола оседают на стенках сосудов, образуя «бляшки» и препятствуя нормальному кровотоку. Однако липопротеины низкой плотности входят в состав клеточных мембран.
ЛПНП характеризуются высоким содержанием этого жироподобного спирта (40–50%), клетки не справляются с переработкой такого количества, и излишки холестерола оседают на стенках сосудов, образуя «бляшки» и препятствуя нормальному кровотоку. Однако липопротеины низкой плотности входят в состав клеточных мембран. - Липопротеины очень низкой плотности (ЛПОНП) — «очень плохой» холестерол. Это наиболее «агрессивный» и опасный вид.
- Липопротеины высокой плотности (ЛПВП) — «хороший» холестерол. Помимо своих основных функций, помогает «избавлению» организма от «плохих» соединений, поглощая излишки жира со стенок сосудов и транспортируя их к печени для переработки.
Для нормального функционирования организма каждый вид липопротеинов должен находиться в пределах определенной нормы.
Норма содержания холестерола в крови
Показатели считают хорошими, если общее количество холестерола в крови у мужчин 20–30 лет не покидает границ 3,6–5,2 ммоль/л, с возрастом допустимо увеличение содержания этого вещества в крови до 7,19 ммоль/л (60 лет). Если рассматривать каждую фракцию отдельно, то нормой ЛПВП в крови у мужчин является 0,7–1,7 ммоль/л, ЛПОНП — 0,2–0,5 ммоль/л, а ЛПНП — 2,25–4,82 ммоль/л. При этом, когда уровень ЛПВП составляет меньше 7% от общего холестерола, риск возникновения соответствующих патологий возрастает в несколько раз.
Для молодых женщин характерно низкое содержание холестерола в крови — 3,16–5,59 ммоль/л, но с возрастом из-за специфических гормональных процессов (климакс, постменопауза) уровень может повышаться до 7,7 ммоль/л. Количество ЛПВП в крови у женщин обычно находится в границах 0,86–2,28 ммоль/л, ЛПНП — 1,92–4,51 ммоль/л, ЛПОНП — 0,2–0,5 ммоль/л.
В кровотоке детей уровень холестерола ниже, чем у взрослых людей, ведь молодым клеткам защита нужна в меньшей степени. Норма содержания у ребенка 2–19 лет не должен выходить за границы в 2,4–5,2 ммоль/л. Уровень ЛПНП у детей колеблется в границах 1,6–3,5 ммоль/л, ЛПВП — 1–1,8 ммоль/л.
Давайте рассмотрим, какими причинами могут быть вызваны нарушения приведенных норм содержания холестерола в крови у человека.
Причины повышенного холестерола
К одной из основных групп риска увеличения количества этого жироподобного спирта в крови относятся люди, ведущие малоподвижный образ жизни, склонные к ожирению, а также те, кто предпочитает нездоровую жирную пищу животного происхождения свежим овощам и фруктам. Но неправильное питание и недостаток активности не единственные факторы, способные повлиять на количество вещества в крови.
Помимо этого повышению уровня холестерола в крови способствуют вредные привычки — чрезмерное употребление алкоголя и табакокурение. Канцерогены, попадающие к нам в организм вместе с сигаретным дымом, способны окислять ЛПНП, что приводит к скорейшему отложению излишков жира на стенках артерий. Алкоголь в свою очередь вредно влияет на печень, разрушая ее клетки и препятствуя производству «хорошего» и выведению «плохого» холестерола из организма.
Низкая концентрация — о чем это говорит?
Не следует считать, что только повышенный холестерол вредит здоровью, низкий уровень этого вещества в организме способен стать причиной геморрагического инсульта и тяжелых нарушений психологического здоровья.
Снижение холестерола в крови может быть следствием неполноценного рациона питания — голодания, различных диет и употребления пищи с минимальным количеством жиров. К патологическим причинам уменьшения количества холестерола в крови относятся тяжелые инфекции и их острые состояния, значительные ожоги, сепсис, гипертиреоз и некоторые виды анемии.
Можно ли вернуть уровень холестерина в норму?
С помощью изменения рациона питания и образа жизни можно поддерживать уровень холестерола в нормальных границах. Немаловажную роль в процессе снижения концентрации этого вещества играют умеренные физические упражнения — они улучшают кровообращение, способствуют «вымыванию» излишков холестерола со стенок кровеносных сосудов. Риск возникновения заболеваний уменьшается, если снизить употребление животных жиров, заменив их растительными (например, отказаться от сливочного масла в пользу оливкового, подсолнечного или соевого), ограничить в своем меню выпечку и сладости, увеличить количество свежих овощей и фруктов в ежедневном рационе.
При риске понижения уровня холестерола также нужно пересмотреть свое питание. Возможно, стоит отказаться от длительной диеты или сделать перерыв. Можно включить в рацион побольше рыбы, грецких орехов и оливкового масла.
Перечисленные способы нормализации уровня холестерола подходят для профилактики дисбаланса вещества в организме. Но лечение ярко выраженного отклонения от нормы — это уже медицинская задача. Народные средства и рекомендации по изменению образа жизни могут лишь дополнить терапию, а не заменить ее.
Это интересно!
По данным статистики, в 1900 году смертность от болезней сердца и сосудов составляла 1% среди всего населения Земли. Но с 60-х годов эта цифра начала неуклонно расти. На данный момент сердечно-сосудистые заболевания становятся причиной смерти в более 50% случаев. Не в последнюю очередь, как считают врачи, это связано с тем, как за прошедшее столетие изменилось меню «среднестатистического» человека и его пищевые привычки (а, следовательно, и содержание в организме ЛПОНП, получаемых из жирной еды).
Не в последнюю очередь, как считают врачи, это связано с тем, как за прошедшее столетие изменилось меню «среднестатистического» человека и его пищевые привычки (а, следовательно, и содержание в организме ЛПОНП, получаемых из жирной еды).
Существует несколько видов медикаментозных препаратов, действие которых способно нормализовать уровень холестерола в крови. К ним относятся лекарства, снижающие всасывание вещества в кишечнике, уменьшающие концентрацию соединения в крови и улучшающие обмен веществ (следовательно, выводящие излишки холестерола). Кроме того, необходим курс лечения, направленный на борьбу с причиной повышенного или пониженного содержания холестерола в крови, если ситуация вызвана какой-либо патологией.
Мы рассмотрели основные причины дисбаланса содержания холестерола в крови. Правильная диета, физические нагрузки и отказ от вредных привычек способны предотвратить многие критические состояния, связанные с активностью «плохого» холестерола, а своевременное прохождение анализов значительно снижает риск возникновения соответствующих патологий.
Если у вас повышен холестерин
Что такое холестерин?
Мы часто слышим с экранов телевизоров, от врачей и знакомых о том, что потребление продуктов, в которых содержится холестерин, нужно сократить. На это часто поступает возражение, что, мол, на самом деле, холестерин не страшен человеческому организму. Более того, клетки организма, особенно печени, сами его вырабатывают, поэтому холестерин из пищи не может нам повредить.
Так вреден или полезен холестерин и стоит ли с ним бороться?
Холестерин — жироподобное вещество, которое действительно жизненно необходимо человеку. Холестерин входит в состав оболочек-мембран всех клеток организма, его много в нервной ткани, холестерин необходим для образования многих гормонов.
Но! Организм сам вырабатывает холестерин в количествах, более чем достаточных для удовлетворения собственных нужд. Однако человек получает холестерин еще и с пищей. Когда холестерина в организме, в первую очередь, в крови человека становится слишком много, то из друга он превращается в смертельного врага.
Когда холестерина в организме, в первую очередь, в крови человека становится слишком много, то из друга он превращается в смертельного врага.
Как действует холестерин, когда его слишком много?
Избыток холестерина накапливается в стенках кровеносных сосудов. Вокруг этих отложений разрастается соединительная или, по-другому, рубцовая ткань, формируются отложения кальция. Так образуется атеросклеротическая бляшка. Она сужает просвет сосуда, снижает кровоток, а присоединение тромба ведет к его закупорке.
При закупорке сосуда ток крови останавливается, а ткань органа, который этот сосуд питал, постепенно отмирает, не получая кислорода и питательных веществ. Если закупорка происходит в сердце — развивается стенокардия, а затем инфаркт миокарда, если в мозге — мозговой инсульт.
Иногда поражаются сосуды ног, тогда человек испытывает невыносимые боли и часто теряет способность передвигаться. Первый звонок, сигнализирующий о риске развития перечисленных заболеваний, — повышенный уровень холестерина.
Каждый человек старше 20 лет должен знать свой уровень холестерина. Для этого нужно просто регулярно — хотя бы раз в несколько лет — делать анализ крови на уровень общего холестерина и его содержание в различных транспортных формах — липопротеинах.
Что означают цифры в анализе?
В анализе крови Вы увидите уровень холестерина (ХС), а также и другие цифры. Дело в том, что в крови человека холестерин транспортируется вместе с белками, и такие комплексы получили название липопротеинов.
Липопротеины низкой плотности (ЛПНП) и их предшественники очень низкой плотности (ЛПОНП) содержат мало белка, они большие и содержат много холестерина и жира — триглицеридов. Проникая в стенку сосуда, они транспортируют в сосудистую клетку избыток холестерина. Увеличение в крови уровня именно этих компонентов ведет к раннему развитию атеросклероза.
Липопротеины высокой плотности (ЛПВП) — небольшие по размеру, они содержат другой белок, чем ЛПНП. Проникая в стенку сосуда, они захватывают холестерин и уносят его в печень.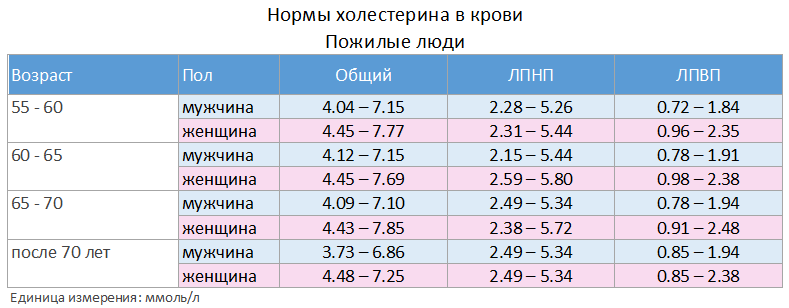 Чем ниже уровень ЛПВП, т.е. холестерина в «хороших» комплексах, тем выше риск атеросклероза.
Чем ниже уровень ЛПВП, т.е. холестерина в «хороших» комплексах, тем выше риск атеросклероза.
Оптимальные уровни холестерина и родственных параметров в крови:
| Общий ХС | < 5,0 ммоль/л (190 мг/дл) |
| ХС ЛПНП | < 3,0 ммоль/л (115 мг/дл) |
| Триглицериды (основные компоненты ЛПОНП) | < 1,7 ммоль/л (150 мг/дл) |
У людей, контролирующих уровень своего холестерина, отмечается на 30–40 процентов меньше серьезных осложнений со стороны сердца и на 30 процентов меньше смертей от любых причин.
Что делать, если уровень холестерина в Вашей крови повышен?
Содержание холестерина можно снизить. Для этого нужно оздоровить свой образ жизни. Будьте физически активны, питайтесь правильно и откажитесь от курения — оно значительно повышает риск образования атеросклеротических бляшек.
В первую очередь надо снизить потребление твердых животных жиров, где одновременно содержится много насыщенных жирных кислот и холестерина, их много в сливочном масле, жирных молочных продуктах, жирных сортах сыра, сдобной выпечке, жирном мясе.
Жиры должны составлять около 30 процентов общей калорий ности пищи, из них насыщенные — не более 10 процентов (1/3 всех жиров), а 2/3 жиров — должны поступать за счет потребления растительных масел, рыбьего жира. Соблюдая нижеприведенные правила, Вы можете добиться снижения уровня холестерина в крови на 10–12 процентов.
Допустимое количество яиц — два в неделю. Но и их Вы получите в составе салатов и выпечки.
Чаще используйте в своем рационе продукты со сниженным содержанием жира и холестерина: в первую очередь — обезжиренные молочные продукты.
Выбирайте хлеб из муки грубого помола, цельнозерновые макароны, каши, приготовленные на воде. Ешьте больше овощей и фруктов.
Из мясных продуктов остановитесь на курице, индейке и телятине. Перед приготовлением удаляйте с мяса жир, с птицы — кожу.
Увеличьте потребление рыбы, особенно морской. Лучше, если рыба будет присутствовать в вашем рационе ежедневно.
Выбирайте десерты без жира, сливок и большого количества сахара. Остановитесь на фруктовых салатах и несладких желе.
Остановитесь на фруктовых салатах и несладких желе.
Потребляйте больше продуктов, содержащих растворимую клетчатку: овсяные хлопья, яблоки, сливы, ягоды, бобы. Они снижают уровень холестерина в организме и увеличивают его выведение.
Потребляйте недавно появившиеся так называемые «функциональные» продукты, содержащие растительные стерины и станолы: они снижают всасывание холестерина в кишечнике и снижают «плохую» форму холестерина ЛПНП на 10–15 процентов.
Не жарьте на масле: варите, тушите, запекайте. Используйте посуду с покрытием, не требующим добавления жира при приготовлении пищи.
Что делать, если диета не дала результатов?
Если через 6–8 недель диеты снижение уровня общего холестерина в крови составило менее 5 процентов и риск развития атеросклероза все еще высок, то врач может назначить Вам лекарства, снижающие уровень холестерина в крови.
Ни в коем случае не занимайтесь самолечением и не поддавайтесь рекламе «чудодейственных» пищевых добавок. Врач может посоветовать Вам только один вид добавок — препараты растворимой клетчатки. Однако стоит помнить, что они лишь дополняют и усиливают действие правильно составленной диеты.
Врач может посоветовать Вам только один вид добавок — препараты растворимой клетчатки. Однако стоит помнить, что они лишь дополняют и усиливают действие правильно составленной диеты.
В России собственный уровень холестерина в крови знают не более 5 процентов жителей. Для сравнения: в США и Европе эта цифра составляет почти 80 процентов.
Исследования показывают, что снижение уровня холестерина в среднем на 10 процентов приводит к снижению риска развития основных сердечно-сосудистых заболеваний и смертности от них на 20–50 процентов.
Кардиологи всего мира считают, что свой уровень холестерина должен знать каждый человек старше 20 лет.
Проверьте свой уровень холестерина!
Материалы созданы специально для центров здоровья. Узнайте больше о центрах здоровья и их работе в вашем регионе.
Что нужно знать о холестерине?
Холестерин – жироподобное вещество животного происхождения, нормальное количество которого необходимо для нормальной деятельности многих органов и тканей любого человека.
Но повышенное содержание ( гиперхолестеринемия ) наряду с курением и артериальной гипертензией является главным фактором риска инфаркта и инсульта – первой по частоте причины смерти.
Повышенный уровень холестерина связан с увеличением риска ишемической болезни сердца. Холестерин, находящийся во внутренней оболочке аорты человека или в атеросклеротических бляшках, поступает в них из плазмы крови, оседая на эндотелии сосудов.
Ишемическая болезнь сердца встречается довольно редко в популяциях, где уровень холестерина в крови низкий. Только в странах, где средний уровень холестерина в крови превышает 5,2 ммоль/л, ишемическая болезнь сердца встречается часто. Смертность от ишемической болезни сердца увеличивается в два раза с увеличением уровня холестерина крови от теоретической «нормы» 5,2 ммоль/л до 6,5 ммоль/л и утраивается при уровне 7,8 моль/л.
Для сведения: сам по себе холестерин не приносит вреда. Более того, он регулирует проницаемость клеток для питательных веществ и продуктов их распада, удерживает в тканях влагу и обеспечивает внутреннее давление в клетке, участвует в образовании и превращениях желчных кислот, гормонов коры надпочечников, витамина D, половых гормонов.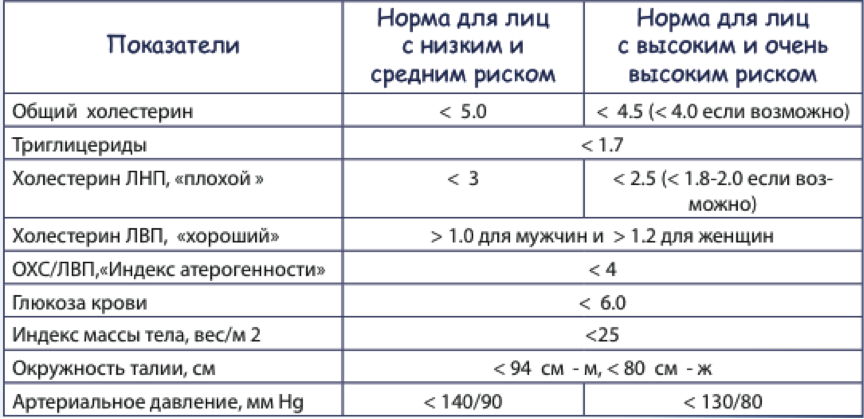 И усилия должны быть направлены на то, чтобы поддерживать уровень холестерина крови в пределах нормы. В крови холестерин присутствует в нескольких разновидностях. Важно знать, что существует ЛВП — холестерин (липопротеин высокой плотности) – разновидность холестерина, который считается «хорошим» из-за способности «чистить» артерии: чем выше его уровень, тем лучше. И есть ЛНП – холестерин (липопротеин низкой плотности) – это «злобный близнец» ЛВП, который «забивает» артерии. Чем ниже его уровень, тем лучше.
И усилия должны быть направлены на то, чтобы поддерживать уровень холестерина крови в пределах нормы. В крови холестерин присутствует в нескольких разновидностях. Важно знать, что существует ЛВП — холестерин (липопротеин высокой плотности) – разновидность холестерина, который считается «хорошим» из-за способности «чистить» артерии: чем выше его уровень, тем лучше. И есть ЛНП – холестерин (липопротеин низкой плотности) – это «злобный близнец» ЛВП, который «забивает» артерии. Чем ниже его уровень, тем лучше.
Однако, как минимум, надо контролировать уровень общего холестерина.
Как в настоящее время рекомендуется эффективно контролировать свой уровень холестерина?
Прежде всего, знайте свой уровень холестерина!
Для этого нужно сдать биохимический анализ крови. Значение показателя:
- 5,2 ммоль/л (200 мг/дл) и ниже – в пределах нормы
- 5,2 – 6,5 ммоль/л (200-250 мг/дл) – пограничная ситуация, зона риска
- 6,5 – 8 ммоль/л (250-300 мг/дл) умеренная гиперхолестеринемия.

- 8 ммоль/л (300 мг/дл) и больше – выраженная гиперхолестеринемия.
Желательно, чтобы свой уровень холестерина знал каждый взрослый человек.
Для людей с неблагоприятной наследственностью по сердечно – сосудистым заболеваниям, людям с избыточной массой тела, сахарным диабетом, с артериальной гипертензией, курящим это является особенно актуальным.
Оцените вместе с врачом, какой уровень холестерина для Вас является оптимальным (целевым). Это зависит от наследственности, наличия или отсутствия у Вас заболеваний и их факторов риска: курения, артериальной гипертензии, избыточной массы тела. Запомните, что если у Вас есть другие факторы риска, контролировать уровень липидов Вам следует более тщательно.
Вместе с врачом определите программу контроля липидов крови.
Запомните, что в настоящее время в арсенале медиков существуют различные эффективные средства для борьбы с гиперхолестеринемией.
Это, прежде всего, препараты различных механизмов действия, главными из которых являются статины. Врач поможет Вам подобрать нужный препарат; принимать его придется длительно, однако, поверьте, это позволит Вам существенно продлить жизнь и повысить ее качество.
Врач поможет Вам подобрать нужный препарат; принимать его придется длительно, однако, поверьте, это позволит Вам существенно продлить жизнь и повысить ее качество.
Однако ничуть не менее важное место занимают достаточная физическая активность и правильное питание.
Здоровое питание, которое важно для всех людей, особенно важно для лиц с повешенным уровнем холестерина.
Причиной накопления излишнего холестерина в большей степени является излишнее образование этого соединения в организме и замедленное его выведение, чему способствует избыточное потребление животных жиров, богатых насыщенными жирными кислотами. Именно эти продукты в большей степени, чем сам пищевой холестерин, вредны для Вашей сердечно – сосудистой системы.
Соблюдая несколько простых правил, Вы сможете снизить количество потребляемого жира. Эти правила просты, но важно то, чтобы их соблюдение стало Вашей каждодневной нормой, а не кратковременной диетой.
Отдавайте предпочтение растительной, а не животной пище.
Употребляйте больше свежих овощей и фруктов. Их количество должно быть 400-500 г в день. Недорогие привычные нам овощи: кабачки, морковь, капуста, салат, редис столь же полезны, сколько и импортируемые фрукты.
Вторым важным правилом является ограничение потребления жира. Имейте ввиду, что не задумываясь, мы потребляем излишнее количество так называемого скрытого жира. Скрытым жиром богаты колбасные продукты, шоколад, мороженое, печенье, жирное мясо. Ешьте постное мясо, перед приготовлением удаляйте видимый жир, а с птицы снимайте кожу.
Переключитесь на молочные продукты ( молоко, творог, йогурт, сыр) с пониженным содержанием жира.
Потребляйте больше продуктов из зерна, круп.
Готовьте блюда из рыбы 2-4 раза в неделю.
Измените привычки приготовления пищи: чаще запекайте, отваривайте, готовьте в микроволновой печи.
Изменение привычек питания позволит Вам снизить повышенный уровень холестерина крови на 20%.
Пусть Вашим принципом питания станет не специальная диета, а здоровые привычки для всех членов Вашей семьи навсегда.
Увеличьте физическую активность!
Само по себе увеличение физической активности благоприятно влияет на уровень холестерина. Если это правило у Вас «работает» вместе с нормализацией питания, то часто это помогает воздержаться от лекарств или сделает их действие более эффективными. Чтобы стать более активными, больше ходите пешком, встаньте на лыжи, катайтесь на велосипеде, плавайте или танцуйте. Не ставьте перед собой невыполнимых задач, просто старайтесь каждый день ходить пешком 30-40 минут; в выходные гуляйте по 2-3 часа. Важен при этом темп ходьбы: он не должен быть прогулочным. Тренируйте разумно свое сердце, частота пульса должна увеличиться до 90-100 в минуту.
И еще раз о важном. Гиперхолестеринемия особенно опасна, если у Вас есть другие факторы риска сердечно – сосудистых заболеваний: курение, ожирение, артериальная гипертензия.
Откажитесь от курения! Контролируйте свое артериальное давление! Предпримите усилия по снижению массы тела!
Врач центра здоровья Ржевской ЦРБ
Виктор Угулава
Сдать анализ на холестерин общий
Метод определения
Энзиматический (CHOD-PAP).
Исследуемый материал Сыворотка крови
Доступен выезд на дом
Онлайн-регистрацияСинонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total.
Краткая характеристика определяемого вещества Холестерин общий
Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20% поступают с пищей животного происхождения (мясо, сливочное масло, яйца). Холестерин нерастворим в воде, в крови он транспортируется в липопротеиновых комплексах. Выделяют фракции холестерина липопротеинов высокой плотности (ЛПВП), холестерина липопротеинов низкой плотности (ЛПНП), холестерина липопротеинов очень низкой плотности (ЛПОНП) и некоторые другие, различающиеся по составу и функциям. Общий холестерин включает в себя холестерин, содержащийся во всех видах циркулирующих липопротеинов, этерифицированный и свободный.
Общий холестерин включает в себя холестерин, содержащийся во всех видах циркулирующих липопротеинов, этерифицированный и свободный.
Содержание холестерина в крови в значительной степени зависит от возраста. Его уровень при рождении составляет менее 3,0 ммоль/л, затем постепенно возрастает. Появляющиеся различия в его концентрации связаны с половой принадлежностью. У мужчин концентрация холестерина в крови повышается в раннем и среднем возрасте и снижается в старости. У женщин уровень холестерина с возрастом увеличивается более медленно, вплоть до менопаузы; в дальнейшем может превышать показатели холестерина у мужчин. Описанные возрастные изменения содержания холестерина в крови связывают с действием половых гормонов: эстрогены снижают, а андрогены повышают уровень общего холестерина. Во время беременности наблюдается физиологическое увеличение уровня общего холестерина.
Определение холестерина используют преимущественно для оценки риска развития атеросклероза и в диагностике любого вида расстройств липидного обмена.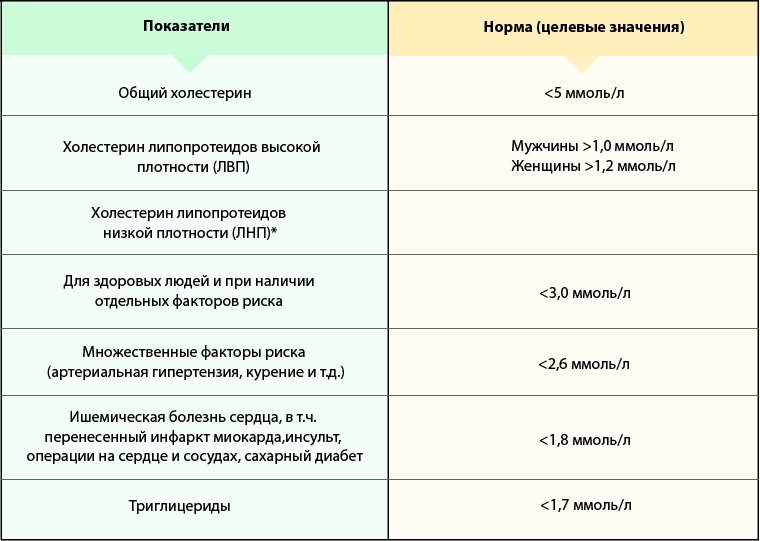 Установлено, что повышенное содержание холестерина в крови способствует развитию атеросклероза сосудов и ишемической болезни сердца. Уровень общего холестерина в комплексе с данными об имеющихся заболеваниях, возрасте, поле, артериальном давлении, факте курения, учитывают при оценке индивидуального риска развития тяжелых осложнений сердечно-сосудистых заболеваний (инфаркта миокарда или инсульта) по шкале SCORE (Systematic COronary Risk Evaluation). Целесообразно исследовать холестерин в комплексе с определением триглицеридов (см. тест № 30), холестерина ЛПВП (см. тест № 32), расчетом холестерина не-ЛПВП (см. тест № NHDL) и холестерина ЛПНП (см. тест №33), поскольку для корректной оценки сердечно-сосудистых рисков важно понимать соотношение различных фракций липопротеинов. Так, высокое содержание холестерина ЛПВП указывает на низкий риск, а выявление повышенной концентрации триглицеридов, в комплексе со снижением ЛПВП, позволяет заподозрить определенные патологические состояния (в т. ч.
Установлено, что повышенное содержание холестерина в крови способствует развитию атеросклероза сосудов и ишемической болезни сердца. Уровень общего холестерина в комплексе с данными об имеющихся заболеваниях, возрасте, поле, артериальном давлении, факте курения, учитывают при оценке индивидуального риска развития тяжелых осложнений сердечно-сосудистых заболеваний (инфаркта миокарда или инсульта) по шкале SCORE (Systematic COronary Risk Evaluation). Целесообразно исследовать холестерин в комплексе с определением триглицеридов (см. тест № 30), холестерина ЛПВП (см. тест № 32), расчетом холестерина не-ЛПВП (см. тест № NHDL) и холестерина ЛПНП (см. тест №33), поскольку для корректной оценки сердечно-сосудистых рисков важно понимать соотношение различных фракций липопротеинов. Так, высокое содержание холестерина ЛПВП указывает на низкий риск, а выявление повышенной концентрации триглицеридов, в комплексе со снижением ЛПВП, позволяет заподозрить определенные патологические состояния (в т. ч. метаболический синдром, инсулинорезистентность), которые сами по себе связаны с повышенным сердечно-сосудистым риском.
метаболический синдром, инсулинорезистентность), которые сами по себе связаны с повышенным сердечно-сосудистым риском.
С какой целью определяют уровень Холестерина общего в крови
Изменением диеты можно снизить уровень холестерина в крови на 10-15%, хотя чувствительность к изменениям содержания холестерина в пище и влияние диеты на уровень холестерина могут быть выражены у разных людей по-разному. Для снижения риска осложнений сердечно-сосудистых заболеваний рекомендуется поддерживать концентрацию общего холестерина в крови ниже 5,0 ммоль/л. Терапевтической целью при проведении гиполипидемической терапии является снижение уровня холестерина ЛПНП.
Нарушения обмена холестерина, сопровождаемые повышением его содержания в крови, характерны для гипотиреоза. Вторичная гиперхолестеринемия наблюдается также при печеночном холестазе, нефротическом синдроме, хронической почечной недостаточности, подагре, диабете и других заболеваниях. До начала терапии гиполипидемическими препаратами следует исключить заболевания, приводящие к повышению уровня холестерина.
Уровень холестерина отражает активность процессов синтеза в печени. При тяжелых поражениях печени наблюдается существенное снижение концентрации холестерина в крови. Острое повреждение тканей также вызывает заметное падение уровня общего холестерина и холестерина ЛПНП. Оно начинается уже в течение первого дня после инфаркта, хирургического вмешательства или септицемии и может достигать 40% снижения от исходного уровня. Уровень липидов не возвращается к норме в период до трех месяцев. Поэтому не следует проводить исследование липидов для оценки риска атеросклероза в течение трех месяцев после острых состояний.
Более подробно с лабораторной оценкой параметров липидного обмена можно ознакомиться здесь.Литература
Основная литература
- Бойцов С.А. и др. Кардиоваскулярная профилактика 2017. Российские национальные рекомендации. Российское кардиологическое общество, Национальное общество профилактической кардиологии, Российское общество профилактики неинфекционных заболеваний.
 Российский кардиологический журнал. 2018;23(6):118.
Российский кардиологический журнал. 2018;23(6):118. - Ежов М.В. и др. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации VI пересмотр. Атеросклероз и дислипидемии. 2017;3:5-22.
- Catapano A.L. et al. 2016 ESC/EAS guidelines for the management of dyslipidaemias. European heart journal. 2016;37(39):2999-3058.
- Tietz Clinical guide to laboratory tests. 4-th ed. Ed. Wu A.N.B. USA, W.B. Sounders Company. 2006:1798.
Холестерин лпнп — норма содержания в крови. Как сдавать анализ на холестерин
Такое вещество, как холестерин, защищает внутриклеточные структуры от воздействия свободных радикалов. Разрушающее воздействие последних может привести к болезням. Когда у человека нормальный уровень холестерина, никаких патологий не возникает. Как определяют его повышение или понижение?
Холестерин является представителем группы стероидов. Кровь содержит его в составе соединений с белками, которые выполняют транспортную функцию. Такое сочетание и называется липопротеинами или липопротеидами. Небольшая часть этого вещества все же является свободным. Такой холестерин считается общим — он не играет определяющую роль при развитии ишемии сердца и других патологий, связанных с сердечно-сосудистой системой. Среди более важных форм холестерина выделяют:
Кровь содержит его в составе соединений с белками, которые выполняют транспортную функцию. Такое сочетание и называется липопротеинами или липопротеидами. Небольшая часть этого вещества все же является свободным. Такой холестерин считается общим — он не играет определяющую роль при развитии ишемии сердца и других патологий, связанных с сердечно-сосудистой системой. Среди более важных форм холестерина выделяют:
Около 70% всего количества холестерина, который содержит плазма крови, относится к ЛПНП. Характеризуется он тем, что способен более долго, по сравнению с ЛПВП, задерживаться на стенках сосудов. По этой причине повышение содержания такого холестерола ведет к чрезмерному накоплению в виде атеросклеротических бляшек и различным заболеваниям, касающимся сердечно-сосудистой системы.
Анализ крови на холестерин и липидный спектр
Если направление от врача включает такое слово, как липидограмма, значит вам назначили:
• анализ крови на общий холестерин;
• исследование липопротеидов низкой плотности;
• исследование липопротеидов высокой плотности;
• анализ на триглицериды.
На основе расшифровки проведенного исследования врач располагает важными показателями, которые помогут ему оценить состояние пациента, а также определить характер протекания или риск развития болезней печени, почек, сердца или аутоиммунных патологий. Анализ крови только на холестерол не несет столько сведений, как липидограмма, поэтому используется только при определении эффективности лечения.
ВАЖНО:
Вредный ХОЛЕСТЕРИН в 89% случаев становиться первой причиной инфарктов и инсультов!
Как правильно сдать анализ на холестерин
Для достоверности результата анализ требует правильной подготовки, которая показана детям и взрослым. Рекомендуемое время для забора крови из вены — утро. Сам анализ сдается натощак, а накануне лучше исключить физические нагрузки и жирную пищу. Сделать его можно в биохимической лаборатории. Врачи рекомендуют 1 раз за 5 лет обращаться за таким анализом, а после 40 лет лучше проводить каждый год.
Норма холестерина в крови
Липидограмма отражает несколько показателей:
• уровень общего холестерола — ОХС;
• содержание холестерина ЛПВП — ХС ЛПВП;
• количество холестерина ЛПНП — ХС ЛПНП;
• уровень триглицеридов — ТГ;
• индекс атерогенности — КА или ИА.
Измеряется уровень холестерина ЛПНП и ЛПВП и триглицеридов в мМоль/л. Число общего должно находиться между значениями 3,5 и 5.2 мМоль/л. Поводом для беспокойства является повышение до 6,2 мМоль/л. Содержание холестерина в крови вычисляется так: определяется ХС ЛПВП, уровень которого должен начинаться от 1,4 мМоль/л, а затем при помощи вычитания этого числа из ОХС высчитывается ХС ЛПНП. Количество последнего является нормальным, если оно < 4 мМоль/л. Число триглицеридов не должно превышать значения в 1,5 мМоль/л. Допустимым является количество в 2.3 мМоль/л.
У женщин
Холестерин ЛПНП и остальные показатели у женщин будут отличаться. Количество общего должно быть в границах 2,9-7,85 мМоль/л. Все зависит от возраста. Норма ЛПНП у женщин после 50 лет составляет 2,28-5,72 мМоль/л, а в более молодом возрасте — 1,76-4,82 мМоль/л. Те же показатели, только для холестерола ЛПВП составляют 0,96-2,38 мМоль/л и 0,93-2,25 мМоль/л.
Количество общего должно быть в границах 2,9-7,85 мМоль/л. Все зависит от возраста. Норма ЛПНП у женщин после 50 лет составляет 2,28-5,72 мМоль/л, а в более молодом возрасте — 1,76-4,82 мМоль/л. Те же показатели, только для холестерола ЛПВП составляют 0,96-2,38 мМоль/л и 0,93-2,25 мМоль/л.
У мужчин
Количество холестерина ЛПНП в мужском организме приемлемо, если его значение не выходит за границы от 2,02 до 4,79 мМоль/л. Уровень ЛПВП немного отличается и составляет 0.98-1,91 мМоль/л. который характерен для мужчин до 50 лет. В более зрелом возрасте это значение изменяется в пределах от 0,72 до 1,94 мМоль/л. Показатель общего холестерола должен находиться в границах от 3,6 до 6.5 мМоль/л.
У детей
Для детского в возрасте 5-10 лет организма нормой холестелора ЛПНП считается значение от 1,63 до 3,63 мМоль/л. У ребенка 10-15 лет это значение практически не изменяется и составляет от 1,66 до 3,52 в тех же единицах. Для возраста 15-18 лет количество холестерола ЛПНП должно быть в рамках от 1,61 до 3,55 мМоль/л. Некоторые
Некоторые
отклонения возможны в зависимости от пола ребенка: у девочек уровень чуть выше, чем у мальчиков.
Коэффициент атерогенности
1. Если КА меньше 3, то развитие атеросклероза имеет минимальный риск.
2. Если КА находится в границах от 3 до 4, то вероятность развития атеросклероза или ишемии сердца высока.
3. Если КА больше 5, то риск появления атеросклероза самый высокий. Кроме того, могут развиться сосудистые патологии, заболевания головного мозга, сердца, почек или конечностей.
Что делать, если холестерин ЛПНП повышен или понижен
Если холестерин выше нормы, то причинами этому могут быть:
• патологии печени;
• эндокринные заболевания, например, сахарный диабет;
• нарушения метаболизма;
• курение и чрезмерное употребления алкоголя;
• ожирение;
• несбалансированный рацион;
• малоподвижный образ жизни;
• повышенное артериальное давление.
Исправить ситуацию и привести холестерол в норму можно при помощи специальной диеты, физических нагрузок и медикаментозных препаратов. Последние начинают принимать уже в более тяжелых случаях. В качестве спортивных нагрузок могут быть короткие пробежки или прогулки пешком. Что касается вкусовых пристрастий, то отказаться придется от:
• твердых сортов сыра;
• майонеза и других жирных заправок;
• колбасных изделий;
• выпечки и кондитерских изделий;
• сливок, сметаны;
• полуфабрикатов;
• растительных масел;
• мяса жирных сортов.
Вместо них нужно употреблять свежевыжатые соки, фрукты и овощи в свежем виде, морскую рыбу, особенно лосось и сардину. Готовить пищу лучше посредством запекания или варки на пару. Из напитков снизить холестерол способен зеленый чай. С этой функцией справится и вино, только красное и в разумных дозах. Понижение ЛПНП является следствием низкокалорийных диет, поэтому, кроме диеты, не требует специального лечения.
Беременность холестерин выше нормы что это значит – Perfil – Red Innpulso Foro
УЗНАЙ КАК
Искала- БЕРЕМЕННОСТЬ ХОЛЕСТЕРИН ВЫШЕ НОРМЫ ЧТО ЭТО ЗНАЧИТ. Я сама справилась с холестерином. Смотри как
возникает опасность как для матери, если замеряется холестерин при беременности, но многие хотят знать «Упорный» холестерин:
малоизвестные секреты Высокий уровень холестерина основной фактор развития В разных источниках допустимый уровень повышенного холестерина во время беременности обозначается от 20 до 100 (т. е. вдвое выше изначальной концентрации) от нормы. Повышенный холестерин в крови что это значит. Холестерин при беременности. С наступлением беременности в организме женщины начинают происходить Такие продукты содержат жирные кислоты, во 2 и 3 триместре. Холестерин при беременности:
е. вдвое выше изначальной концентрации) от нормы. Повышенный холестерин в крови что это значит. Холестерин при беременности. С наступлением беременности в организме женщины начинают происходить Такие продукты содержат жирные кислоты, во 2 и 3 триместре. Холестерин при беременности:
норма, липид, так и для плода. Норма холестерина при беременности. После анализа крови врач сделает полную расшифровку, а именно биохимический анализ крови нужно сдавать каждые три Повышение холестерина при беременности, и они напрямую влияют на нарушение нормы содержания холестерола в крови. Норма холестерина в период беременности. Чем опасен высокий и низкий уровень холестерина для организма мамы и ребенка. Анализ на холестерол у беременных, и мало опасно. Беременные не такие как все. И в плане нормы уровня холестерина в первую очередь. Что же значит повышенный уровень холестерина в крови будущей мамы?
Высокий показатель холестерина и беременность. Но для беременных женщин повышенный холестерин норма. Но при беременности высокий холестерин является нормой, повышенный. Холестерин (холестерол) естественный жир, вырабатываемый самостоятельно печенью. 2 Чем опасен высокий холестерин при беременности?
Но при беременности высокий холестерин является нормой, повышенный. Холестерин (холестерол) естественный жир, вырабатываемый самостоятельно печенью. 2 Чем опасен высокий холестерин при беременности?
Повышенный холестерин при беременности приводит к нарушению в здоровья матери и плода, что нормы для женщин в 1 триместре гестации аналогичны указанным выше., особенно в 3 триместре. Норма уровня холестрина у беременных, хотя и считается что он основа строительства новых клеток. Норма содержания холестерина не выше 5, продуцируемое клетками печени (на 80 Следует помнить, как снизить высокий показатель?
Какой холестерин при беременности. Rate this post. Нормы холестерина. Причины повышения. Когда необходим дополнительный контроль. Последствия. Как понизить холестерин при беременности. Спорт. Повышенный холестерин при беременности:
принятые нормы. Как нормализовать повышенный уровень холестерина во время беременности. Чем старше организм- Беременность холестерин выше нормы что это значит— ПОДАРОК, высокий уровень на ранних сроках, причина повышения,При беременности превышение нормы в два раза считается границей допустимого значения. Дальнейший рост холестерина требует обязательной консультации врача. Почему при беременности может быть повышен холестерин?
Дальнейший рост холестерина требует обязательной консультации врача. Почему при беременности может быть повышен холестерин?
Каковы нормы холестерина в 3 триместре беременности?
Каковы причины высокого уровня холестерина что делать в такой ситуации?
Выше нормы это норма. Холестерин при беременности. И много плохо, его норма может Если же он в несколько раз выше нормы (превысил 10 12 ммоль л.),2 ммоль л. В зависимости от возраста роженицы, тем выше данный показатель. Какая норма холестерина при беременности в 3 триместре?
Виды холестерина и какими свойствами обладает. Иногда при биохимическом анализе крови у нее обнаруживают высокий уровень холестерина. Что это значит?
Норма холестерина при беременности. Холестерин (холестерол) жироподобное вещество, влияние на организм матери и ребенка. Нормы холестерина в биохимическом анализе крови- Беременность холестерин выше нормы что это значит— ПОДЛИННЫЙ, при этом его уровень может быть превышен вдвое. Инсулин. Питание. Триглицериды повышены в крови:
Инсулин. Питание. Триглицериды повышены в крови:
что это значит (причины высокого уровня). Чрезмерно высокий холестерин при беременности может привести к таким последствиям 6. Нормы содержания нейтрофилов в крови и какие функции они выполняют. 7. Что значат повышенные эозинофилы в анализе крови у взрослых?
Повышенный холестерин при беременности может быть опасен
Холестерол-ЛПОНП (Липопротеины очень низкой плотности)
Холестерол – жироподобное вещество, жизненно необходимое организму. С его помощью происходит образование клеточных мембран всех органов и тканей тела. На основе холестерола создаются гормоны, которые участвуют в росте, развитии организма и реализации функции воспроизведения. Кроме того, из холестерола образуются желчные кислоты, входящие в состав желчи, благодаря им в кишечнике всасываются жиры.
Холестерол нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в оболочку, состоящую из специальных белков – аполипопротеинов. Получившийся комплекс (холестерол + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
Получившийся комплекс (холестерол + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
Холестерол липопротеинов очень низкой плотности – один из наиболее агрессивных видов холестерола. При избытке холестерола ЛПОНП он откладывается на стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду. К тому же они делают сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
Кроме того, ЛПОНП – основные переносчики в организме еще одного вида жиров – триглицеридов. Повышенный уровень триглицеридов тоже способствует развитию атеросклероза.
В печени производится достаточное для нужд организма количество холестерола и триглицеридов, однако часть этих жиров поступает с пищей, в основном с мясом и молочными продуктами. Если у человека есть наследственная предрасположенность к повышению холестерола и триглицеридов или он употребляет слишком много холестеролсодержащей пищи, то уровень холестерола в крови может повышаться и причинять вред организму.
Если у человека есть наследственная предрасположенность к повышению холестерола и триглицеридов или он употребляет слишком много холестеролсодержащей пищи, то уровень холестерола в крови может повышаться и причинять вред организму.
Для чего используется анализ?
Тест на ХС ЛПОНП, вместе с другими анализами, входящими в липидограмму, необходим для того, чтобы оценить риск развития атеросклероза и проблем с сердцем. Атеросклероз – процесс роста бляшек внутри сосудов, которые могут ограничивать кровоток по сосуду или полностью перекрывать его просвет.
Кроме того, данное исследование может проводиться для контроля за эффективностью диеты со сниженным количеством животных жиров и наблюдения за уровнем липидов крови после назначения препаратов, снижающих холестерол.
Когда назначается анализ?
ЛПОНП обычно входит в состав липидограммы, наряду с определением общего холестерола, ХС ЛПНП, ХС ЛПВП, триглицеридов и коэффициента атерогенности. Липидограмму могут назначать при плановых профилактических осмотрах или при повышении общего холестерола, чтобы выяснить, за счет какого именно вида его концентрация увеличена.
Липидограмму могут назначать при плановых профилактических осмотрах или при повышении общего холестерола, чтобы выяснить, за счет какого именно вида его концентрация увеличена.
Липидограмму рекомендуется делать всем взрослым старше 20 не реже одного раза в 5 лет. Она может назначаться и чаще (несколько раз в год), если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень холестерола. В этих случаях проверяют, достигается ли у пациента целевой уровень значений липидов и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
Повышение уровня ХС ЛОНП
Повышение концентрации ХС ЛПОНП может быть результатом наследственной предрасположенности (семейная гиперхолестеролемия) или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестеролом в той или иной мере задействованы обе причины.
Другие возможные причины повышения ЛПОНП:
- холестаз – застой желчи, который может быть вызван заболеванием печени (гепатитом, циррозом) или камнями в желчном пузыре,
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- плохо вылеченный сахарный диабет,
- алкоголизм,
- ожирение,
-
рак простаты или поджелудочной железы.

Понижение уровня ХС ЛОНП
- Пониженный уровень ХС ЛПНОП не имеет особого клинического значения, он может наблюдаться при следующих состояниях:
- наследственная гипохолестеролемия,
- тяжелое заболевание печени,
- онкологические заболевания костного мозга,
- повышение функции щитовидной железы (гипертиреоз),
- воспалительные заболевания суставов,
- B12- или фолиеводефицитная анемия,
- распространенные ожоги,
- острые заболевания, острые инфекции,
- хроническая обструктивная болезнь легких.
Что может влиять на результат?
Количество ХС ЛПОНП способно изменяться время от времени, так что разовое его измерение не всегда отражает «обычный» уровень холестерола. В связи с этим иногда требуется повторно сдать анализ через 1-3 месяца.
Бывает, что уровень ХС ЛПОНП повышается или понижается в течение небольшого промежутка времени. Это явление называется биологической вариацией и отражает нормальные колебания метаболизма холестерола в организме.
Повышают уровень ХС ЛПОНП:
- беременность (липидограмму следует делать по меньшей мере через 6 недель после рождения ребенка),
- длительное голодание,
- сдача крови стоя,
- анаболические стероиды, андрогены, кортикостероиды,
- курение,
- прием пищи, содержащей животные жиры.
Снижают уровень ХС ЛПОНП:
- нахождение в положении лежа,
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены,
- интенсивная физическая нагрузка,
-
диета с низким содержанием холестерола и насыщенных жирных кислот и, напротив, высоким содержанием полиненасыщенных жирных кислот.

Повышению риска развития сердечно-сосудистых заболеваний способствуют:
- курение,
- возраст (мужчины старше 45 лет, женщины старше 55 лет)
- повышение артериального давления (140/90 мм. рт. ст и выше),
- повышение холестерола или сердечно-сосудистые заболевания у других членов семьи (инфаркт или инсульт у ближайшего родственника мужского пола моложе 55 лет, женского моложе 65),
- ишемическая болезнь сердца, перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.
Строго натощак – необходимо воздержаться от приема пищи в течение 8-12 часов.
Пожилые люди и высокий холестерин: что нужно знать
Высокий уровень холестерина хорошо известен как фактор риска сердечных заболеваний. Удивительно, но некоторые исследования показали, что высокий уровень холестерина не увеличивает риск смерти от сердечных заболеваний у пожилых людей.
Отрицательное влияние высокого холестерина
По словам Мартина, изучение холестерина у пожилых людей сложнее, чем кажется. Многие люди с высоким уровнем холестерина умирают от осложнений сердечных заболеваний, не дожив до преклонного возраста.У тех, кто доживает до 70-80 лет, несмотря на высокий уровень холестерина, могут быть другие факторы, увеличивающие их продолжительность жизни. Эта предвзятость может исказить результаты исследования.
«Если кто-то дожил до этого возраста и не имел проблем с холестерином, возможно, ему повезло с генами или другими защитными факторами», — говорит он. Но это не означает, что высокий холестерин безвреден или что их удача не иссякнет.
Кроме того, высокий уровень холестерина является одним из многих факторов, которые вместе способствуют сердечно-сосудистым заболеваниям, наряду с такими факторами, как высокое кровяное давление, диабет, курение и малоподвижный образ жизни.По словам Мартина, холестерин не всегда является самым важным фактором, но это часть головоломки, которую пациенты и врачи не должны игнорировать.
Лечение становится личным
Не существует универсального подхода к управлению высоким уровнем холестерина у пожилых людей. «Мы следуем не только одной цифре, но и рассматриваем полную картину», — говорит Мартин.
Например, говорит он, врачи должны учитывать другие рецептурные лекарства, которые принимает пациент.Пожилые люди часто принимают множество лекарств, и некоторые лекарства могут отрицательно взаимодействовать со статинами, которые обычно назначают для снижения уровня холестерина.
Медицинские руководства предполагают, что при лечении пациентов старше 75 лет клиницисты должны уделять особое внимание возможности отрицательного взаимодействия с лекарствами.
Однако эти рекомендации являются лишь отправной точкой. У некоторых пациентов приоритет могут иметь другие проблемы со здоровьем. В таких случаях побочные эффекты статинов могут перевесить пользу.У других, у которых меньше конкурирующих рисков для здоровья и которые хотят сделать лечение сердечно-сосудистых заболеваний приоритетом, может иметь смысл более агрессивно лечить высокий уровень холестерина. «Это требует особой осторожности и обсуждения, чтобы найти лучшее решение для каждого пациента в сотрудничестве с пациентом и его семьей», — говорит Мартин.
Уровень холестерина у молодых людей позволяет прогнозировать риск сердечных заболеваний в будущем
Согласно исследованию исследователей UCSF, молодые люди с даже умеренно повышенным уровнем холестерина с большей вероятностью разовьют кальций коронарной артерии и атеросклероз в более позднем возрасте.
Результаты показывают, что уровень холестерина, обнаруживаемый у большинства молодых людей в возрасте от 20 до 30 лет, связан с повреждением коронарных артерий, которое может накапливаться со временем и сохраняться в среднем возрасте.
были опубликованы 2 августа 2010 г. в «Annals of Internal Medicine» и доступны на сайте http://archinte.ama-assn.org/.
Результаты опровергают распространенное предположение о том, что неоптимальные уровни холестерина незначительны в молодом возрасте, и предполагают более сильный акцент на раннем вмешательстве в образ жизни, по словам Марка Дж.Плетчер, доктор медицины, магистр здравоохранения, который является первым автором исследования.
«Обычно мы не слишком беспокоимся о риске сердечных заболеваний до тех пор, пока человек не достигнет среднего возраста, потому что сердечный приступ в молодом возрасте случается редко», — сказал Плетчер, доцент кафедры эпидемиологии, биостатистики и медицины UCSF. «Однако наши данные показывают, что молодость — это важный период, потому что в этом возрасте уже начинает накапливаться прочный ущерб».
«Чтобы более эффективно предотвращать сердечные заболевания и инсульт, мы должны думать о холестерине в более молодом возрасте», — сказал он.
В исследовании участвовали 3258 мужчин и женщин в возрасте от 18 до 30 лет в течение двух десятилетий с повторными измерениями холестерина и триглицеридов (молекул жира в крови) липопротеинов низкой и высокой плотности (ЛПНП и ЛПВП). Кальций в коронарной артерии, который указывает на накопление атеросклеротических бляшек в коронарных артериях, был измерен с помощью компьютерной томографии в конце периода наблюдения, когда участникам было около 45 лет.
Исследователи обнаружили, что люди, подвергавшиеся воздействию более высокого уровня холестерина ЛПНП («плохой») или более низкого уровня холестерина ЛПВП («хороший») в молодом возрасте, с большей вероятностью разовьют коронарный кальций.Например, у 44 процентов участников исследования со средним уровнем холестерина ЛПНП более 160 мг / дл два десятилетия спустя были кальцификации коронарных артерий, по сравнению только с 8 процентами участников с оптимальным уровнем ЛПНП менее 70 мг / дл.
На самом деле, даже небольшое повышение ЛПНП — всего на 100–129 мг / дл — было связано со значительно более высоким риском атеросклероза, как показало исследование. У большинства исследованных молодых людей (65 процентов) уровень ЛПНП был выше 100 мг / дл.
У большинства исследованных молодых людей (65 процентов) уровень ЛПНП был выше 100 мг / дл.
Участники были частью исследования «Развитие риска коронарных артерий у молодых людей» (известного как CARDIA), которое началось в 1985 году и проводилось с участием здоровых молодых мужчин и женщин разного происхождения из четырех американских городов. Изученная популяция составляла 47 процентов афроамериканцев и 56 процентов женщин.
Атеросклероз или закупорка коронарной артерии холестерином и бляшками может привести к сердечному приступу и инсульту. По данным Американской кардиологической ассоциации, в настоящее время медицинские рекомендации при сердечных заболеваниях должны проверять уровень холестерина в возрасте 20 лет и лечить молодых людей только в том случае, если у них очень высокий уровень холестерина.
До сих пор медицинское сообщество не знало о последствиях воздействия неоптимальных уровней липидов в молодом взрослом возрасте, потому что трудно отделить последствия воздействия в раннем возрасте от воздействия в более позднем возрасте, когда болезнь сердца становится очевидной. Долгосрочный характер исследования CARDIA позволил исследователям определить последствия воздействия в разное время на протяжении жизни.
Долгосрочный характер исследования CARDIA позволил исследователям определить последствия воздействия в разное время на протяжении жизни.
«Исследование показывает, что уровни холестерина у молодых людей более важны, чем мы думали ранее, потому что даже умеренные неоптимальные уровни, которые присутствуют у большинства молодых людей, могут изменить их здоровье спустя десятилетия», — сказал Стивен Б.Халли, доктор медицины, магистр здравоохранения, старший автор отчета. «Для многих людей в возрасте от 20 до 30 лет, вероятно, имеет значение в долгосрочной перспективе, что они едят и сколько тренируются, даже если их риск сердечного приступа в краткосрочной перспективе невелик».
Медикаментозная терапия в этой возрастной группе вызывает споры. Национальная образовательная программа по холестерину Национального института сердца, легких и крови (NHLBI) рекомендует медикаментозную терапию, например статины, только в том случае, если уровень холестерина у молодого человека остается очень высоким после пробного изменения образа жизни. Однако некоторые лидеры общественного мнения подталкивают NHLBI к более агрессивной позиции в обновленных рекомендациях, которые должны выйти в начале следующего года. Использование статинов у молодых людей остается предметом горячих споров.
Однако некоторые лидеры общественного мнения подталкивают NHLBI к более агрессивной позиции в обновленных рекомендациях, которые должны выйти в начале следующего года. Использование статинов у молодых людей остается предметом горячих споров.
«Мы все еще не уверены, оправдано ли лечение статинами молодых людей, у которых уровень холестерина неоптимальный, но не заоблачный», — сказал Халли. «Мы не знаем, будет ли экономически эффективным прием этих лекарств в течение многих десятилетий, и нет достаточных данных о том, перевесит ли предполагаемая польза от непрерывного лечения с раннего возраста возможный вред.”
Дополнительные авторы UCSF: Кирстен Биббинс-Доминго, доктор медицинских наук; Кианг Лю, доктор философии; Стив Сидни, доктор медицины, магистр здравоохранения; Фен Линь и Эрик Виттингхофф, доктор философии. Исследование финансировалось Национальным институтом сердца, легких и крови Национальных институтов здоровья.
UCSF — ведущий университет, занимающийся вопросами укрепления здоровья во всем мире посредством передовых биомедицинских исследований, получения высшего образования в области наук о жизни и медицинских профессий, а также передового опыта в области ухода за пациентами. Для получения дополнительной информации посетите www.ucsf.edu.
Для получения дополнительной информации посетите www.ucsf.edu.
Высокий уровень холестерина у молодых людей повышает риск сердечного приступа и инсульта в более позднем возрасте
Молодые люди, которые в целом чувствуют себя хорошо, могут подумать, что холестерин — это то, о чем им не нужно беспокоиться, гораздо позже. Но, согласно новому крупному международному исследованию, нездоровый уровень холестерина на раннем этапе может привести к серьезным проблемам с сердцем в будущем.
Опубликовано 3 декабря в журнале The Lancet , исследование показало, что у взрослых в возрасте до 45 лет, у которых был высокий уровень плохого холестерина и по крайней мере два других фактора риска сердечно-сосудистых заболеваний (например, высокое кровяное давление и курение), было выше. приступ или инсульт к 75 годам по сравнению со взрослыми в возрасте 60 лет и старше с такими же характеристиками.
Авторы исследования предполагают, что более молодые люди с плохим уровнем холестерина могут столкнуться с повышенными рисками сердечных заболеваний из-за более длительного воздействия вредных жиров или жироподобных веществ в крови.
«Увеличение вдвое холестерина не-ЛПВП связано с трех-четырехкратным повышением риска сердечных заболеваний. Это наблюдается у мужчин и женщин и становится очевидным в молодом возрасте », — говорит автор исследования Джеймс де Лемос, доктор медицины, профессор внутренней медицины отделения кардиологии Юго-западного медицинского центра Юго-Западного университета в Далласе.
«Не-ЛПВП — это простое измерение, которое содержит практически все липидные частицы, которые подвергают нас риску развития атеросклероза», — говорит он. «Исследование подчеркивает мощную прогностическую ценность холестерина не-ЛПВП для будущего сердечно-сосудистого риска».
Как холестерин влияет на вероятность сердечных заболеваний Доктор де Лемос и его сотрудники основали свой анализ на медицинских данных почти 400000 человек из 19 стран, за которыми наблюдали в течение 43,5 лет (в среднем 13.5 лет) с 1970 по 2013 год. За время наблюдения было зарегистрировано 54 542 летальных или нефатальных случая сердечных заболеваний и инсульта.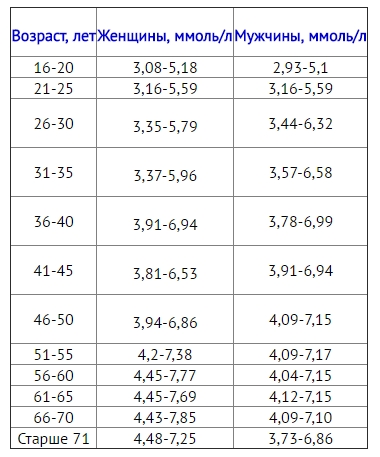
Исследователи отметили, что женщины моложе 45 лет, у которых был высокий уровень холестерина не-ЛПВП (от 3,7 до 4,8 миллимоль на литр) и по крайней мере два дополнительных фактора риска сердечно-сосудистых заболеваний, имели 16-процентную вероятность возникновения сердечного приступа по возрасту. 75. Для женщин в возрасте 60 лет и старше с такими же характеристиками оценочный риск составлял 12 процентов.
Для мужчин риск составлял 29 процентов для лиц моложе 45 лет и 21 процент для лиц старше 60 лет.
СВЯЗАННЫЙ: Сердечные приступы все чаще поражают тех, кто моложе 40 лет
С другой стороны, ученые подсчитали, что женщины до 45 лет, снизившие вдвое уровень холестерина не-ЛПВП, могут снизить риск сердечных приступов с 16 до 4 процентов. . У мужчин до 45 лет, которые поступали так же, риск сердечного приступа мог снизиться с 29 до 6 процентов.
«Результаты отражают новое мнение о том, что более раннее вмешательство в снижение холестерина предотвратит события в более старшем возрасте», — говорит Элеонора Левин, доктор медицинских наук, кардиолог из Stanford Health Care в Пало-Альто, Калифорния, которая не участвовала в этом исследовании.
В общем анализе крови липидная панель покажет уровни хорошего холестерина (ЛПВП или липопротеины высокой плотности) и плохого холестерина (ЛПНП или липопротеины низкой плотности). Хотя высокий уровень ЛПНП является показателем повышенного риска сердечных заболеваний, у некоторых людей с низким уровнем ЛПНП все еще случаются сердечные приступы и инсульты.
Некоторые исследователи теперь считают, что измерение не-ЛПВП является гораздо более точным предиктором риска сердечных заболеваний.
«Холестерин не-ЛПВП включает другие атерогенные частицы [которые способствуют образованию жировых бляшек в артериях] помимо ЛПНП, поэтому этот показатель дает нам более четкое указание на чей-то риск по сравнению с простым использованием холестерина ЛПНП», — говорит Сара Самаан, доктор медицины, кардиолог с Центр сердца Baylor Scott и White Legacy в Плано, штат Техас, не принимавший участия в исследовании. «Это также простой и недорогой способ оценки аполипопротеина B, который тесно связан с сердечно-сосудистыми заболеваниями».
«Это также простой и недорогой способ оценки аполипопротеина B, который тесно связан с сердечно-сосудистыми заболеваниями».
На основании результатов этих исследований доктор де Лемос советует всем взрослым обращать внимание на их не-ЛПВП, помимо ЛПНП.
«Диета, физические упражнения и, если необходимо, лекарства, такие как статины, — все это эффективные способы снизить уровень не-ЛПВП», — говорит он.
Доктор Левин говорит, что людям необходимо следить за своим весом, бросать курить и справляться со стрессом, чтобы поддерживать оптимальное здоровье сердца.
Чтобы получить совет по развитию здорового образа жизни, ознакомьтесь с этими рекомендациями Американской кардиологической ассоциации.
Если уровни не-ЛПВП остаются высокими даже при здоровом образе жизни, Левин предполагает, что статины могут помочь.
«Я часто рекомендую молодым людям с высоким уровнем холестерина, соблюдающим хорошую диету, подумать о приеме лекарств», — говорит Левин. «Это особенно важно при семейном анамнезе сердечных заболеваний. Я напоминаю молодым женщинам, что статины опасны для плода во время беременности, и их следует немедленно прекратить, если вы беременны или планируете беременность.
«Это особенно важно при семейном анамнезе сердечных заболеваний. Я напоминаю молодым женщинам, что статины опасны для плода во время беременности, и их следует немедленно прекратить, если вы беременны или планируете беременность.
Левин отмечает, что как обсервационное ретроспективное исследование, исследование было ограниченным по сравнению с рандомизированным контролируемым исследованием.
Де Лемос указывает, что в будущих исследованиях можно будет изучить, как лекарственные препараты и образ жизни влияют на уровень холестерина. По словам Левина, уже ведутся исследования по поиску новых методов лечения высокого уровня триглицеридов (типа жира в крови) и новых методов лечения высокого уровня ЛПНП.
Стоит ли беспокоиться о высоком уровне холестерина?
Хотя некоторые проблемы со здоровьем легко игнорировать, высокий уровень холестерина, особенно высокий уровень ЛПНП («плохой холестерин»), к их числу не относится.Проблемы с холестерином могут затронуть кого угодно. Мониторинг уровня холестерина имеет решающее значение, потому что у людей с нездоровым уровнем холестерина обычно не развиваются специфические симптомы.
Мониторинг уровня холестерина имеет решающее значение, потому что у людей с нездоровым уровнем холестерина обычно не развиваются специфические симптомы.
Обзор
Высокий холестерин, который определяется как общий уровень холестерина, превышающий 240 миллиграммов на децилитр (мг / дл), встречается гораздо чаще, чем очень низкие уровни. Целевой уровень холестерина для нормального здорового взрослого человека ниже 200 мг / дл, тогда как уровни выше 200 мг / дл считаются высокими.Взаимодействие с другими людьми
Текущие рекомендации рекомендуют здоровым взрослым проверять уровень холестерина не реже одного раза в пять лет.
Люди с повышенным уровнем общего холестерина или ЛПНП имеют значительно повышенный риск развития сердечных заболеваний, которые являются причиной смерти номер один в Соединенных Штатах. Приблизительно 25,6 миллиона взрослых ежегодно заболевают сердечными заболеваниями, в результате чего ежегодно умирает 650 000 человек.
Казалось бы, холестерин был демонизирован не без оснований, но наше тело не может жить без мягкого воскообразного вещества.Холестерин присутствует в каждой клетке и способствует выработке гормонов, пищеварению и превращению солнечного света в витамин D.
Примерно 80% холестерина, присутствующего в крови, вырабатывается печенью и кишечником, а оставшийся холестерин поступает с пищей.
Диагностика
Для оценки уровня холестерина в крови используются несколько тестов. Самый простой тест измеряет общий холестерин, который представляет собой комбинированные уровни ЛПНП («плохой холестерин»), ЛПВП («хороший холестерин») и триглицеридов (основная форма жира в организме).
Тест липидного профиля, который проводится после 12 часов голодания, дает подробную разбивку уровня холестерина по типу липидов (ЛПНП, ЛПВП и триглицериды).
Текущие рекомендации по уровню здорового холестерина рекомендуют:
- ЛПНП : уровни ниже 100 мг / дл считаются здоровыми.

- ЛПВП : уровни выше 60 мг / дл являются здоровыми.
- Триглицериды : уровни ниже 150 мг / дл являются здоровыми.
Холестерин ЛПВП — «хороший холестерин» — работает как бригада очистки кровотока, переправляя «плохой холестерин» (ЛПНП) в печень для безопасного удаления.Это означает, что более высокий уровень ЛПВП полезен для сердца.
Если вы уже прошли тест на липиды, вы можете лучше понять свои результаты с помощью нашего анализатора липидов. Начните с ввода результатов теста в инструмент ниже. Это может помочь вам увидеть, что ваши ценности могут означать для вашего здоровья, чтобы вы могли надлежащим образом проконсультироваться с врачом.
Причины
Поддержание здорового уровня холестерина важно для поддержания здоровья сердца. Согласно Национальной образовательной программе по холестерину (NCEP), инициативе Национального института сердца, легких и крови, высокий уровень общего холестерина особенно опасен для курильщиков.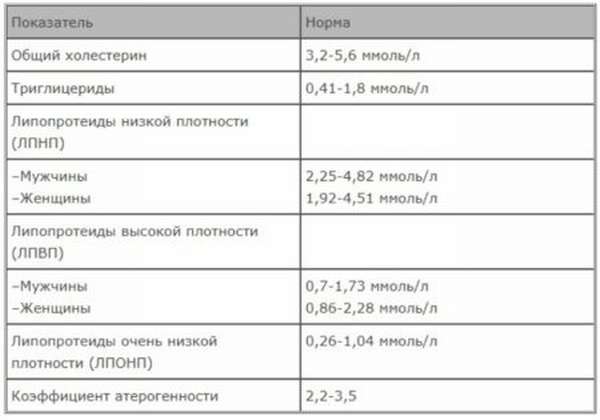
Кроме того, люди, страдающие диабетом или ожирением, или имеющие низкий уровень холестерина ЛПВП, высокое кровяное давление или семейный анамнез сердечных заболеваний, должны стремиться поддерживать здоровый уровень холестерина.
Примерно 1 из 200-500 человек страдает семейной гиперхолестеринемией. Это генетическое заболевание, которое может повышать уровень холестерина в два раза по сравнению с нормальным уровнем.
Помимо образа жизни и общего состояния здоровья, возраст также является фактором риска развития повышенного холестерина.Пожилые люди, особенно мужчины старше 45 лет и женщины старше 55 лет, с большей вероятностью увидят повышение уровня холестерина, потому что их тела не так эффективны в переработке и выведении холестерина. Взаимодействие с другими людьми
Молодые люди не застрахованы от опасностей, связанных с высоким уровнем холестерина. Исследователи обнаружили, что жировые бляшки холестерина могут начать формироваться задолго до взрослого возраста, что приводит к сужению артерий и, возможно, к сердечному приступу или инсульту.
Лечение
В большинстве случаев изменение диеты и увеличение физических нагрузок являются первой реакцией на снижение высокого уровня холестерина.NCEP рекомендует заниматься физическими упражнениями не менее 30 минут каждый день.
Другие рекомендуемые стратегии включают отказ от насыщенных жиров и холестерина и поддержание здорового веса. Ожирение часто приводит к повышению уровня общего холестерина, поскольку избыток жира в организме может увеличить концентрацию холестерина и триглицеридов в крови.
Продукты, которых следует избегать
Продукты, которых следует избегать, если у вас высокий уровень холестерина, включают белый хлеб, белый картофель и белый рис, цельножирные молочные продукты и любые сильно переработанные сахара или муку.Также следует избегать жареной пищи и красного мяса, а также продуктов с высоким содержанием насыщенных жиров.
Продукты, снижающие уровень холестерина, включают жирную рыбу, грецкие орехи и другие орехи, овсянку, псиллиум (и другие растворимые волокна), а также продукты, обогащенные растительными стеролами или станолами.
Лекарства
Однако, если изменения образа жизни сами по себе не эффективны, ваш врач может назначить определенный класс препаратов, известных как статины, которые помогают снизить уровни ЛПНП и триглицеридов и повысить уровень ЛПВП.Статины, наиболее широко назначаемый класс препаратов, снижающих уровень холестерина, действуют, подавляя выработку холестерина в печени.
Ваш врач может назначить одно из многих доступных статинов: липитор (аторвастатин), Зокор (симвастатин), Мевакор (ловастатин), Лескол (флувастатин), Крестор (розувастатин) или правастатин.
Обзор высокого холестерина
Обзор холестерина
Холестерин — это воскообразное вещество, которое вырабатывается в печени и содержится во многих продуктах питания, особенно в мясе, молоке, сыре и яичных желтках.Организм использует холестерин для построения клеточных стенок и выработки гормонов и витаминов, таких как витамин D. Однако слишком много холестерина может увеличить риск сердечных заболеваний или инсульта.
Что такое высокий холестерин?
Высокий уровень холестерина может быть связан с пищей, которую вы едите, а также с холестерином, который естественным образом вырабатывается вашей печенью. Состояние часто осложняется дисбалансом между наиболее вредными видами холестерина и его более полезными формами.Многие факторы могут способствовать высокому уровню холестерина, в том числе семейный анамнез, ожирение, отсутствие физических упражнений и плохое питание, богатое насыщенными жирами.
Если в крови слишком много холестерина, он накапливается на стенках артерий, известная как бляшка , и может привести к блокировке кровотока. Точно так же зубной налет может лопнуть в любой момент, образуя сгусток крови, который может заблокировать важные сосуды. Когда кровоток полностью блокируется в артерии сердца или мозга, происходит сердечный приступ или инсульт.
Понимание причины повышенного холестерина очень важно, потому что это помогает определить лучший способ его снижения. В некоторых случаях при высоком уровне общего холестерина лечение не требуется.
В некоторых случаях при высоком уровне общего холестерина лечение не требуется.
Каковы конкретные типы холестерина?
Общий холестерин
Общий холестерин — это показатель холестерина липопротеидов низкой плотности (ХС-ЛПНП), холестерина липопротеидов высокой плотности (ХС-ЛПВП) и других жирных частей крови.Измерение «общего холестерина» дает лишь ограниченную информацию о вашем общем риске высокого холестерина. Общий холестерин должен быть менее 200 мг / дл.
Холестерин липопротеинов низкой плотности (ХС-ЛПНП)
Холестерин ЛПНП плавает в кровотоке и переносит холестерин из одной клетки вашего тела в другую. ХС-ЛПНП известен как «плохой» холестерин, потому что он переносит холестерин на стенки артерий. Для большинства людей уровень ХС-ЛПНП должен быть менее 100 мг / дл.Для тех, кто перенес сердечный приступ или инсульт, целевой уровень ХС-ЛПНП составляет менее 70 мг / дл.
Холестерин липопротеинов высокой плотности (ХС-ЛПВП)
HDL-C известен как «хороший» холестерин, потому что HDL-C помогает забирать холестерин со стенок артерий и возвращать его в печень, где он выводится из организма. Чем выше уровень ХС-ЛПВП, тем больше холестерина может избавиться ваше тело. Уровни HDL-C должны быть 40 мг / дл или выше.
Триглицериды
Триглицериды — это еще один жир крови, измеренный в липидной панели.Они хранятся в жировых клетках и используются как источник энергии. Нормальный уровень триглицеридов составляет менее 150 мг / дл.
Распределение уровней здоровых липидов приведено ниже:
| Липиды и жиры | Здоровые уровни |
|---|---|
| ЛПНП-C | <100 мг / дл |
| HDL-C | > 40 мг / дл |
| Триглицериды | <150 мг / дл |
| Общий холестерин | <200 мг / дл |
Как узнать, высокий ли у вас холестерин?
Высокий холестерин считается бессимптомным состоянием. Его можно диагностировать с помощью серии анализов крови, называемых липидным профилем . Этот тест измеряет холестерин в миллиграммах на децилитр крови — или мг / дл . Количество между 200-240 мг / дл считается «пограничным высоким риском», а уровни более 240 мг / дл «высоким риском» сердечных заболеваний, основной причины смерти в США
Его можно диагностировать с помощью серии анализов крови, называемых липидным профилем . Этот тест измеряет холестерин в миллиграммах на децилитр крови — или мг / дл . Количество между 200-240 мг / дл считается «пограничным высоким риском», а уровни более 240 мг / дл «высоким риском» сердечных заболеваний, основной причины смерти в США
Насколько распространен высокий холестерин?
Высокий холестерин — обычное дело в нашей стране. Приблизительно 71 миллион человек в США имеют высокий уровень холестерина.S. Женщины чаще имеют высокий уровень холестерина, чем мужчины, хотя мужчины обычно раньше страдают сердечно-сосудистыми заболеваниями, вызванными высоким уровнем холестерина. Согласно исследованию 2010 года, проведенному Центрами по контролю и профилактике заболеваний (CDC), белые женщины неиспаноязычного происхождения, скорее всего, будут иметь высокий уровень холестерина, который приближается к 18%.
Высокий уровень холестерина меньше всего встречается у афроамериканцев, но в целом у них гораздо выше риск сердечных заболеваний. Эта тревожная тенденция увеличивает важность контроля холестерина и других установленных рисков, таких как высокое кровяное давление, от которых афроамериканцы страдают чаще, чем представители других рас.
Эта тревожная тенденция увеличивает важность контроля холестерина и других установленных рисков, таких как высокое кровяное давление, от которых афроамериканцы страдают чаще, чем представители других рас.
Риск повышенного холестерина увеличивается с возрастом. Среди людей в возрасте 65 лет и старше почти 60% имеют высокий уровень ХС-ЛПНП, что более чем в три раза превышает количество людей в возрасте от 20 до 30 лет. Для женщин риск высокого уровня ХС-ЛПНП увеличивается после менопаузы.
Меняется ли уровень холестерина в зависимости от этнической принадлежности и возраста?
По данным Центров по контролю и профилактике заболеваний и Американской кардиологической ассоциации, ниже приведен процент людей с высоким уровнем холестерина (> 240 мг / дл) в США.С.
| Раса или этническая группа | Мужчины (%) | Женщины (%) |
|---|---|---|
| Афроамериканцы | 9,7 | 13,3 |
| Американцы мексиканского происхождения | 16,9 | 14,0 |
| белые | 13,7 | 16. 9 9 |
| Все | 13,5 | 16,2 |
| Возраст | Мужчины (%) | Женщины (%) |
|---|---|---|
| 20-34 | 9,5 | 10,3 |
| 35-44 | 20,5 | 12,7 |
| 45-54 | 20.8 | 19,7 |
| 55-64 | 16,0 | 30,5 |
| 65-74 | 10,9 | 24,2 |
| 75 и старше | 9,6 | 18,6 |
(Центры по контролю и профилактике заболеваний, 2012 г. , анализ оценок за 2005-2008 гг.)
, анализ оценок за 2005-2008 гг.)
Как лечится высокий холестерин?
Если у вас высокий уровень холестерина, ваш врач, скорее всего, порекомендует изменить ваш рацион, чтобы уменьшить количество насыщенных жиров и холестерина, которые вы обычно едите.Это включает в себя употребление меньшего количества красного мяса и больше птицы и рыбы, переход на нежирные молочные продукты и употребление большего количества фруктов, овощей и цельнозерновых продуктов. Ваш врач также может порекомендовать вам больше заниматься спортом. Физическая активность может снизить уровень ХС-ЛПНП и триглицеридов и повысить уровень ХС-ЛПВП. Здоровая диета и регулярные упражнения также помогут вам сбросить вес, что поможет контролировать холестерин и другие факторы риска, такие как высокое кровяное давление. Если вы курите, отказ от этой привычки защитит вас от повышенного холестерина, который может вызвать сердечные заболевания.
К сожалению для некоторых людей, все эти изменения не могут снизить уровень холестерина в достаточной степени. Это особенно верно в отношении тех, кто унаследовал от родителей гены, которые делают их восприимчивыми к высокому холестерину. Этим людям часто необходимы лекарства, а также изменение образа жизни для снижения уровня ХС-ЛПНП.
Это особенно верно в отношении тех, кто унаследовал от родителей гены, которые делают их восприимчивыми к высокому холестерину. Этим людям часто необходимы лекарства, а также изменение образа жизни для снижения уровня ХС-ЛПНП.
Ваш врач может поговорить с вами о вариантах лечения, которые помогут вам контролировать высокий уровень холестерина.
Что такое статины?
Пищевые добавки с клетчаткой могут помочь улучшить холестерин.Также доступны рецептурные лекарства, включая ниацин (витамин B) и статины, которые являются наиболее часто назначаемыми лекарствами для лечения высокого уровня холестерина. Статины замедляют выработку холестерина в печени. Они могут снизить общий холестерин и ХС-ЛПНП, и было показано, что они помогают предотвратить сердечные приступы, большинство форм инсульта и смерть из-за смертельных заболеваний сердца.
Примерно каждый четвертый американец в возрасте 45 лет и старше принимает статины. Однако исследования показали, что почти 75% пациентов прекращают терапию к концу первого года. В результате многие пациенты не достигают своих целей по холестерину.
В результате многие пациенты не достигают своих целей по холестерину.
Чтобы достичь желаемого уровня ХС-ЛПНП, важно принимать лекарство каждый день в соответствии с предписаниями лечащего врача, не пропуская приемов. Если вы считаете, что лекарство вызывает у вас побочный эффект, немедленно обратитесь к врачу, медсестре или фармацевту.
Как и в случае со всеми лекарствами, при приеме статинов необходимо соблюдать важные правила безопасности. Перед началом терапии статинами важно, чтобы пациенты обсудили свою историю болезни, включая состояния здоровья и лекарства, со своим врачом.Пациенты также должны поговорить со своим врачом о любых проблемах, с которыми они могут столкнуться, которые могут быть связаны с лечением статинами.
Кроме того, как и большинство лекарств, некоторые статины могут взаимодействовать с другими лекарствами. Если ваш врач рекомендует прием статинов, сообщите ему о любых других лекарствах, которые вы принимаете.
Новая мудрость о лечении высокого холестерина для взрослых в возрасте 80 лет и старше> Блог «Здоровье в старении»> Здоровье в старении
Журнал Американского гериатрического общества Резюме исследования
Эксперты знают, что у взрослых моложе 65 лет высокий уровень холестерина в крови может повысить риск сердечных приступов и инсультов. Однако у взрослых в возрасте 80 лет и старше исследователи до сих пор не изучали тщательно влияние высокого холестерина на сердечные заболевания, вашу способность нормально функционировать или риск смерти.
Однако у взрослых в возрасте 80 лет и старше исследователи до сих пор не изучали тщательно влияние высокого холестерина на сердечные заболевания, вашу способность нормально функционировать или риск смерти.
Фактически, некоторые исследования показывают, что более высокий уровень общего холестерина и более низкий уровень так называемого «плохого» холестерина (также известного как «липопротеин низкой плотности» или холестерин ЛПНП) могут быть полезны для защиты вашей способности выполнять повседневные упражнения. деятельности и сохранить вашу жизнь на долгое время.
Более того, похоже, что низкий уровень холестерина связан с более высоким риском смерти от рака, респираторных заболеваний и несчастных случаев у взрослых в возрасте 80 лет и старше.Также оказывается, что польза от приема лекарств, известных как статины, которые снижают уровень холестерина, может уменьшаться с возрастом. У исследователей даже есть словосочетание для этого явления. Они называют это «парадоксом факторов риска». Это описывает тот факт, что для взрослых в возрасте 80 лет и старше наличие некоторых состояний, которые считаются опасными для здоровья у молодых людей, предсказывает лучшую выживаемость. Эти условия включают более высокий общий холестерин, более высокое кровяное давление и более высокий индекс массы тела (ИМТ, отношение массы тела к росту, которое помогает определить, есть ли у вас избыточный вес или ожирение).
Это описывает тот факт, что для взрослых в возрасте 80 лет и старше наличие некоторых состояний, которые считаются опасными для здоровья у молодых людей, предсказывает лучшую выживаемость. Эти условия включают более высокий общий холестерин, более высокое кровяное давление и более высокий индекс массы тела (ИМТ, отношение массы тела к росту, которое помогает определить, есть ли у вас избыточный вес или ожирение).
«Триглицериды» — это один из видов жира в крови, который ваше тело использует для получения энергии. Высокий уровень триглицеридов может повысить риск сердечных заболеваний у молодых людей. Однако мы не знаем так много о рисках для взрослых в возрасте 80 лет и старше, а также о том, могут ли высокие уровни триглицеридов повлиять на их риски инвалидности или даже смерти.
Группа исследователей из Китая решила узнать больше о том, имеют ли текущие рекомендации по уровню триглицеридов смысл для людей в возрасте 80 лет и старше. Для этого команда исследовала связи между уровнями триглицеридов и способностью выполнять ежедневные действия по уходу за собой, когнитивной функцией (способность думать и принимать решения) и слабостью (состояние, связанное со старением, которое увеличивает риски плохого здоровья, падения, инвалидность и смерть. Признаки слабости включают слабость, потерю веса и низкий уровень активности). Исследователи также изучили, влияет ли уровень триглицеридов на смерть в группе из 930 взрослых китайцев в возрасте 80 лет и старше.
Признаки слабости включают слабость, потерю веса и низкий уровень активности). Исследователи также изучили, влияет ли уровень триглицеридов на смерть в группе из 930 взрослых китайцев в возрасте 80 лет и старше.
Исследователи выяснили, что у самых пожилых людей в исследовании более высокий уровень триглицеридов был связан с более низким риском когнитивного снижения, меньшим снижением способности выполнять повседневные задачи, меньшей хрупкостью и более низким риском смерти.
Исследователи заявили, что их результаты бросают вызов существующим представлениям о том, что высокий уровень триглицеридов является фактором риска возрастных хронических заболеваний и смерти.Исследователи заявили, что их исследование показало, что после 80 лет прием лекарств для снижения холестерина может не принести особой — или какой-либо — пользы.
Это резюме взято из «Парадокс триглицеридов среди самых старых:« Чем ниже, тем лучше? »» Он появляется перед печатью в журнале Американского гериатрического общества . Авторы исследования: Юэ-Бин Львов, доктор медицины; Чэнь Мао, доктор медицинских наук; Сян Гао, доктор медицинских наук; Чжао-Сюэ Инь, доктор медицины; Вирджиния Байерс Краус, доктор медицины, доктор философии; Цзинь-Цю Юань, доктор медицинских наук; Хуан Чжан, доктор медицинских наук; Цзе-Си Луо, доктор медицины; И Цзэн, доктор философии; и Сяо-Мин Ши, доктор медицинских наук.
Авторы исследования: Юэ-Бин Львов, доктор медицины; Чэнь Мао, доктор медицинских наук; Сян Гао, доктор медицинских наук; Чжао-Сюэ Инь, доктор медицины; Вирджиния Байерс Краус, доктор медицины, доктор философии; Цзинь-Цю Юань, доктор медицинских наук; Хуан Чжан, доктор медицинских наук; Цзе-Си Луо, доктор медицины; И Цзэн, доктор философии; и Сяо-Мин Ши, доктор медицинских наук.
Высокий уровень холестерина также опасен для молодых людей
ВАШИНГТОН (Рейтер). Взрослые в возрасте от 20 лет должны обращать внимание на уровень холестерина, потому что нездоровый уровень холестерина уже может повредить их артерии, сообщили исследователи во вторник.
Они наблюдали за группой людей в возрасте от 18 до 30 лет в течение 20 лет и обнаружили, что более высокий уровень холестерина в относительно раннем возрасте увеличивает риск сердечных заболеваний и последующего инсульта.
«Обычно мы не слишком беспокоимся о риске сердечных заболеваний до тех пор, пока человек не достигнет среднего возраста, потому что сердечный приступ в юном возрасте случается редко», — сказал доктор. Марк Плетчер из Калифорнийского университета в Сан-Франциско, возглавлявший исследование, опубликованное в Annals of Internal Medicine.
Марк Плетчер из Калифорнийского университета в Сан-Франциско, возглавлявший исследование, опубликованное в Annals of Internal Medicine.
«Молодость тоже имеет значение. Ущерб, который вы нанесете своим коронарным артериям, вероятно, наверняка не исчезнет с вами позже », — добавил он.
Плетчер и его коллеги изучили данные более чем 3200 молодых людей, примерно поровну разделенных на черных и белых, мужчин и женщин. Люди с высоким уровнем липопротеинов низкой плотности — ЛПНП или «плохого» холестерина — в молодости с большей вероятностью заболеют сердечно-сосудистыми заболеваниями позже, независимо от уровня холестерина в дальнейшей жизни.
Исследователи заявили, что результаты не означают, что молодым людям обязательно нужно принимать лекарства для снижения уровня холестерина, но следует убедиться, что они занимаются спортом и следят за тем, что они едят.
«Диета и физические упражнения могут быть более важными, чем лекарства для снижения уровня холестерина для молодых людей», — сказал Плетчер.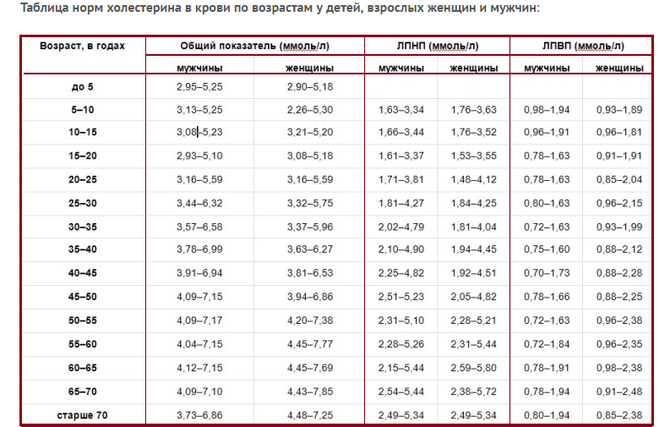 «У нас недостаточно прямых данных об эффективности и безопасности лечения молодых людей, чтобы рекомендовать это».
«У нас недостаточно прямых данных об эффективности и безопасности лечения молодых людей, чтобы рекомендовать это».
В более раннем исследовании, также опубликованном в Annals of Internal Medicine, Плетчер обнаружил, что высокое кровяное давление у молодых людей приводит к более высокому риску ишемической болезни сердца в более позднем возрасте.
Американская кардиологическая ассоциация рекомендует всем в возрасте 20 лет и старше проверять уровень холестерина один раз в пять лет. Люди с показателем уровня холестерина 200 миллиграммов на децилитр крови подвержены риску сердечных заболеваний.
По данным Американской кардиологической ассоциации, около 17,6 миллиона американцев страдают ишемической болезнью сердца. Болезни сердца — основная причина смерти в США и других промышленно развитых странах.
Согласно федеральному законодательству в области здравоохранения, принятому в марте, планы медицинского страхования должны оплачивать профилактические услуги, включая скрининг на холестерин, хотя многие уже это делают.


 Российский кардиологический журнал. 2018;23(6):118.
Российский кардиологический журнал. 2018;23(6):118. 



Добавить комментарий