Уровень холестерина норма: Холестерин: норма и патология | Медлаб
Анализ крови на холестерин -расшифровка липидограммы
Мы привыкли считать холестерин врагом номер один. Но всё оказалось не так просто — жизнь без холестерина невозможна, да и он бывает не только «плохим», но и «хорошим».
Консультация врача
Вы можете получить консультацию необходимого специалиста онлайн в приложении Доктис
Лаборатория
Вы можете пройти комплексное обследование всех основных систем организма
- Триглицериды (TG)
- Общий холестерин (CHOL).
- Холестерин-ЛПВП (HDL)
- Холестерин-ЛПНП (LDL)
- Холестерин-ЛПОНП (VLDL)
- Индекс (коэффициент) атерогенности
Для того, чтобы определить риск развития атеросклероза сосудов, достаточно сдать анализ на общий
холестерин. Если показатель в норме, можно не волноваться. Правда, в случае, если вас ничего не беспокоит,
а за плечами хорошая наследственность по сердечно-сосудистым заболеваниям. Если нет, или показатель
повышен, важно сдать полноценный липидный профиль и выяснить «баланс сил» между различными
фракциями холестерина и своевременно проконсультироваться со специалистом.
Если нет, или показатель
повышен, важно сдать полноценный липидный профиль и выяснить «баланс сил» между различными
фракциями холестерина и своевременно проконсультироваться со специалистом.
Анализ на холестерин: основные показатели
Триглицериды (TG). Норма – 0,41−1,8 ммоль/л
Триглицериды – основное депо жиров в нашем организме, они образуются в печени. В большинстве
случаев повышенный уровень триглицеридов (так называемый хилёз крови) является следствием неправильного питания с избытком
жирной пищи и углеводов, поэтому сдавать анализ нужно не ранее, чем через 9 часов после последнего приёма
пищи. Причиной повышения могут быть первичные (наследственные) гиперлипидемии, и, намного чаще,
вторичные гиперлипидемии, среди которых – неправильное питание, ожирение, нарушение
толерантности к глюкозе и сахарный диабет, гипотиреоз, подагра, заболевания печени, поджелудочной железы и почек.
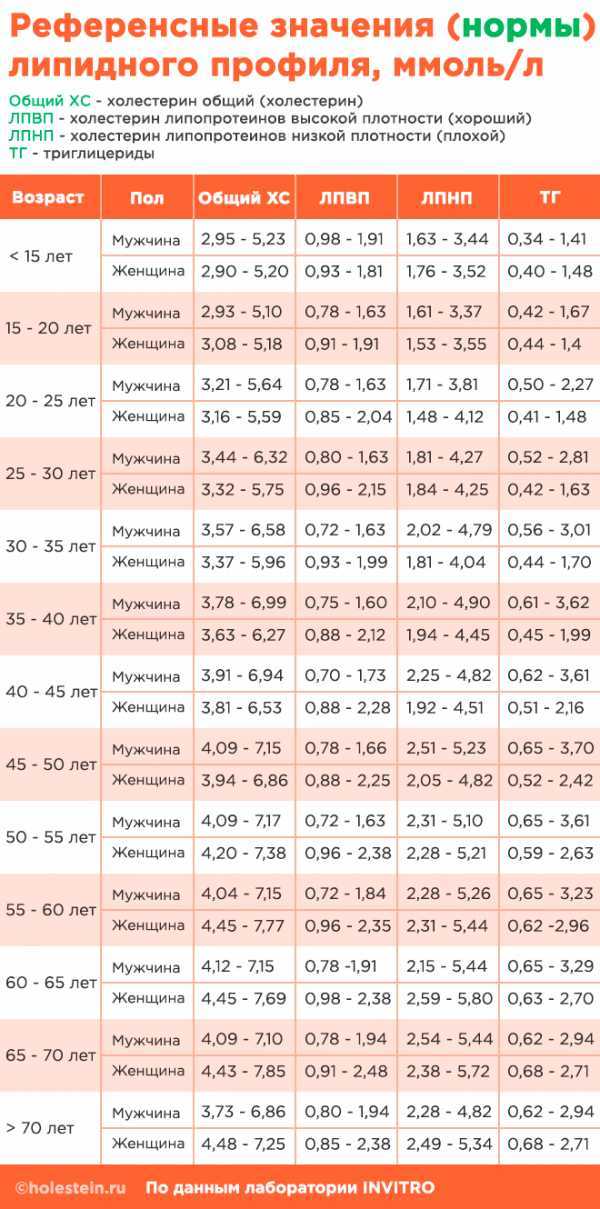
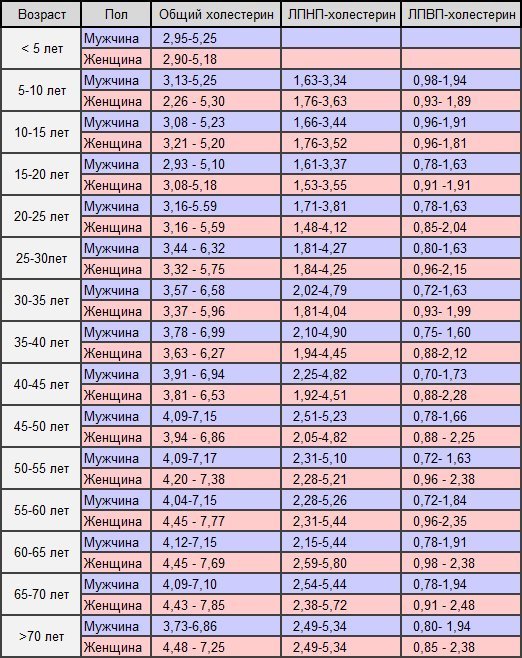
Общий холестерин (CHOL). Норма – 3,2−5,6 ммоль/л
Важнейший липид, являющийся структурным компонентом всех клеточных мембран, предшественником половых гормонов,
кортикостероидов, желчных кислот и витамина D. До 80% холестерина синтезируется в печени, остальной
поступает в наш организм с пищей. Содержание холестерина в крови в значительной степени зависит
от возраста, так для младенца верхняя граница нормы 5,25 ммоль/л, а для мужчины за 70
– 6,86 ммоль/л. Холестерин переносится с помощью курьеров, называемых липопротеинами,
которых существует три основных вида — высокой плотности, низкой плотности и очень низкой
плотности.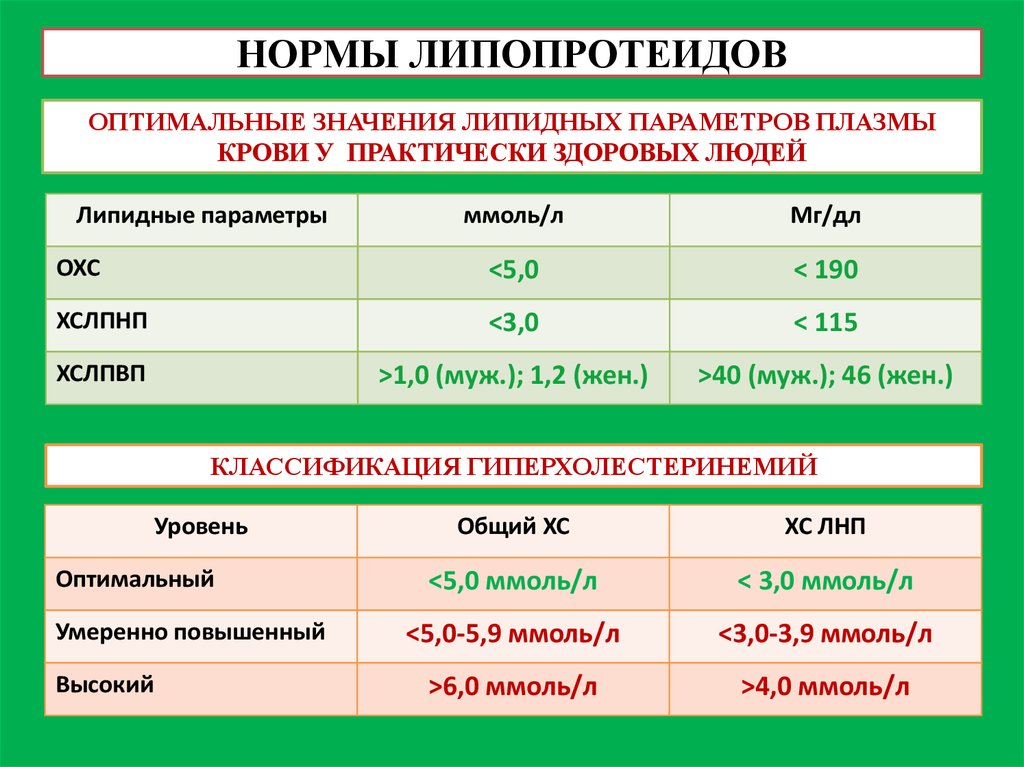
Несмотря на то, что в скрининговых исследования приняты усредненные границы общего холестерина (5,6 ммоль/л) и его составляющих, в настоящее время врачи используют таблицы норм в соответствии с полом и возрастом. Поэтому при отклонении показателей, для расшифровки анализа обратитесь к врачу.
Холестерин-ЛПВП (HDL). Норма – не менее 0,9 ммоль/л
Эта фракция холестерина участвует в транспорте холестерина из периферических тканей в печень. Это
означает, что они забирают холестерин с поверхности сосудов, в том числе ног, сердца, головного мозга, и несут
его в печень. Значит, ЛПВП играет важную антиатерогенную роль, препятствуя образованию холестериновых бляшек и развитию
атеросклероза. И если уровень общего холестерина повышен за счёт холестерина ЛПВП, это считается хорошим
прогностическим фактором, и снижать холестерин не следует.
Холестерин-ЛПНП (LDL). Норма – 1,71−3,5 ммоль/л
Липопротеиды низкой плотности — основной переносчик холестерина в нашем организме. Именно он разносит
синтезированный в печени жир к органам и тканям. Считается, что уровень холестерина в ЛПНП
значительно больше влияет на развитие атеросклероза, чем уровень общего холестерина. Именно поэтому его стали
называть «плохим» холестерином. В условиях, когда сосудистая стенка скомпрометирована факторами
риска (никотином, высокой концентрацией глюкозы, гомоцистеина, повышением артериального давления), холестерин из
ЛПНП откладывается в ней, формируя атеросклеротическую бляшку. Для людей с факторами риска атеросклероза
(возраст – более 45 лет для мужчин и 55 лет для женщин, случаи ранней смерти от сердечно-сосудистых
заболеваний среди родственников, курение, сахарный диабет, гипертоническая болезнь, ожирение) уровень холестерина
ЛПНП не должен превышать 
Холестерин-ЛПОНП (VLDL). Норма – 0,26−1,04 ммоль/л
Эти липопротеиды синтезируются в печени и тонком кишечнике и служат предшественниками ЛПНП, то есть также относятся к переносчикам «плохого» холестерина.
Индекс (коэффициент) атерогенности
Это показатель, который можно рассчитать, исходя из результатов липидного профиля.
Нормальным считается показатель в диапазоне от 2,0 до 2,5 единиц. Максимальными значениями нормы являются 3,2 для женщин и 3,5 для мужчин. Всё, что выше, говорит о значительном риске развития атеросклероза и требует мер по его снижению, которые могут быть как немедикаментозными (изменение режима питания, похудение, отказ от курения, борьба с гиподинамией, прием различным БАДов), так и медикаментозными (прием лекарств из различных групп, главным образом статинов). При необходимости врач индивидуально подберет Вам лекарственный препарат
Автор статьи: Алексей Юрьевич Федоров
Норма холестерина в крови в разделе Новости на сайте ООКБ№2
Так вреден или полезен холестерин и стоит ли с ним бороться?
Холестерин — жироподобное вещество, которое действительно жизненно необходимо человеку.
Но! Организм сам вырабатывает холестерин в количествах, более чем достаточных для удовлетворения собственных нужд. Однако человек получает холестерин еще и с пищей. Когда холестерина в организме, в первую очередь, в крови человека становится слишком много, то из друга он превращается в смертельного врага.
Как действует холестерин, когда его слишком много?
Избыток холестерина накапливается в стенках кровеносных сосудов. Вокруг этих отложений разрастается соединительная или, по-другому, рубцовая ткань, формируются отложения кальция. Так образуется атеросклеротическая бляшка. Она сужает просвет сосуда, снижает кровоток, а присоединение тромба ведет к его закупорке.
При закупорке сосуда ток крови останавливается, а ткань органа, который этот сосуд питал, постепенно отмирает, не получая кислорода и питательных веществ.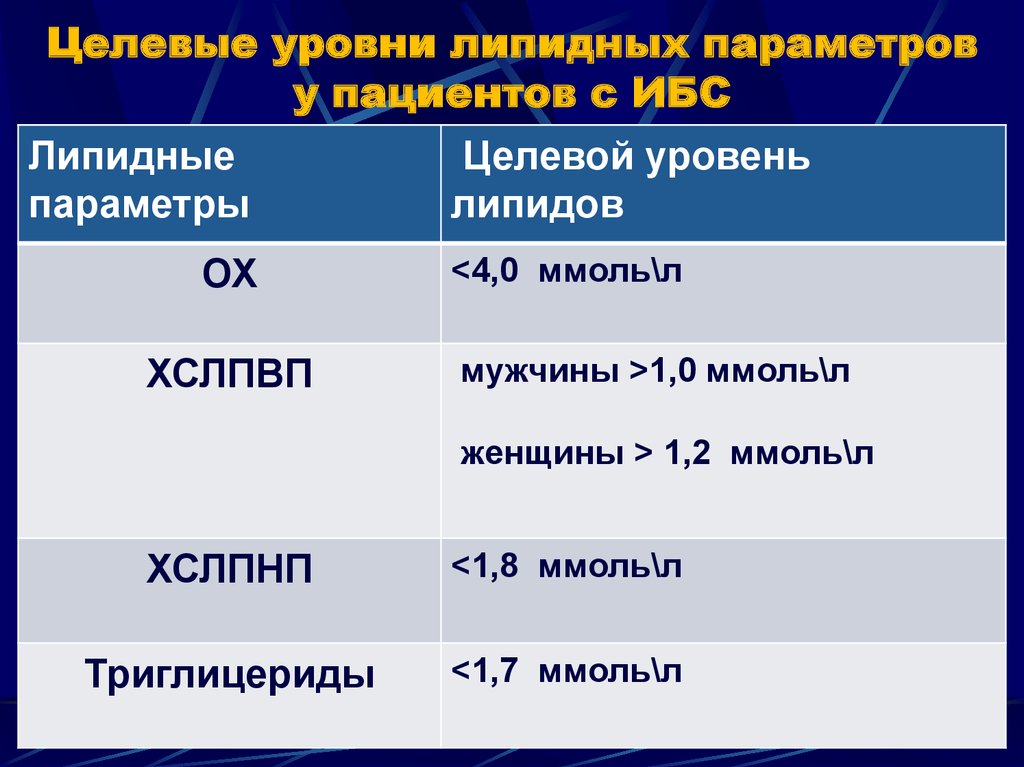
Иногда поражаются сосуды ног, тогда человек испытывает невыносимые боли и часто теряет способность передвигаться. Первый звонок, сигнализирующий о риске развития перечисленных заболеваний, — повышенный уровень холестерина.
Каждый человек старше 20 лет должен знать свой уровень холестерина. Для этого нужно просто регулярно — хотя бы раз в несколько лет — делать анализ крови на уровень общего холестерина и его содержание в различных транспортных формах — липопротеинах.
Что означают цифры в анализе?
В анализе крови Вы увидите уровень холестерина (ХС), а также и другие цифры. Дело в том, что в крови человека холестерин транспортируется вместе с белками, и такие комплексы получили название липопротеинов.
Липопротеины низкой плотности (ЛПНП) и их предшественники очень низкой плотности (ЛПОНП) содержат мало белка, они большие и содержат много холестерина и жира — триглицеридов. Проникая в стенку сосуда, они транспортируют в сосудистую клетку избыток холестерина. Увеличение в крови уровня именно этих компонентов ведет к раннему развитию атеросклероза.
Проникая в стенку сосуда, они транспортируют в сосудистую клетку избыток холестерина. Увеличение в крови уровня именно этих компонентов ведет к раннему развитию атеросклероза.
Липопротеины высокой плотности (ЛПВП) — небольшие по размеру, они содержат другой белок, чем ЛПНП. Проникая в стенку сосуда, они захватывают холестерин и уносят его в печень. Чем ниже уровень ЛПВП, т.е. холестерина в «хороших» комплексах, тем выше риск атеросклероза.
Оптимальные уровни холестерина и родственных параметров в крови:
|
Общий ХС |
< 5,0 ммоль/л (190 мг/дл) |
|
ХС ЛПНП |
< 3,0 ммоль/л (115 мг/дл) |
|
Триглицериды (основные компоненты ЛПОНП) |
< 1,7 ммоль/л (150 мг/дл) |
У людей, контролирующих уровень своего холестерина, отмечается на 30–40 процентов меньше серьезных осложнений со стороны сердца и на 30 процентов меньше смертей от любых причин.
Что делать, если уровень холестерина в Вашей крови повышен?
Содержание холестерина можно снизить. Для этого нужно оздоровить свой образ жизни. Будьте физически активны, питайтесь правильно и откажитесь от курения — оно значительно повышает риск образования атеросклеротических бляшек.
В первую очередь надо снизить потребление твердых животных жиров, где одновременно содержится много насыщенных жирных кислот и холестерина, их много в сливочном масле, жирных молочных продуктах, жирных сортах сыра, сдобной выпечке, жирном мясе.
Жиры должны составлять около 30 процентов общей калорий ности пищи, из них насыщенные — не более 10 процентов (1/3 всех жиров), а 2/3 жиров — должны поступать за счет потребления растительных масел, рыбьего жира. Соблюдая нижеприведенные правила, Вы можете добиться снижения уровня холестерина в крови на 10–12 процентов.
Допустимое количество яиц — два в неделю. Но и их Вы получите в составе салатов и выпечки.
Чаще используйте в своем рационе продукты со сниженным содержанием жира и холестерина: в первую очередь — обезжиренные молочные продукты.
Выбирайте хлеб из муки грубого помола, цельнозерновые макароны, каши, приготовленные на воде. Ешьте больше овощей и фруктов.
Из мясных продуктов остановитесь на курице, индейке и телятине. Перед приготовлением удаляйте с мяса жир, с птицы — кожу.
Увеличьте потребление рыбы, особенно морской. Лучше, если рыба будет присутствовать в вашем рационе ежедневно.
Выбирайте десерты без жира, сливок и большого количества сахара. Остановитесь на фруктовых салатах и несладких желе.
Потребляйте больше продуктов, содержащих растворимую клетчатку: овсяные хлопья, яблоки, сливы, ягоды, бобы. Они снижают уровень холестерина в организме и увеличивают его выведение.
Потребляйте недавно появившиеся так называемые «функциональные» продукты, содержащие растительные стерины и станолы: они снижают всасывание холестерина в кишечнике и снижают «плохую» форму холестерина ЛПНП на 10–15 процентов.
Не жарьте на масле: варите, тушите, запекайте. Используйте посуду с покрытием, не требующим добавления жира при приготовлении пищи.
Что делать, если диета не дала результатов?
Если через 6–8 недель диеты снижение уровня общего холестерина в крови составило менее 5 процентов и риск развития атеросклероза все еще высок, то врач может назначить Вам лекарства, снижающие уровень холестерина в крови.
Ни в коем случае не занимайтесь самолечением и не поддавайтесь рекламе «чудодейственных» пищевых добавок. Врач может посоветовать Вам только один вид добавок — препараты растворимой клетчатки. Однако стоит помнить, что они лишь дополняют и усиливают действие правильно составленной диеты.
В России собственный уровень холестерина в крови знают не более 5 процентов жителей. Для сравнения: в США и Европе эта цифра составляет почти 80 процентов.
Исследования показывают, что снижение уровня холестерина в среднем на 10 процентов приводит к снижению риска развития основных сердечно-сосудистых заболеваний и смертности от них на 20–50 процентов.
Кардиологи всего мира считают, что свой уровень холестерина должен знать каждый человек старше 20 лет.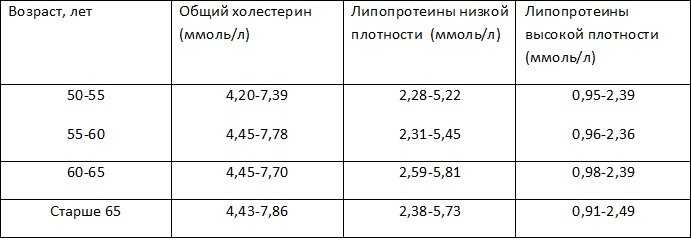
Проверьте свой уровень холестерина!
Уровни, причины, симптомы и диагностика
Обзор
Плохой холестерин (ЛПНП) и бляшки в артерии.Что такое гиперлипидемия?
Гиперлипидемия, также известная как дислипидемия или высокий уровень холестерина, означает, что у вас слишком много липидов (жиров) в крови. Ваша печень вырабатывает холестерин, чтобы помочь вам переваривать пищу и вырабатывать такие вещества, как гормоны. Но вы также употребляете холестерин в мясных и молочных продуктах. Поскольку ваша печень может вырабатывать столько холестерина, сколько вам нужно, холестерин в продуктах, которые вы едите, является дополнительным.
Слишком много холестерина (от 200 мг/дл до 239 мг/дл — это погранично высокий уровень, а 240 мг/дл — высокий уровень) вредно для здоровья, потому что он может создавать препятствия на магистралях артерий, по которым кровь движется к телу. Это повреждает ваши органы, которые не получают достаточного количества крови из ваших артерий.
Плохой холестерин (ЛПНП) является наиболее опасным типом холестерина, поскольку он приводит к накоплению затвердевших отложений холестерина (бляшек) внутри кровеносных сосудов. Это затрудняет прохождение крови, что повышает риск инсульта или сердечного приступа. Сама бляшка может быть раздражена или воспалена, что может привести к образованию тромба вокруг нее. Это может вызвать инсульт или сердечный приступ в зависимости от того, где находится закупорка.
Думайте о холестерине, разновидности жира, как о путешествии липопротеинов по крови.
- Липопротеин низкой плотности (ЛПНП) известен как плохой холестерин, потому что он может закупорить ваши артерии, как большой грузовик, который сломался и блокирует полосу движения. (Пограничное высокое число: от 130 мг/дл до 159 мг/дл. Высокое: от 160 мг/дл до 189 мг/дл.)
- Липопротеин очень низкой плотности (ЛПОНП) также называют плохим, потому что он содержит триглицериды, которые способствуют образованию бляшек в артериях.
 Это еще один тип блокировщика трафика.
Это еще один тип блокировщика трафика. - Липопротеины высокой плотности (ЛПВП) известны как хороший холестерин, потому что они доставляют холестерин в печень, которая от него избавляется. Это похоже на эвакуатор, который убирает сломанные автомобили с полос движения, чтобы автомобили могли двигаться. В этом случае это расчищает путь для вашей крови, чтобы пройти через ваши кровеносные сосуды. Что касается вашего ЛПВП, вам не нужно иметь число ниже 40 мг/дл.
Важно знать, что при принятии решения о лечении медицинские работники учитывают и другие факторы, помимо показателей уровня холестерина.
Что такое дислипидемия и гиперлипидемия?
В основном это взаимозаменяемые термины для обозначения аномалий холестерина. Ваш холестерин может быть «дисфункциональным» (частицы холестерина, которые вызывают сильное воспаление, или ненормальный баланс между плохим и хорошим уровнями холестерина), но не быть высоким.
Как высокий уровень холестерина, так и повышенное воспаление при «нормальном» уровне холестерина повышают риск сердечных заболеваний. Ваши поставщики могут использовать оба термина для обозначения проблемы с уровнем холестерина, и оба означают, что вы должны что-то предпринять, чтобы снизить его уровень.
Ваши поставщики могут использовать оба термина для обозначения проблемы с уровнем холестерина, и оба означают, что вы должны что-то предпринять, чтобы снизить его уровень.
Насколько распространена гиперлипидемия?
Очень часто встречается гиперлипидемия. У 93 миллионов взрослых американцев (в возрасте 20 лет и старше) общий уровень холестерина превышает рекомендуемый предел в 200 мг/дл.
Насколько опасен высокий уровень холестерина?
Гиперлипидемия может быть очень серьезной, если ее не контролировать. Пока высокий уровень холестерина не лечится, вы позволяете бляшкам накапливаться внутри ваших кровеносных сосудов. Это может привести к сердечному приступу или инсульту, потому что ваша кровь с трудом проходит через кровеносные сосуды. Это лишает ваш мозг и сердце питательных веществ и кислорода, необходимых им для функционирования.
Сердечно-сосудистые заболевания являются основной причиной смерти американцев.
Как гиперлипидемия (высокий уровень холестерина) влияет на мой организм?
Нелеченная гиперлипидемия (высокий уровень холестерина) может привести к скоплению бляшек внутри кровеносных сосудов вашего тела (атеросклероз).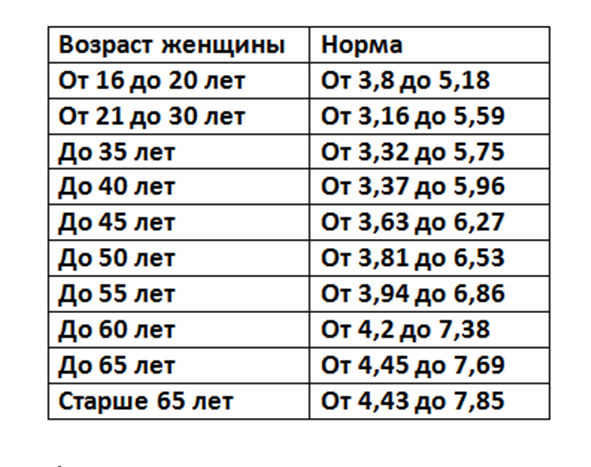 Это может привести к осложнениям гиперлипидемии, включая:
Это может привести к осложнениям гиперлипидемии, включая:
- Сердечный приступ.
- Инсульт.
- Ишемическая болезнь сердца.
- Болезнь сонных артерий.
- Внезапная остановка сердца.
- Болезнь периферических артерий.
- Микрососудистые заболевания.
Симптомы и причины
Что вы чувствуете, если у вас высокий уровень холестерина?
В начале вы чувствуете себя нормально, когда у вас высокий уровень холестерина. Это не дает вам симптомов. Однако через некоторое время накопление бляшек (состоящих из холестерина и жиров) может замедлить или остановить приток крови к сердцу или мозгу. Симптомы ишемической болезни сердца могут включать боль в груди при физической нагрузке, боль в челюсти и одышку.
Когда холестериновая бляшка разрывается и ее покрывает сгусток, он перекрывает всю артерию. Это сердечный приступ, симптомы которого включают сильную боль в груди, покраснение, тошноту и затрудненное дыхание. Это неотложная медицинская помощь.
Это неотложная медицинская помощь.
Есть ли предупреждающие признаки высокого уровня холестерина?
У большинства людей симптомы не проявляются при высоком уровне холестерина. Люди, у которых есть генетическая проблема с клиренсом холестерина, вызывающая очень высокий уровень холестерина, могут иметь ксантомы (восковидные, жировые бляшки на коже) или дуги роговицы (холестериновые кольца вокруг радужной оболочки глаза). Такие состояния, как ожирение, связаны с высоким уровнем холестерина, и это может побудить врача оценить ваш уровень холестерина.
Что вызывает повышение уровня холестерина?
Различные причины гиперлипидемии включают:
- Курение.
- Употребление большого количества алкоголя.
- Употребление в пищу продуктов, содержащих много насыщенных жиров или трансжиров.
- Слишком много сидит вместо того, чтобы быть активным.
- Стресс.
- Наследование генов, которые делают уровень холестерина нездоровым.

- Лишний вес.
Лекарства, помогающие при некоторых проблемах, могут вызывать колебания уровня холестерина, например:
- Бета-блокаторы.
- Диуретики.
- Гормональные противозачаточные средства.
- Стероиды.
- Антиретровирусные препараты для лечения ВИЧ.
Проблемы со здоровьем также могут повлиять на уровень холестерина. К ним относятся:
- Заболевания печени.
- Болезнь поджелудочной железы.
- Множественная миелома.
- Синдром поликистозных яичников (СПКЯ).
- Гипотиреоз.
- Первичный билиарный холангит.
- Хроническая болезнь почек.
- Сахарный диабет.
- Волчанка.
- Ночное апноэ.
- ВИЧ.
Каковы факторы риска гиперлипидемии?
Некоторые факторы могут повысить риск гиперлипидемии, в том числе:
- Семейный анамнез высокого уровня холестерина.
- Наличие гипотиреоза.

- Наличие ожирения.
- Отсутствие полноценной диеты.
- Употребление слишком большого количества алкоголя.
- Диабет.
- Курение.
Диагностика и тесты
Как диагностируется гиперлипидемия (высокий уровень холестерина)?
Ваш врач потребует:
- Медицинский осмотр.
- Ваша история болезни.
- Лабораторное исследование уровня холестерина в крови.
- История болезни вашей семьи.
- Для расчета вашей 10-летней шкалы риска атеросклеротического сердечно-сосудистого заболевания (ASCVD).
Анализ крови, называемый липидной панелью, покажет вам следующие цифры:
| Type of cholesterol | Best number to have |
|---|---|
| Total cholesterol | Less than 200 mg/dL |
| Bad (LDL) cholesterol | Less than 100 mg/dL |
| Хороший (ЛПВП) холестерин | Не менее 60 мг/дл |
| Триглицериды | Менее 150 мг/дл |
Что считается высоким уровнем холестерина?
Все, что превышает 200 мг/дл, является высоким уровнем холестерина.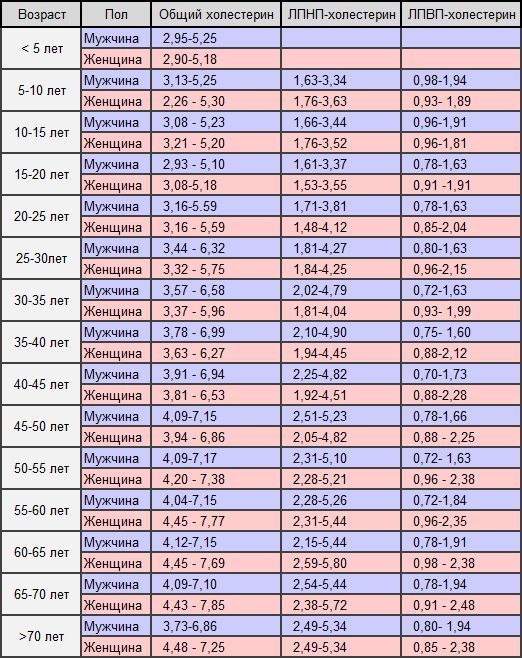
| Total cholesterol | Rank |
|---|---|
| Less than 200 mg/dL | Best |
| 200 mg/dL to 239 mg/dL | Borderline high |
| 240 mg/dL и выше | Высокий |
Какие анализы будут проводиться для диагностики гиперлипидемии?
Ваш врач может также провести следующие тесты:
- Высокочувствительный С-реактивный белок (hs-CRP).
- Липопротеин (а).
- Аполипопротеин В.
- Сканирование коронарного кальция.
Управление и лечение
Как лечить гиперлипидемию (высокий уровень холестерина)?
Некоторые люди могут просто изменить свой образ жизни, чтобы улучшить показатели холестерина. Для других людей этого недостаточно, и им нужны лекарства.
Вы можете делать следующее:
- Заниматься спортом.
- Отказ от курения.
- Сон не менее семи часов каждую ночь.

- Держите уровень стресса под контролем.
- Употребление более здоровой пищи.
- Ограничение количества выпитого алкоголя.
- Потеря нескольких фунтов для достижения здорового веса.
Какие лекарства используются при гиперлипидемии?
Люди, которым необходимы лекарства для лечения высокого уровня холестерина, обычно принимают статины. Статины — это тип лекарств, которые снижают уровень плохого холестерина, циркулирующего в крови. Ваш врач может заказать другой тип лекарства, если:
- Статин принимать нельзя.
- Вам нужно другое лекарство в дополнение к статину.
- У вас семейная гиперхолестеринемия, генетическая проблема, из-за которой уровень плохого холестерина (ЛПНП) чрезвычайно высок.
Существуют ли побочные эффекты лечения гиперлипидемии (высокого уровня холестерина)?
Любое лекарство может иметь побочные эффекты, но преимущества статинов намного перевешивают риск незначительных побочных эффектов. Сообщите своему врачу, если вы плохо себя чувствуете при приеме лекарств, чтобы он мог разработать план лечения ваших симптомов.
Сообщите своему врачу, если вы плохо себя чувствуете при приеме лекарств, чтобы он мог разработать план лечения ваших симптомов.
Как скоро начнет действовать лечение гиперлипидемии (высокого уровня холестерина)?
Ваш врач назначит еще один анализ крови примерно через два или три месяца после того, как вы начнете принимать лекарства от гиперлипидемии. Результаты теста покажут, улучшился ли ваш уровень холестерина, что означает, что лекарство и/или изменение образа жизни работают. Риск того, что холестерин нанесет вред вашему телу, является долгосрочным риском, и люди обычно принимают препараты для снижения уровня холестерина в течение длительного времени.
Профилактика
Как снизить риск гиперлипидемии?
Даже дети могут проверить свою кровь на высокий уровень холестерина, особенно если у кого-то в семье ребенка был сердечный приступ, инсульт или высокий уровень холестерина. Дети и молодые люди могут проходить обследование каждые пять лет.
Когда вы достигнете среднего возраста, вам следует каждые год или два проверять уровень холестерина. Ваш поставщик медицинских услуг может помочь вам решить, как часто вам следует проходить обследование на гиперлипидемию.
Ваш поставщик медицинских услуг может помочь вам решить, как часто вам следует проходить обследование на гиперлипидемию.
Как предотвратить гиперлипидемию (высокий уровень холестерина)?
Изменения, которые вы вносите в свою жизнь, могут уберечь вас от гиперлипидемии. Вы можете сделать следующее:
- Бросить курить.
- Оставайтесь активными вместо того, чтобы слишком много сидеть.
- Снизьте уровень стресса.
- Высыпайтесь.
- Ешьте здоровую пищу.
- Сократите потребление жирного мяса.
- Не покупайте закуски, на этикетке которых есть слово «трансжиры».
- Поддерживайте здоровый вес.
Перспективы/прогноз
Чего мне ожидать, если у меня гиперлипидемия?
Если у вас гиперлипидемия, вам придется вести здоровый образ жизни в течение многих лет. Вам также необходимо будет посещать врача и продолжать принимать лекарства. Если вы и ваш врач способны контролировать уровень холестерина, в результате этого у вас могут не возникнуть серьезные проблемы со здоровьем.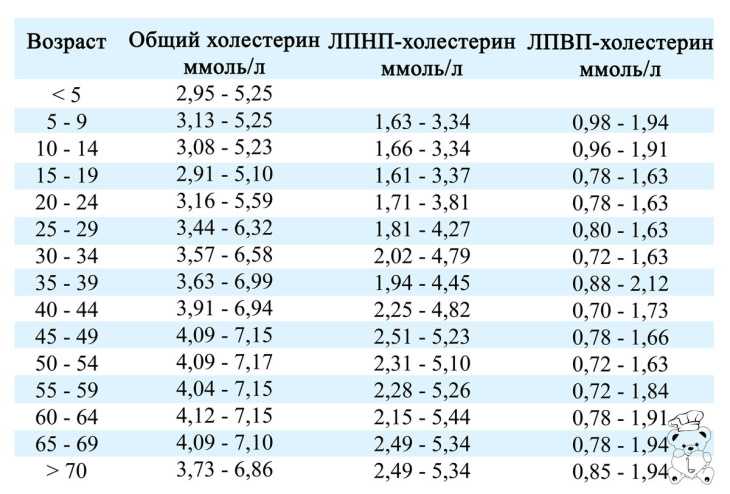
Как долго у вас будет гиперлипидемия?
Гиперлипидемия — это состояние, с которым вам придется справляться всю оставшуюся жизнь.
Каковы перспективы гиперлипидемии (высокий уровень холестерина)?
Хотя высокий уровень холестерина подвергает вас риску сердечных приступов и инсульта, вы можете защитить себя, ведя более здоровый образ жизни и при необходимости принимая лекарства.
Жить с
Как позаботиться о себе при гиперлипидемии?
Обязательно следуйте инструкциям своего врача, чтобы сделать свой образ жизни более здоровым.
Вот что вы можете сделать самостоятельно:
- Упражнения.
- Бросьте курить.
- Спите не менее семи часов каждую ночь.
- Контролируйте уровень стресса.
- Ешьте здоровую пищу.
- Ограничьте употребление алкоголя.
- Поддерживайте здоровый вес.
Другие вещи, которые вы можете сделать:
- Если ваш врач прописал вам лекарство, обязательно продолжайте принимать его, как указано на этикетке.

- Поговорите со своим поставщиком медицинских услуг об оценке риска сердечно-сосудистых заболеваний и инсульта, чтобы он мог эффективно управлять вашим риском.
- Приходите на повторные приемы.
Когда мне следует обратиться к поставщику медицинских услуг?
Вам следует обратиться к врачу, если у вас:
- Высокий уровень сахара в крови.
- Высокое кровяное давление.
- Высокий уровень холестерина.
Когда мне следует обратиться в отделение неотложной помощи?
Позвоните по номеру 911, если вы думаете, что у вас сердечный приступ или инсульт.
Какие вопросы я должен задать своему врачу?
- Нужно ли мне изменить образ жизни, принимать лекарства или и то, и другое?
- Если я сделаю то, что вы мне скажете, как быстро мои показатели улучшатся?
- Как часто мне нужно связываться с вами?
Справка из клиники Кливленда
Гиперлипидемия, или высокий уровень холестерина, может привести к скоплению бляшек в кровеносных сосудах и подвергнуть вас риску сердечного приступа или инсульта. Хорошая новость заключается в том, что у вас есть возможность снизить риск сердечного приступа и инсульта. Больше заниматься спортом и есть здоровую пищу — это лишь два способа улучшить уровень холестерина. Прием лекарств, прописанных вашим врачом, также имеет значение.
Хорошая новость заключается в том, что у вас есть возможность снизить риск сердечного приступа и инсульта. Больше заниматься спортом и есть здоровую пищу — это лишь два способа улучшить уровень холестерина. Прием лекарств, прописанных вашим врачом, также имеет значение.
Липидная панель | Johns Hopkins Medicine
Есть ли у этого теста другие названия?
Профиль липидов, профиль липопротеинов
Что это за тест?
Эта группа тестов измеряет количество холестерина и других жиров в крови.
Холестерин и триглицериды представляют собой липиды или жиры. Эти жиры важны для здоровья клеток, но они могут быть вредными, когда накапливаются в крови. Иногда они могут привести к закупорке, воспалению артерий, что называется атеросклерозом. Это может помешать вашему сердцу нормально работать, если поражены артерии сердечной мышцы.
Этот набор тестов помогает предсказать риск сердечных заболеваний и инсульта.
Панель липидов измеряет следующие жиры:
- Общий холестерин
- ЛПНП («плохой») холестерин
- ЛПВП («хороший») холестерин
- Триглицериды, еще один тип жира, вызывающий затвердевание артерий.

Зачем мне этот тест?
Вам может понадобиться эта группа тестов, если у вас есть семейная история болезни сердца или инсульта.
Вы также можете пройти этот тест, если ваш лечащий врач считает, что у вас есть риск сердечно-сосудистых заболеваний. Это факторы риска:
- Высокое кровяное давление
- Диабет или предиабет
- Избыточный вес или ожирение
- Курение
- Отсутствие физических упражнений
- Диета из нездоровой пищи
- Стресс
- Высокий уровень общего холестерина
Если вы уже лечитесь от сердечно-сосудистых заболеваний, вы можете пройти этот тест, чтобы узнать, работает ли лечение.
Какие еще тесты можно пройти вместе с этим тестом?
Ваш лечащий врач может также назначить другие анализы, чтобы определить, насколько хорошо работает ваше сердце. Эти тесты могут включать:
- Электрокардиограмму или ЭКГ, которая проверяет электрические импульсы вашего сердца, чтобы определить, нормально ли оно бьется
- Стресс-тест, при котором вам, возможно, придется выполнять упражнения под контролем ЭКГ
- Эхокардиограмма, которая использует звуковые волны для получения изображений вашего сердца
- Катетеризация сердца.
 Для этого теста медицинский работник вводит трубку в ваши кровеносные сосуды и вводит краситель. Затем делают рентген для поиска закупорки артерий сердца
Для этого теста медицинский работник вводит трубку в ваши кровеносные сосуды и вводит краситель. Затем делают рентген для поиска закупорки артерий сердца
Ваш врач может также назначить анализы на высокое кровяное давление, уровень сахара в крови или уровень глюкозы.
Что означают результаты моего теста?
Результаты теста могут различаться в зависимости от вашего возраста, пола, истории болезни, метода, использованного для теста, и других факторов. Результаты вашего теста могут не означать, что у вас есть проблема. Спросите своего поставщика медицинских услуг, что результаты ваших анализов означают для вас.
Результаты представлены в миллиграммах на децилитр (мг/дл). Вот диапазоны общего холестерина у взрослых:
- Нормальный: менее 200 мг/дл
- Погранично высокий: от 200 до 239 мг/дл
- Высокий: 240 мг/дл или выше
Диапазоны холестерина ЛПНП для взрослых:
- Оптимальный: менее 100 мг/дл (это цель для людей с диабетом или сердечными заболеваниями.
 )
) - Около оптимального: от 100 до 129 мг/дл
- Погранично-высокий уровень: от 130 до 159 мг/дл
- Высокий: от 160 до 189 мг/дл
- Очень высокий: 190 мг/дл и выше
Приведенные выше цифры являются общими рекомендациями, поскольку фактические цели зависят от количества имеющихся у вас факторов риска сердечно-сосудистых заболеваний.
Уровень холестерина ЛПВП должен быть выше 40 мг/дл. Этот тип жира на самом деле полезен для вас, потому что он снижает риск сердечных заболеваний. Чем выше число, тем ниже ваш риск. Шестьдесят миллиграммов на дл или выше считается уровнем защиты от сердечных заболеваний.
Высокий уровень триглицеридов связан с повышенным риском сердечных заболеваний. Вот диапазоны для взрослых:
- Нормальный: менее 150 мг/дл
- Погранично высокий: от 150 до 199 мг/дл
- Высокий: от 200 до 499 мг/дл
- Очень высокий: более 500 мг/дл
В зависимости от результатов вашего теста ваш поставщик медицинских услуг решит, нужны ли вам изменения образа жизни или лекарства для снижения уровня холестерина.

 Это еще один тип блокировщика трафика.
Это еще один тип блокировщика трафика.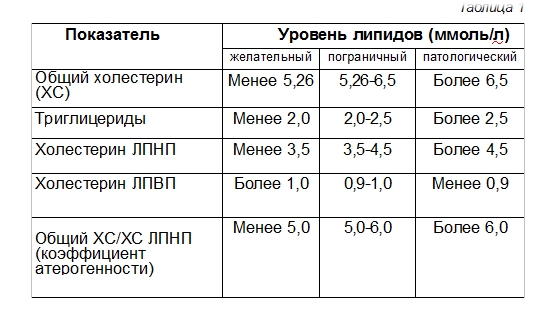


Добавить комментарий