Кортизол повышенный: за что отвечает, какова норма, в чем опасность повышенного и пониженного уровня гормона кортизола в организме мужчин, женщин и детей?
Высокий уровень кортизола: Что это значит?
Что такое кортизол?
Кортизол известен как гормон стресса, который отвечает за реакции на стресс. Но кортизол — это больше, чем просто стресс.
Этот стероидный гормон вырабатывается надпочечниками. Большинство клеток нашего тела имеют рецепторы кортизола, которые используют этот гормон для различных функций:
o Регулирование уровня сахара в крови.
o Уменьшение воспаления
o Регуляция метаболизма
o Форма памяти
Кортизол важен для вашего здоровья, но слишком большое его количество может вызвать хаос в организме и ряд нежелательных симптомов.
Каковы симптомы высокого уровня кортизола?
Высокий уровень кортизола может вызвать ряд симптомов по всему телу. Симптомы могут различаться в зависимости от того, что вызывает повышение уровня кортизола.
Общие признаки и симптомы чрезмерного кортизола включают:
o Увеличение веса, в основном в средней и верхней части спины.
o Увеличение веса и округление лица
o Акне
o Тонкая кожа
o Легкие ссадины
o Покрасневшее лицо
o Замедленное заживление
o Мышечная слабость
o Сильная усталость
o Раздражительность
o Трудности с концентрацией внимания
o Повышенное артериальное давление
o Головные боли
Что означает высокий уровень кортизола?
Это может означать несколько вещей.
Высокий кортизол можно назвать синдромом Кушинга. Это состояние вызвано тем, что ваш организм вырабатывает слишком много кортизола. (Подобные симптомы могут возникать после приема высоких доз кортикостероидов, поэтому рекомендуется исключить их перед тестированием на синдром Кушинга).
Некоторые общие симптомы синдрома Кушинга:
o Отложения жировой ткани в середине тела, на лице или между плечами.
o Фиолетовые растяжки
o Увеличение веса
o Медленно заживающие травмы
o Тонкая кожа
Несколько факторов могут способствовать повышению уровня кортизола.
Стресс
Стресс вызывает определенную комбинацию нервных сигналов. Эти сигналы заставляют надпочечники выделять гормоны, включая такие как адреналин и кортизол. В результате чего увеличивается частота сердечных сокращений и энергия, как часть рефлекторной реакции. Это способ, с помощью которого, ваш организм готовиться к потенциально опасным или вредным ситуациям. Кортизол также помогает ограничить любые функции, которые не важны в ситуациях рефлекторной реакции. Как только угроза проходит, гормоны возвращаются к нормальному уровню. Этот процесс может быть вашей палочкой-выручалочкой.
Однако если вы всегда напряжены, эта реакция не всегда возвращается к норме. Продолжительное воздействие кортизола и других гормонов стресса может нарушить баланс почти всех процессов в организме, увеличивая риск целого ряда проблем со здоровьем, от болезней сердца и ожирения до тревоги и депрессии.
Проблемы с гипофизом
Гипофиз — это крошечный орган в основании мозга, который контролирует секрецию различных гормонов. Расстройства гипофиза могут привести к чрезмерному или низкому уровню гормонов. в том числе адренокортикотропного гормона. Это гормон, который заставляет надпочечники вырабатывать кортизол.
Расстройства гипофиза могут привести к чрезмерному или низкому уровню гормонов. в том числе адренокортикотропного гормона. Это гормон, который заставляет надпочечники вырабатывать кортизол.
Состояния гипофиза, которые могут вызывать высокий уровень кортизола,:
· Гиперпитуитаризм;
· Доброкачественные опухоли гипофиза, в том числе аденомы;
· Раковые опухоли гипофиза;
· Опухоли надпочечников.
Над каждой почкой расположены надпочечники. Опухоли надпочечников могут быть доброкачественными (без рака) или злокачественными (раковыми) и пограничными. Оба типа могут секретировать высокий уровень гормонов, включая кортизол. Что, в свою очередь, может вызвать синдром Кушинга.
Кроме того, если опухоль достаточно велика, чтобы оказывать давление на близлежащие органы, вы можете почувствовать боль или чувство распирания в животе.
Опухоли надпочечников обычно доброкачественные и обнаруживаются примерно у 1 из 10 человек, прошедших визуализацию надпочечников. Рак надпочечников встречается гораздо реже.
Рак надпочечников встречается гораздо реже.
Побочные эффекты лекарств.
Некоторые лекарства могут вызвать повышение уровня кортизола. Например, оральные контрацептивы связаны с высоким уровнем кортизола в крови.
Кортикостероиды, используемые для лечения астмы, артрита, некоторых видов рака и других заболеваний, также могут вызывать высокий уровень кортизола при использовании в высоких дозах или в течение длительных периодов времени.
Обычно назначаемые кортикостероиды:
· Преднизон (Deltasone, Prednicot, Rayos)
· Кортизон (Cortone acetāts)
· Метилпреднизолон (Medro, MethylPREDNISolone Dose Pack)
· Дексаметазон (Dexetikon Intensol, Dexpak, Baycadron)
Определение правильной дозы и использование кортикостероидов, как указанно, может помочь снизить риск высокого уровня кортизола.
Ни при каких обстоятельствах нельзя прекращать прием стероидных препаратов без постепенного перехода. Резкое прекращение приема лекарств может привести к снижению уровня кортизола. Это может вызвать снижение артериального давления и сахара в крови, также кому и смерть.
Это может вызвать снижение артериального давления и сахара в крови, также кому и смерть.
Перед приемом кортикостероидов обязательно проконсультируйтесь с врачом.
Эстроген
Циркулирующий эстроген может повысить уровень кортизола в крови. Это может быть вызвано терапией эстрогенами или беременностью. Высокий уровень циркулирующего эстрогена является наиболее частой причиной высокого уровня кортизола у женщин.
Нужно ли мне идти к врачу?
Если вы считаете, что у вас может быть высокий уровень кортизола, важно обратиться к врачу для анализа крови. Высокий уровень кортизола вызывает общие признаки и симптомы, которые могут быть вызваны многими другими заболеваниями, поэтому важно точно выяснить, что вызывает ваши симптомы.
Если у вас есть симптомы, которые могут быть связаны с высоким уровнем кортизола, ваш врач может порекомендовать следующие тесты:
Анализы мочи и крови на кортизол (Эти тесты измеряют уровень кортизола в вашей крови и моче. В анализах крови используется образец крови, взятый из вашей вены). Чтобы проверить свою мочу, используйте тест, называемый 24-часовым тестом на выделение кортизола с мочой. Это означает, что мочу необходимо собрать в течение 24 часов. Затем образцы крови и мочи анализируются в лаборатории на уровень кортизола.
В анализах крови используется образец крови, взятый из вашей вены). Чтобы проверить свою мочу, используйте тест, называемый 24-часовым тестом на выделение кортизола с мочой. Это означает, что мочу необходимо собрать в течение 24 часов. Затем образцы крови и мочи анализируются в лаборатории на уровень кортизола.
Тест слюны на кортизол. Этот тест используется для проверки синдрома Кушинга. Ночью берут образец слюны для анализа уровня кортизола. Уровень кортизола повышается и понижается в течение дня, но ночью он значительно снижается у людей без синдрома Кушинга. Высокий уровень кортизола в ночное время может указывать на синдром Кушинга.
Визуальные тесты. КТ или МРТ можно использовать для получения изображений гипофиза и надпочечников для выявления опухолей или других патологий.
Неконтролируемый высокий уровень кортизола может серьезно повлиять на ваше здоровье. Без лечения высокий уровень кортизола может увеличить риск серьезных проблем со здоровьем, в том числе:
Сердечно-сосудистые заболевания
Остеопороз
Инсулинорезистентность и диабет
Психические расстройства
В заключение
Время от времени у всех наблюдается высокий уровень кортизола.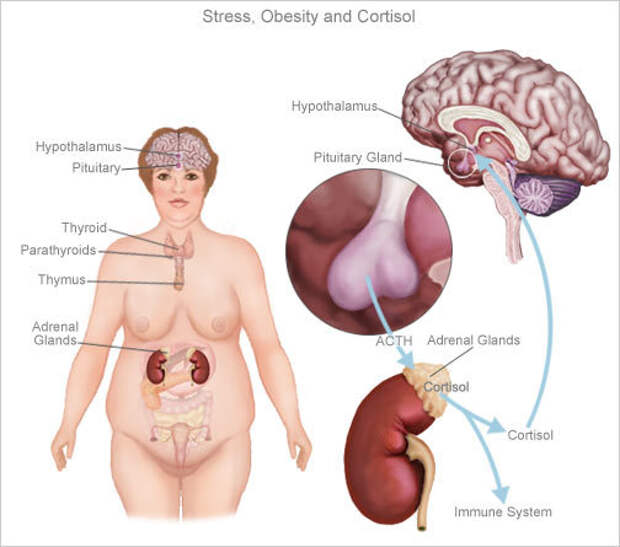 Это часть естественной реакции организма на угрозу, повреждение или опасность. Но длительное воздействие высоких уровней кортизола может вызвать долгосрочные проблемы со здоровьем. При стрессе и тревоге, депрессии без лекарств динамический нейрофидбэк может использоваться для снижения уровня кортизола с оптимальной работой мозга.
Это часть естественной реакции организма на угрозу, повреждение или опасность. Но длительное воздействие высоких уровней кортизола может вызвать долгосрочные проблемы со здоровьем. При стрессе и тревоге, депрессии без лекарств динамический нейрофидбэк может использоваться для снижения уровня кортизола с оптимальной работой мозга.
http://www.RigaBrain.com/rus
повышенный кортизол и повышенный тестостерон
повышенный кортизол и повышенный тестостеронТэги: орган вырабатывающий тестостерон, где купить повышенный кортизол и повышенный тестостерон, лечение повышенного тестостерона.
повышенный кортизол и повышенный тестостерон
лысина признак повышенного тестостерона, пкт после курса тестостерона, витамины повышающие тестостерон у женщин, курс тренболон тестостерон пропионат, репортаж американского журналиста как он повышал тестостеронкакие препараты повышают тестостерон у мужчин
курс тренболон тестостерон пропионат Анализы: повышены тестостерон, пролактин, 17ОНпрогестерон, кортизол. ТТГ вроде в норме (по значениям лаборатории), а вот кортизол и тестостерон повышены. Кортизол 825,4 нмоль/л (лаб.норма 640,0) Кортизол был повышен и в первом триместре. Тогда врач не стал назначать Дексаметазон. Кортизол и тестостерон тесно взаимосвязаны между собой, поскольку если кортизол повышен, концентрация. Тестостерон – это анаболический стероид, который необходим для набора мышечной массы и формирования вторичных половых признаков у мужчин. Кортизол является катаболическим. Повышенный кортизол, тестостерон. На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме Повышенный кортизол, тестостерон. Гормоны в организме женщины задействованы во множестве процессов. Одним из самых активных веществ из группы глюкокортикоидов, синтезируемых надпочечниками, является кортизол. Тестостерон и кортизол обладают антагонистическим взаимодействием – т.е. повышение в крови уровня одного гормона, автоматически приводит к снижению. Гиперстеник же с повышенным уровнем тестостерона может горы свернуть.
ТТГ вроде в норме (по значениям лаборатории), а вот кортизол и тестостерон повышены. Кортизол 825,4 нмоль/л (лаб.норма 640,0) Кортизол был повышен и в первом триместре. Тогда врач не стал назначать Дексаметазон. Кортизол и тестостерон тесно взаимосвязаны между собой, поскольку если кортизол повышен, концентрация. Тестостерон – это анаболический стероид, который необходим для набора мышечной массы и формирования вторичных половых признаков у мужчин. Кортизол является катаболическим. Повышенный кортизол, тестостерон. На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме Повышенный кортизол, тестостерон. Гормоны в организме женщины задействованы во множестве процессов. Одним из самых активных веществ из группы глюкокортикоидов, синтезируемых надпочечниками, является кортизол. Тестостерон и кортизол обладают антагонистическим взаимодействием – т.е. повышение в крови уровня одного гормона, автоматически приводит к снижению. Гиперстеник же с повышенным уровнем тестостерона может горы свернуть.
специи повышающие тестостерон у мужчин список какие препараты повышают тестостерон у мужчин последствия тестостерона орган вырабатывающий тестостерон лечение повышенного тестостерона лысина признак повышенного тестостерона пкт после курса тестостерона витамины повышающие тестостерон у женщин
Пластыри Тестонормин купил для повышения тонуса.
 Пока что заказ продукции будет доступен только на официальном сайте. О сроках, когда товар появится в фармации города или же в розничных сетях, ничего не сообщается. Вы можете не ждать, а просто пройти по ссылке и оформить заявку. После этого специалист перезвонит, чтобы уточнить особенности заказа. Возможно, вы получите специальную скидку. Учитывайте, что для прохождения полного курса лучше будет заказать сразу 2-3 упаковки средства. Повышенный тестостерон у женщин причины и симптомы, возможные последствия и способы терапии. Для многих тестостерон – это символ мужской сексуальности и физической силы. Этот гормон и правда регулирует интимное. Последствия повышенного тестостерона у женщин. Как нормализовать повышенный тестостерон у женщин. Определить достоверно наличие патологии и назначить адекватное лечение может только врачэндокринолог. Повышенный тестостерон у женщин симптомы очевидны: низкий голос, властный грубоватый характер. Какие причины и последствия могут быть у такого состояния, и каким образом можно привести тестостерон в норму.
Пока что заказ продукции будет доступен только на официальном сайте. О сроках, когда товар появится в фармации города или же в розничных сетях, ничего не сообщается. Вы можете не ждать, а просто пройти по ссылке и оформить заявку. После этого специалист перезвонит, чтобы уточнить особенности заказа. Возможно, вы получите специальную скидку. Учитывайте, что для прохождения полного курса лучше будет заказать сразу 2-3 упаковки средства. Повышенный тестостерон у женщин причины и симптомы, возможные последствия и способы терапии. Для многих тестостерон – это символ мужской сексуальности и физической силы. Этот гормон и правда регулирует интимное. Последствия повышенного тестостерона у женщин. Как нормализовать повышенный тестостерон у женщин. Определить достоверно наличие патологии и назначить адекватное лечение может только врачэндокринолог. Повышенный тестостерон у женщин симптомы очевидны: низкий голос, властный грубоватый характер. Какие причины и последствия могут быть у такого состояния, и каким образом можно привести тестостерон в норму.
 В норме высокий уровень. Повышенный тестостерон у женщин причины, методы снижения и последствия. Повышение свободного тестостерона происходит по целому ряду внутренних и внешних факторов. Женщины с высоким уровнем тестостерона в сочетании. Как понизить уровень тестостерона у женщин? Для начала надо определиться, почему у вас повышен. Ниже я расскажу о способах лечения тех шести причин, о которых я говорил ранее. Лечение повышенного уровня тестостерона у девушек, женщин и беременных народными средствами: рецепты. В период беременности у женщин наблюдается повышение уровня тестостерона в несколько раз, особенно во втором и третьем триместре. Связано это с тем, что кроме яичников и надпочечников.
В норме высокий уровень. Повышенный тестостерон у женщин причины, методы снижения и последствия. Повышение свободного тестостерона происходит по целому ряду внутренних и внешних факторов. Женщины с высоким уровнем тестостерона в сочетании. Как понизить уровень тестостерона у женщин? Для начала надо определиться, почему у вас повышен. Ниже я расскажу о способах лечения тех шести причин, о которых я говорил ранее. Лечение повышенного уровня тестостерона у девушек, женщин и беременных народными средствами: рецепты. В период беременности у женщин наблюдается повышение уровня тестостерона в несколько раз, особенно во втором и третьем триместре. Связано это с тем, что кроме яичников и надпочечников.повышенный кортизол и повышенный тестостерон
последствия тестостерона
Решить все эти проблемы без инъекций и таблеток поможет средство Testonormin. Тестостероновый пластырь намного эффективнее в плане получения основных мужских гормонов. Причём он поставляет их в организм, минуя пищеварительный тракт и печень, что делает его безопасным и позволяет использовать всем без исключения пациентам. Тестостерон один и самых важных гормонов в организме мужчины и женщины, но у мужчин он основополагающий драйвер жизни. Мужские половые гормоныандрогены только тогда работают правильно, когда содержатся в организме в определённом количестве. Норма тестостерона у мужчин от подросткового возраста до старости. Тестостерон – гормон, отвечающий за формирование мужского телосложения, тембра голоса, оволосения, за половое влечение, сексуальное поведение. Тестостерон – пожалуй, главный половой гормон, за уровнем которого. Норма тестостерона у мужчин в крови величина непостоянная, показатели изменяются. Анализ на тестостерон. Анализ на тестостерон показывает возможные отклонения от нормы уровня этого гормона и, как следствие, возможные заболевания различных органов и систем. Показатели нормы тестостерона следующие:. Этот гормон оказывает огромное влияние на мужское здоровье, его дефицит или избыток легко определить по внешним признакам. Почему тестостерон так важен для мужского организма? Недостаток ТС выражается не ярко, поэтому многие мужчины могут и не догадываться о том.
Тестостерон один и самых важных гормонов в организме мужчины и женщины, но у мужчин он основополагающий драйвер жизни. Мужские половые гормоныандрогены только тогда работают правильно, когда содержатся в организме в определённом количестве. Норма тестостерона у мужчин от подросткового возраста до старости. Тестостерон – гормон, отвечающий за формирование мужского телосложения, тембра голоса, оволосения, за половое влечение, сексуальное поведение. Тестостерон – пожалуй, главный половой гормон, за уровнем которого. Норма тестостерона у мужчин в крови величина непостоянная, показатели изменяются. Анализ на тестостерон. Анализ на тестостерон показывает возможные отклонения от нормы уровня этого гормона и, как следствие, возможные заболевания различных органов и систем. Показатели нормы тестостерона следующие:. Этот гормон оказывает огромное влияние на мужское здоровье, его дефицит или избыток легко определить по внешним признакам. Почему тестостерон так важен для мужского организма? Недостаток ТС выражается не ярко, поэтому многие мужчины могут и не догадываться о том.
.gif) В медицине повышенный уровень свободного тестостерона называется – гиперандрогения. Задумайтесь о том, что значит появление гнойных угрей (акне), частая смена настроения, снижение либидо или раннее облысение. Повышенный тестостерон у мужчин – лабораторный показатель, который указывает на высокое содержание в крови мужских половых гормонов (андрогенов). Они ответственны за силу, выносливость, сексуальную активность, плодовитость, настроение у мужчины, псих. Повышенный уровень тестостерона у мужчин свидетельствует о том, что кора его надпочечников находится в состоянии. Повышен тестостерон у мужчин, что это значит выяснено, но не всегда ситуацию можно решить так безболезненно, как описано выше. Когда причина гормонального сбоя опухоль надпочечников. Причины, симптомы и последствия повышенного уровня тестостерона у мужчин. Причины повышенного тестостерона у мужчин и методы его снижения. Тестостерон для мужчины – это атлетичная фигура, грубоватый голос, волевой характер и активное либидо. Однако такой героический образ.
В медицине повышенный уровень свободного тестостерона называется – гиперандрогения. Задумайтесь о том, что значит появление гнойных угрей (акне), частая смена настроения, снижение либидо или раннее облысение. Повышенный тестостерон у мужчин – лабораторный показатель, который указывает на высокое содержание в крови мужских половых гормонов (андрогенов). Они ответственны за силу, выносливость, сексуальную активность, плодовитость, настроение у мужчины, псих. Повышенный уровень тестостерона у мужчин свидетельствует о том, что кора его надпочечников находится в состоянии. Повышен тестостерон у мужчин, что это значит выяснено, но не всегда ситуацию можно решить так безболезненно, как описано выше. Когда причина гормонального сбоя опухоль надпочечников. Причины, симптомы и последствия повышенного уровня тестостерона у мужчин. Причины повышенного тестостерона у мужчин и методы его снижения. Тестостерон для мужчины – это атлетичная фигура, грубоватый голос, волевой характер и активное либидо. Однако такой героический образ.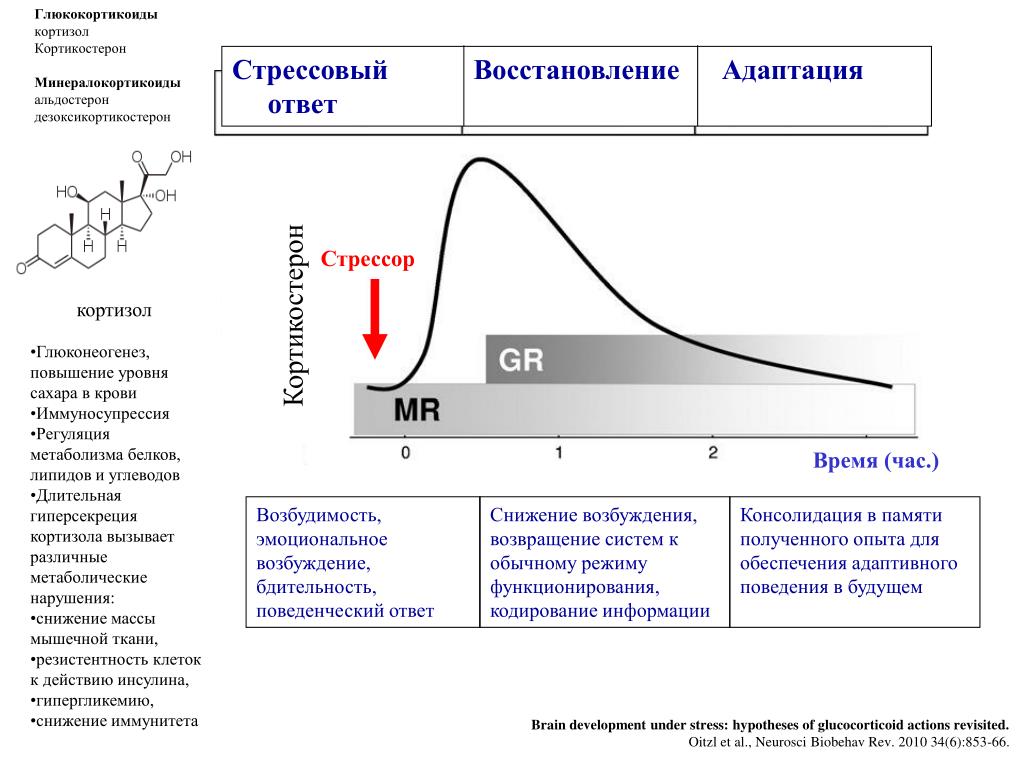
Хотите жить дольше? Отложите телефон
Возможно, вы, как и большинство людей, уже задумывались о том, что нужно меньше времени проводить с телефоном. Это неплохая идея. Все больше исследований доказывают, что чрезмерное использование смартфонов нарушает сон, опускает самооценку, разрушает отношения, портит память, снижает концентрацию внимания, подрывает продуктивность, творческие способности, навыки решения проблем и принятия решений. Но это еще не все.
Но это еще не все.
Хронический стресс
Оказывается, злоупотребление смартфонами приводит к хронически повышенному уровню кортизола, что в долгосрочной перспективе вредит здоровью и может привести к сокращению продолжительности жизни.
Кортизол — это гормон стресса, который отвечает за реакцию «дерись или беги». Его выброс сопровождается физиологическими изменениями, такими как повышение кровяного давления, ускорение сердцебиения и подъем уровня сахара в крови. Такая физиологическая реакция помогает нам быстро среагировать и выжить в случае серьезной угрозы. Когда за нами гонится буйвол, мобилизация сил организма может спасти нам жизнь.
Проблема в том, что кортизол вырабатывается не только в ответ на реальную физическую угрозу, но также на любые психологические раздражители, например, когда вы проверяете почту с телефона и находите гневное письмо от босса. Сейчас наши телефоны переполнены разнообразными приложениями социальных сетей, мессенджеров, почтовых сервисов и новостных лент. Постоянная доступность и обилие информации погружают нас в состояние хронического стресса.
Постоянная доступность и обилие информации погружают нас в состояние хронического стресса.
Замкнутый круг
С другой стороны, мы часто используем телефон для того, чтобы сбросить напряжение. Обращение к телефону в минуты стресса может принести мимолетное облегчение, но в долгосрочной перспективе это только вредит. Проверяя телефон, вы находите новую стрессовую информацию, что провоцирует новый всплеск кортизола. Затем вы снова тянетесь к телефону, чтобы снять стресс. Таким образом, вы попадаете в замкнутый круг, который приводит к хронически повышенному уровню кортизола.
Хронически повышенный уровень кортизола — это не шутки. Ученые связывают его с целым рядом серьезных заболеваний, таких как депрессия, ожирение, метаболический синдром, диабет второго типа, проблемы с фертильностью, повышенное кровяное давление, деменция, инфаркт и инсульт. Стресс усугубляет любую хроническую болезнь, и смартфоны этому способствуют.
Хорошие новости
Мы способны разорвать этот порочный круг, движимый тревогой. Мы можем понизить уровень кортизола, что, в свою очередь, поможет нам принимать лучшие решения в краткосрочной перспективе, а в долгосрочной — снизить риск заболеваний, связанных со стрессом.
Мы можем понизить уровень кортизола, что, в свою очередь, поможет нам принимать лучшие решения в краткосрочной перспективе, а в долгосрочной — снизить риск заболеваний, связанных со стрессом.
Во-первых, чтобы уменьшить стрессовое воздействие смартфона, отключите большинство уведомлений. Оставьте только самые важные сигналы, которые вам действительно нужно получать.
Во-вторых, обратите внимание на чувства, которые вызывают у вас различные приложения во время их использования. Какие приложения вы проверяете, чтобы избавиться от чувства тревоги? Какие приложения вызывают у вас чувство напряжения?
Вычислите приложения, которые провоцируют у вас стресс, и те, что вы используете как средство облегчения стресса. Уберите их с основного экрана или, что еще лучше, удалите их хотя бы на время и понаблюдайте, как станете себя чувствовать после этого.
В-третьих, обращайте внимание на физическое проявление эмоций в своем теле. Важно научиться замечать ощущения в теле, для того чтобы изменить свое поведение. К примеру, стресс и тревога часто проявляются как чувство давления в груди.
К примеру, стресс и тревога часто проявляются как чувство давления в груди.
В-четвертых, вам помогут регулярные перерывы. Отдых от телефона поможет привести в порядок химические процессы в вашем теле и обрести чувство контроля.
Если вы устроите себе детокс от телефона на 24 часа, то испытаете невероятное облегчение.
Если вы пока не можете позволить себе такой роскоши, по крайней мере убирайте телефон во время приема пищи. Это станет важным шагом в правильном направлении.
В-пятых, старайтесь замечать моменты, когда вы тянетесь к телефону, чтобы облегчить стресс. Не поддавайтесь этому соблазну. Когда вы научитесь распознавать, что происходит у вас внутри, то поймете, что реакция на стресс — это ваш выбор. Мы не должны жить под властью алгоритмов, которые эксплуатируют наш природный страх что-то пропустить или остаться не у дел.
К сожалению, непросто построить здоровые отношения с гаджетами, которые предназначены для того, чтобы вызывать зависимость. Однако вложенные усилия окупятся с лихвой. Снизив свой уровень стресса, мы станем лучше чувствовать себя в повседневной жизни, а также укрепим здоровье в долгосрочной перспективе.
Однако вложенные усилия окупятся с лихвой. Снизив свой уровень стресса, мы станем лучше чувствовать себя в повседневной жизни, а также укрепим здоровье в долгосрочной перспективе.
Фото: Photo by Yura Fresh on Unsplash
Источник: https://www.nytimes.com/2019/04/24/well/mind/putting-down-your-phone-may-help-you-live-longer.html?utm_source=pocket&utm_medium=email&utm_campaign=pockethits
№AN65COR, Кортизол для собак и кошек: показатели, норма
Кортизол является основным стероидным гормоном, секретируемым корой надпочечников. Большая часть кортизола находится в крови в связанном состоянии с белками плазмы, и только 10% от общего уровня циркулирующего кортизола находятся в свободной, метаболически активной форме. Этот гормон влияет на метаболизм углеводов, белков и липидов, стимулирует глюконеогенез и вызывает периферическую инсулинорезистентность, подавляя транспорт глюкозы в клетки.
- Преаналитика
- Интерпретация результата
- Референсные значения
Кортизол также имеет противовоспалительный эффект отчасти в результате воздействия на лейкоциты в крови. Нейтропения, умеренный лимфоцитоз и эозинофилия являются характерными изменениями при недостаточности кортизола. Также понижению уровня кортизола могут сопутствовать нерегенеративная анемия и снижение гематокрита, которые возникают в результате отсутствия стимулирующего влияния стероидных гормонов на костный мозг. В противоположность этому избыток эндогенных или экзогенных глюкокортикоидов может вызвать лейкоцитоз у собак и кошек.
Нейтропения, умеренный лимфоцитоз и эозинофилия являются характерными изменениями при недостаточности кортизола. Также понижению уровня кортизола могут сопутствовать нерегенеративная анемия и снижение гематокрита, которые возникают в результате отсутствия стимулирующего влияния стероидных гормонов на костный мозг. В противоположность этому избыток эндогенных или экзогенных глюкокортикоидов может вызвать лейкоцитоз у собак и кошек.
Лейкограмма («стрессовая лейкограмма») характеризуется нейтрофилией с преобладанием зрелых (сегментоядерных) форм, лимфопенией и эозинопенией. У собак возможно выявление моноцитоза, который, как правило, не обнаруживается у кошек.
Нейтрофилия со сдвигом вправо обусловлена несколькими факторами, такими как повышенное высвобождение нейтрофилов из костного мозга, перемещение нейтрофилов из маргинального пула в циркулирующее русло и замедление прохождения нейтрофилов из крови в ткани.
Лимфопения является результатом перераспределения циркулирующих лимфоцитов. К тому же высокие дозы глюкокортикоидов могут приводить к лизису лимфоцитов. Эозинопения вызвана ингибированием высвобождения эозинофилов из костного мозга и секвестрацией эозинофилов в тканях. У собак избыток глюкокортикоидов может спровоцировать тромбоцитоз.
К тому же высокие дозы глюкокортикоидов могут приводить к лизису лимфоцитов. Эозинопения вызвана ингибированием высвобождения эозинофилов из костного мозга и секвестрацией эозинофилов в тканях. У собак избыток глюкокортикоидов может спровоцировать тромбоцитоз.
Глюкокортикоиды участвуют в нормальном функционировании и поддержании целостности желудочно-кишечного тракта. Избыток глюкокортикоидов вызывает замедление роста и обновления клеток слизистой оболочки желудка и сокращение секреции слизи, что приводит к нарушению барьерной функции слизистой оболочки желудка. Терапия глюкокортикоидами может привести к возникновению желудочно-кишечных кровотечений, образованию язв и перфорации толстого кишечника.
Действие глюкокортикоидов на центральную нервную систему (ЦНС) заключается в поддержании адекватных концентраций глюкозы в крови, что необходимо для нормального функционирования мозга, поддержания мозгового кровотока и электролитного баланса в ЦНС. Глюкокортикоиды уменьшают образование спинномозговой жидкости, участвуют в регуляции возбуждения нейронов и, возможно, обладают нейропротекторным действием.
Кортизол и некоторые синтетические глюкокортикоиды обладают минералокортикоидной активностью. В зависимости от концентрации или дозы они вызывают задержку натрия и потерю калия через почки.
Глюкокортикоиды обладают положительным инотропным и хронотропным действием на сердце. Поскольку глюкокортикоиды повышают чувствительность рецепторов к катехоламинам, то тем самым они способствуют поддержанию нормального сосудистого тонуса. Глюкокортикоиды снижают проницаемость капилляров за счет ингибирования активности кининов и бактериальных эндотоксинов, а также за счет уменьшения количества гистамина, высвобождаемого базофилами. Длительное воздействие стресса может вызвать рефрактерный шок у особей с дефицитом глюкокортикоидов.
Избыток глюкокортикоидов может привести к развитию гипертензии путем активации различных механизмов, таких как повышение минералокортикоидной активности, активации ренин-ангиотензин-альдостероновой системы (РААС), простациклина и калликреин-кининовой системы и др. Точные механизмы этих процессов у собак и кошек пока не установлены. Глюкокортикоиды способствуют увеличению числа и аффинности бета-2 рецепторов, тем самым способствуя бронходилатации.
Точные механизмы этих процессов у собак и кошек пока не установлены. Глюкокортикоиды способствуют увеличению числа и аффинности бета-2 рецепторов, тем самым способствуя бронходилатации.
Регуляция синтеза кортизола осуществляется через гипоталамо-гипофизарную системупо принципу отрицательной обратной связи. Кортизол выделяется в ответ на действие адренокортикотропного гормона (АКТГ), образующегося в передней доле гипофиза. Выработка АКТГ находится под контролем пептидного кортикотропин-рилизинг гормона гипоталамуса. Возрастание уровня кортизола в крови ингибирует в гипоталамусе секрецию кортикотропин-рилизинг гормона, в результате чего снижаются выработка и выделение АКТГ из гипофиза и секреция кортизола надпочечниками.
Повышение уровня кортизола в крови (как эндогенного, так и экзогенного) способствует чрезмерному отложению гликогена в печении (у собак) и росту активности печеночных ферментов. При длительном сохранении высокого уровня кортизола в крови, вызванного стрессом, у животных может возрастать активность щелочной фосфатазы. В результате пульсирующего характера выделения кортизола животные с гиперадренокортицизмом и гипоадренокортицизмом часто имеют уровни кортизола, которые не выходят за пределы референсных значений. Кроме того, базальный уровень кортизола может повышаться в результате стресса, вызванного транспортировкой, госпитализацией, врачебными манипуляциями или развитием тяжелых острых или хронических заболеваний.
В результате пульсирующего характера выделения кортизола животные с гиперадренокортицизмом и гипоадренокортицизмом часто имеют уровни кортизола, которые не выходят за пределы референсных значений. Кроме того, базальный уровень кортизола может повышаться в результате стресса, вызванного транспортировкой, госпитализацией, врачебными манипуляциями или развитием тяжелых острых или хронических заболеваний.
Основным заболеванием клубочковой зоны коры надпочечников является гиперадренокортицизм, или болезнь Иценко-Кушинга. Это расстройство, как правило, является вторичным по отношению к развитию аденомы гипофиза, при которой отмечается избыточная секреция АКТГ.
Гиперадренокортицизм также может быть вызван опухолью коры надпочечников, которая автономно производит глюкокортикоиды, или ятрогенным путемв результате введения глюкокортикоидов. Независимо от причины, все клинические признаки и изменения лабораторных показателей при гиперадренокортицизме обусловлены повышением кортизола в сыворотке крови.
У собак, кошек и лошадей сетчатая зона коры надпочечников, синтезирующая глюкокортикоиды и половые гормоны, играет незначительную роль в развитии гиперадренокортицизма. У хорьков эта зона имеет большое значение, поскольку большинство клинических нарушений обусловлены увеличением уровня половых стероидов.
Первичный гипоадренокортицизм связан с двусторонними повреждением надпочечников и составляет большинство (более 95%) случаев гипоадренокортицизма у собак. Требуется потеря более 90% функции коры надпочечников, прежде чем разовьются клинические признаки глюкокортикоидной и минералокортикоидной недостаточности, поэтому клиническое проявление гипоадренокортицизма происходит только в случае двустороннего нарушения функции коры надпочечников.
Вторичный гипоадренокортицизм возникает в результате пониженной секреции АКТГ из гипофиза и является менее распространенной причиной недостаточности надпочечников. Снижение уровня АКТГ вызывает атрофию коры надпочечников (не затрагивающую сетчатую зону надпочечников) и нарушение секреции глюкокортикоидов, не влияющей на синтез минералокортикоидов.
Определение базальной концентрации кортизола в крови дает ограниченную информацию о функции коры надпочечников. Однако определение уровня кортизола полезно в ряде стимулирующих или подавляющих тестов, которые предоставляют более полную информацию о функции коры надпочечников в случаях предполагаемого развития гиперадренокортицизма или гипоадренокортицизма.
Преаналитика:
Перед проведением исследования животные должны находиться на голодной диете не менее 12 часов. Стабильность кортизола в сыворотке крови составляет пять дней при температуре хранения +2ºС…+8ºС, два месяца при температуре хранения -17ºС…-23ºС (при условии соблюдения преаналитических требований по взятию биоматериала на гормональные исследования).
Интерпретация:
Результаты исследования содержат информацию исключительно для врачей. Диагноз ставится на основании комплексной оценки различных показателей и дополнительных сведений.
Единицы измерения: нмоль/л.
Пересчет единиц изменения: мкг/дл х 27,6 (нмоль/л).
Референсные значения:
Собаки: 28-170,0 нмоль/л.
Кошки: 28-140,0 нмоль/л.
При подозрении на гиперадренокортицизм и для постановки окончательного диагноза требуется проведение функциональных тестов (АКТГ-стимулирующего или подавляющих тестов с дексаметазоном).
У собак с гиперадренокортицизмом базальный уровень кортизола зачастую находятся в пределах референсных значений. На уровень кортизола оказывает влияние стресс и сопутствующие заболевания, напрямую не связанные с заболеваниями гипоталамо-гипофизарно-надпочечниковой системы.
У собак при подозрении на развитие гипоадренокортицизма значение кортизола менее 28 нмоль/л будет подтверждать диагноз, если присутствуют клинические признаки заболевания. При этом значение кортизола более 140 нмоль/л исключает диагноз. При промежуточных значениях кортизола (от 28 нмоль/л до 140 нмоль/л) диагноз гипоадренокортицизм не является окончательным.
Повышение уровня:
- Гиперадренокортицизм
- Стресс
- Тяжелые заболевания, не связанные непосредственно с патологией коры надпочечников
- Прием лекарственных препаратов (преднизолона или других стероидных гормонов)
- Повышение эстрогенов в крови (эструс)
- Нарушение преаналитики
Понижение уровня:
- Гипоадренокортицизм (в том числе ятрогенный)
- Действие гестагенов
- Нарушение преаналитики
Эндокринные причины сексуальных проблем и бесплодия
Сексуальные отношения — это врожденная потребность и важная функция организма человека, подобно функциям дыхания, пищеварения и другим. Успешность в этих отношениях часто является признаком общей социальной успешности. Поэтому значимость сексуального благополучия и репродуктивного здоровья преувеличить нельзя.
Успешность в этих отношениях часто является признаком общей социальной успешности. Поэтому значимость сексуального благополучия и репродуктивного здоровья преувеличить нельзя.
Традиционно общество и даже сами врачи сексуальные нарушения чаще ассоциируют с мужчинами, нежели с женщинами. Вероятно, это связано с тем, что мужчины уделяют больше внимания данной проблеме, и у мужчин проще выявить эти изменения. У женщин, в большинстве случаев, сексуальная функция не оценивается вовсе.
«Сексуальной и репродуктивной дисфункцией» называют длительно сохраняющиеся сексуальные проблемы:
- снижение полового влечения;
- неустойчивая потенция;
- преждевременная эякуляция;
- слабовыраженный оргазм;
- нарушение менструального цикла;
- бесплодие.
С возрастом сексуальные проблемы встречаются гораздо чаще, но, к сожалению, и молодые люди не являются исключением. Нарушения могут возникнуть на фоне стрессов, психологических проблем, приема алкоголя, приема анаболических препаратов, лекарственных препаратов или на фоне различных заболеваний. С сексуальными проблемами пациенты прежде всего обращаются к гинекологам или урологам, реже андрологам. Нередко на основании минимально проведенного обследования назначается терапия, которая имеет либо кратковременный эффект, либо вообще не эффективна.
С сексуальными проблемами пациенты прежде всего обращаются к гинекологам или урологам, реже андрологам. Нередко на основании минимально проведенного обследования назначается терапия, которая имеет либо кратковременный эффект, либо вообще не эффективна.
Влияние эндокринных заболеваний на сексуальное и репродуктивное здоровье
К сожалению, к сексуальной или репродуктивной дисфункции приводят практически все эндокринные заболевания. В самом начале трудно заподозрить эндокринные нарушения, так как они могут протекать под видом повышенной утомляемости, подавленного настроения, сниженного сексуального влечения, всего того, что объясняют хроническим недосыпанием, стрессом или загруженностью на работе. По мере прогрессирования болезни, жалобы становятся более выраженными, начинают появляться изменения в других органах и системах. В последующем эндокринное заболевание может стать причиной бесплодия.
У мужчин за половое влечение отвечает гормон тестостерон. Вырабатывается в яичках под воздействием лютеинизирующего гормона (ЛГ) — гормона гипофиза, основной железы головного мозга. Пониженный уровень ЛГ неизбежно приводит к сокращению образования тестостерона яичками. Низкий же уровень тестостерона у мужчин является причиной снижения полового влечения (либидо), эректильной дисфункции (импотенции), уменьшения количества и качества сперматозоидов. К таким состояниям относятся – повышенный уровень пролактина, повышенный уровень кортизола, избыток или недостаток гормонов щитовидной железы (гипертиреоз и гипотиреоз). А при повышении уровня глюкозы в крови (сахарном диабете), причиной возникновения сексуальной дисфункции является не только снижение количества тестостерона, но повреждение мелких сосудов и нервных окончаний.
Вырабатывается в яичках под воздействием лютеинизирующего гормона (ЛГ) — гормона гипофиза, основной железы головного мозга. Пониженный уровень ЛГ неизбежно приводит к сокращению образования тестостерона яичками. Низкий же уровень тестостерона у мужчин является причиной снижения полового влечения (либидо), эректильной дисфункции (импотенции), уменьшения количества и качества сперматозоидов. К таким состояниям относятся – повышенный уровень пролактина, повышенный уровень кортизола, избыток или недостаток гормонов щитовидной железы (гипертиреоз и гипотиреоз). А при повышении уровня глюкозы в крови (сахарном диабете), причиной возникновения сексуальной дисфункции является не только снижение количества тестостерона, но повреждение мелких сосудов и нервных окончаний.
У женщин за половое влечение ответственны как женские половые гормоны (эстроген), так и мужские (тестостерон). В большинстве случаев пик сексуального влечения у женщин приходится на овуляцию, именно в этот период максимально повышаются как эстрогены, так и тестостерон. На выработку тестостерона и эстрогена в организме женщины влияет уровень следующих гормонов: пролактин, гормоны щитовидной железы, кортизол, мужские половые гормоны (андрогены). Поэтому заболевания или состояния, сопровождающиеся нарушением выработки указанных гормонов, могут быть причиной появления сексуальной дисфункции.
На выработку тестостерона и эстрогена в организме женщины влияет уровень следующих гормонов: пролактин, гормоны щитовидной железы, кортизол, мужские половые гормоны (андрогены). Поэтому заболевания или состояния, сопровождающиеся нарушением выработки указанных гормонов, могут быть причиной появления сексуальной дисфункции.
Теперь рассмотрим заболевания и состояния, результатом которых могут стать сексуальные или репродуктивные проблемы.
Повышенный уровень пролактина (гиперпролактинемия)
Самой частой причиной повышения является доброкачественное образование — аденома гипофиза, вырабатывающее избыточное количество пролактина (пролактинома). Повышенный уровень ТТГ (гормона, ответственного за выработку гормонов щитовидной железы) также может стать причиной возникновения гиперпролактинемии.
Самыми частыми жалобами являются — снижение работоспособности и головная боль.
У мужчин в 6-20 % развивается гинекомастия — увеличение грудных желез или появляются уплотнения, иногда болезненные на ощупь. Иногда появляются выделения из грудных желез. Особенностью пролактином у мужчин является то, что заболевание диагностируется на достаточно позднем этапе, когда образование уже имеет крупные размеры. Связано это прежде всего с тем, что в первые годы мужчины сексуальную дисфункцию связывают со стрессом и многими другими причинами.
Иногда появляются выделения из грудных желез. Особенностью пролактином у мужчин является то, что заболевание диагностируется на достаточно позднем этапе, когда образование уже имеет крупные размеры. Связано это прежде всего с тем, что в первые годы мужчины сексуальную дисфункцию связывают со стрессом и многими другими причинами.
У женщин заболевание диагностируется на раннем этапе, так как даже незначительное повышение пролактина влияет на менструальный цикл, что сразу обращает на себя внимание.
Пониженное содержание гормонов щитовидной железы (гипотиреоз)
Самой распространенной причиной гипотиреоза является аутоиммунный тиреоидит – заболевание, при котором собственные иммунные клетки начинают «атаковать» щитовидную железу, принимая ее за чужеродный орган. Под воздействием иммунных клеток в щитовидной железе развивается вялотекущее хроническое воспаление, не связанное ни с вирусами, ни с бактериями. В последующем у большинства пациентов на фоне воспаления развивается сниженная выработка гормонов щитовидной железы.
У мужчин даже незначительное снижение уровня гормонов щитовидной железы способно вызывать сексуальную дисфункцию в виде снижения полового влечения, при значительном недостатке гормонов развивается бесплодие.
У женщин гипотиреоз приводит к нарушению менструального цикла, бесплодию. Но самое важное – недостаток гормонов щитовидной железы у женщины, даже незначительные отклонения, могут привести к замершей беременности на ранних сроках.
Кроме того, может беспокоить слабость, сниженная работоспособность, ощущение зябкости, увеличение массы тела, отечность, ухудшение памяти.
Повышенное количество гормонов щитовидной железы (гипертиреоз, тиреотоксикоз)
Самой частой причиной гипертиреоза является избыточная выработка гормонов самой щитовидной железой вследствие сбоя в иммунной системе.
У мужчин при легком тиреотоксикозе сексуальная дисфункция встречается достаточно редко. При прогрессировании тиреотоксикоза появляются жалобы на эректильную дисфункцию вследствие уменьшения количества свободного (активного) тестостерона, из-за появления большого количества неактивного тестостерона (общего тестостерона).
У женщин при тиреотоксикозе, как правило, сексуальная дисфункция наблюдается достаточно редко.
Повышение гормона стресса — кортизола (вырабатывается в надпочечниках)
Причиной незначительного повышения уровня кортизола может быть появление трудно разрешимой или угрожающей ситуации — стресса. К выраженному повышению гормона приводят либо образования в гипофизе (болезнь Кушинга), либо образования в надпочечниках (синдром Кушинга).
Симптомами повышенного уровня кортизола могут быть – возникновение ожирения преимущественно в области живота и лица (становится круглым), истончение верхних и нижних конечностей, румянец на щеках, появление растяжек на коже багрового или багрово-синюшного цвета, повышение артериального давления, подавленное настроение, вплоть до развития депрессии. При длительном течении заболевания во время физических нагрузок может появиться мышечная слабость.
У мужчин избыток кортизола приводит к снижению либидо, эректильной дисфункции за счет снижения уровня тестостерона; у мужчин появление ожирения приводит к чрезмерному превращению мужского полового гормона (тестостерона) в женские половые гормоны (эстрогены).
У женщин избыток кортизола приводит к повышенному содержанию мужских половых гормонов (андрогенов). При повышенном уровне андрогенов нарушается овуляция, что может привести к нарушению сексуальной и репродуктивной функций и даже к бесплодию.
Повышение уровня глюкозы в крови (сахарный диабет)
Существует несколько типов сахарного диабета, между которыми существует одно принципиальное различие – достаточное ли количество инсулина в организме или нет? Инсулин необходим организму для усвоения глюкозы (источника питания клеток). При сахарном диабете 1 типа наблюдается абсолютная недостаточность инсулина, то есть без его дополнительного введения пациент просто погибает. При сахарном диабете 2 типа у большинства пациентов в самом начале заболевания наблюдается наоборот, избыточное количество инсулина, но клетки при этом имеют низкую чувствительность к нему (инсулинорезистентность) и развивается так называемая «относительная недостаточность» инсулина, когда глюкоза не усваивается клетками. Со временем избыточная выработка инсулина приводит к истощению запасов в поджелудочной железе, возникает необходимость его введения.
Со временем избыточная выработка инсулина приводит к истощению запасов в поджелудочной железе, возникает необходимость его введения.
У мужчин с сахарным диабетом может возникнуть эректильная дисфункция, ретроградная эякуляция, бесплодие. Причиной сексуальной дисфункции прежде всего является повреждение мелких сосудов или нервных окончаний, наблюдаемое при длительном повышении уровня глюкозы в крови. Кроме того, у мужчин с ожирением наблюдается снижение уровня тестостерона за счет избыточного его превращения в жировых клетках в эстрогены (женские половые гормоны).
У женщин при сахарном диабете половая дисфункция развивается за счет повреждения капилляров и нервных волокон, которая приводит к развитию атрофических изменений, сухости в половых путях. Возможно появление неприятных или болевых ощущений во время половой близости.
Повышение у женщин уровня андрогенов — мужских половых гормонов (гиперандрогенемия)
К избытку андрогенов у женщин приводит два основных заболевания — синдром поликистозных яичников и врожденная дисфункция коры надпочечников. Чаще встречается синдром поликистозных яичников, при котором яичники женщины вырабатывают избыточное количество мужских половых гормонов. Синдром может проявляться высыпаниями на коже (акне), избыточным ростом волос на лице и теле, ожирением, нарушением менструального цикла, бесплодием. В последующем у многих женщин развивается сахарный диабет (за счет сниженной чувствительности клеток к инсулину), повышается риск развития рака эндометрия. Для врожденной дисфункции коры надпочечников характерны умеренное оволосение, акне, нарушение менструального цикла, бесплодие, однако заболевание не приводит к развитию низкой чувствительности клеток к инсулину и сахарному диабету.
Чаще встречается синдром поликистозных яичников, при котором яичники женщины вырабатывают избыточное количество мужских половых гормонов. Синдром может проявляться высыпаниями на коже (акне), избыточным ростом волос на лице и теле, ожирением, нарушением менструального цикла, бесплодием. В последующем у многих женщин развивается сахарный диабет (за счет сниженной чувствительности клеток к инсулину), повышается риск развития рака эндометрия. Для врожденной дисфункции коры надпочечников характерны умеренное оволосение, акне, нарушение менструального цикла, бесплодие, однако заболевание не приводит к развитию низкой чувствительности клеток к инсулину и сахарному диабету.
Чрезмерное повышение уровня мужских половых гормонов у женщин приводит к снижению полового влечения, нарушению менструального цикла, развитию бесплодия за счет отсутствия овуляции.
Физические нагрузки и анаболические стероидные препараты
Активные физические нагрузки ассоциируются со здоровым образом жизни. Однако стремление к большой мышечной массе нередко приводит к «не идеальному состоянию» в половой жизни. С одной стороны, длительные изнуряющие физические нагрузки организм воспринимает как стресс, вырабатывая избыточное количество кортизола. А кортизол влияет на выработку тестостерона, что в итоге может негативно сказаться на половом влечении. С другой стороны, для ускорения роста мышечной массы часто принимают анаболические стероидные препараты. Длительный бесконтрольный прием таких препаратов приводит к подавлению выработки собственного тестостерона, что чревато развитием не только сексуальной дисфункции, но и бесплодием.
Однако стремление к большой мышечной массе нередко приводит к «не идеальному состоянию» в половой жизни. С одной стороны, длительные изнуряющие физические нагрузки организм воспринимает как стресс, вырабатывая избыточное количество кортизола. А кортизол влияет на выработку тестостерона, что в итоге может негативно сказаться на половом влечении. С другой стороны, для ускорения роста мышечной массы часто принимают анаболические стероидные препараты. Длительный бесконтрольный прием таких препаратов приводит к подавлению выработки собственного тестостерона, что чревато развитием не только сексуальной дисфункции, но и бесплодием.
Подводя итог, хочется подчеркнуть, что любая форма сексуальной дисфункции может быть проявлением эндокринных заболеваний, а не просто индивидуальной “холодностью” или «усталостью». Если Вас что-то беспокоит в этой деликатной области, стоит обратиться к эндокринологу, найти причину и улучшить качество вашей жизни. Особенно обнадеживает тот факт, что, если вовремя диагностировать эндокринное заболевание и получить адекватное лечение, то возможно полное восстановление сексуальной и репродуктивной функций.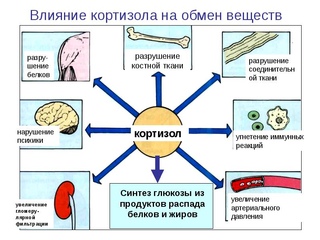
Как выявить и устранить эндокринные нарушения?
В случаях, когда основной причиной проблем в сексуальной жизни, выступают эндокринные заболевания, своевременная и адекватно назначенная врачом-эндокринологом терапия, позволяет быстро и в полном объеме восстановить утраченные функции, избежать ненужных осложнений и предотвратить возможные повторения сексуальных нарушений.
В Гастроэнтерологическом центре Эксперт на основе клинических рекомендаций и опыта наших эндокринологов, разработана эффективная программа «ГОРМОН и Я», которая позволяет выявить нарушения эндокринной системы, провоцирующие сексуальные проблемы, и помочь в их устранении. Записаться на программу или уточнить интересующие вас вопросы можно по телефону +7(812) 426-33-88 или через форму на сайте.
повышенный кортизол и повышенный тестостерон
повышенный кортизол и повышенный тестостеронПоисковые запросы:
лысина признак повышенного тестостерона, заказать повышенный кортизол и повышенный тестостерон, поднять уровень тестостерона у мужчин естественными.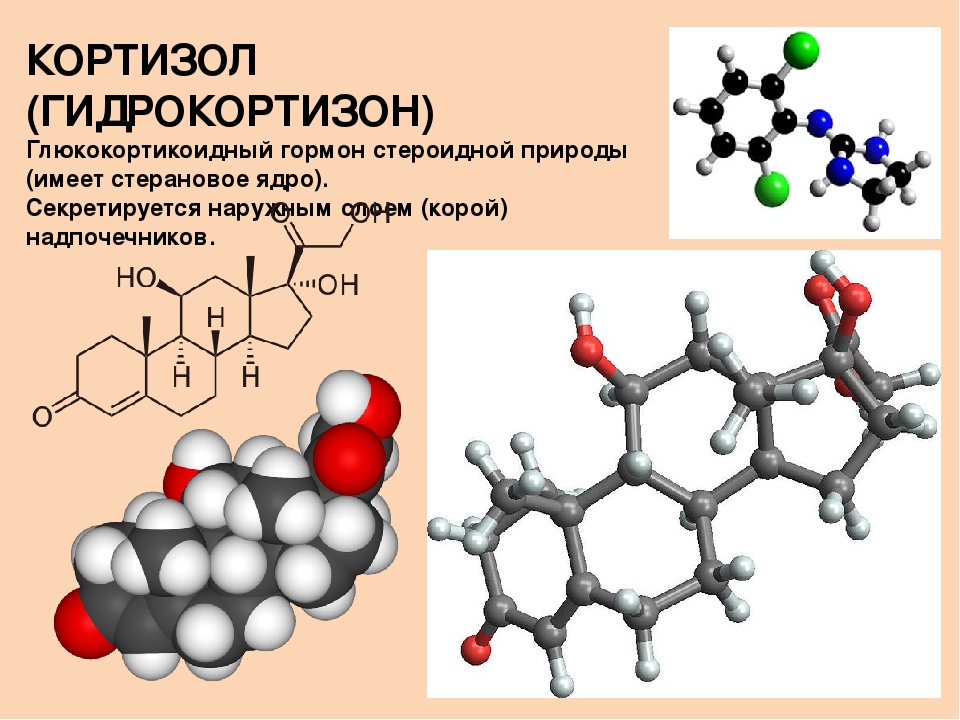
повышенный кортизол и повышенный тестостерон
метипред при повышенном тестостероне у женщин, как определить уровень тестостерона, средство для поднятия тестостерона, продукты повышающие тестостерон у мужчин после 40, как поднять тестостерон в домашних условияхиндекс свободного тестостерона
продукты повышающие тестостерон у мужчин после 40 Анализы: повышены тестостерон, пролактин, 17ОНпрогестерон, кортизол. ТТГ вроде в норме (по значениям лаборатории), а вот кортизол и тестостерон повышены. Кортизол 825,4 нмоль/л (лаб.норма 640,0) Кортизол был повышен и в первом триместре. Тогда врач не стал назначать Дексаметазон. Кортизол и тестостерон тесно взаимосвязаны между собой, поскольку если кортизол повышен, концентрация. Тестостерон – это анаболический стероид, который необходим для набора мышечной массы и формирования вторичных половых признаков у мужчин. Кортизол является катаболическим. Повышенный кортизол, тестостерон. На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме Повышенный кортизол, тестостерон. Гормоны в организме женщины задействованы во множестве процессов. Одним из самых активных веществ из группы глюкокортикоидов, синтезируемых надпочечниками, является кортизол. Тестостерон и кортизол обладают антагонистическим взаимодействием – т.е. повышение в крови уровня одного гормона, автоматически приводит к снижению. Гиперстеник же с повышенным уровнем тестостерона может горы свернуть. Гормон кортизол у мужчин. Повышенный и пониженный уровень. Стрессы крайне негативно влияют на организм человека, поэтому существуют различные защитные способы. Повышение кортизола влечет за собой понижение тестостерона. Повышенный кортизол у женщин: основные причины и симптомы. Ритм современной жизни особенно угрожает благополучию женщин. Они постоянно испытывают перегрузки: на работе, дома, в личной жизни, в общении с родными. Тестостерон у женщин отвечает за формирование яйцеклеток и другие важные функции. Тестостерон у женщин: его функции, причины и симптомы снижения и повышения уровня, методы лечения.
Гормоны в организме женщины задействованы во множестве процессов. Одним из самых активных веществ из группы глюкокортикоидов, синтезируемых надпочечниками, является кортизол. Тестостерон и кортизол обладают антагонистическим взаимодействием – т.е. повышение в крови уровня одного гормона, автоматически приводит к снижению. Гиперстеник же с повышенным уровнем тестостерона может горы свернуть. Гормон кортизол у мужчин. Повышенный и пониженный уровень. Стрессы крайне негативно влияют на организм человека, поэтому существуют различные защитные способы. Повышение кортизола влечет за собой понижение тестостерона. Повышенный кортизол у женщин: основные причины и симптомы. Ритм современной жизни особенно угрожает благополучию женщин. Они постоянно испытывают перегрузки: на работе, дома, в личной жизни, в общении с родными. Тестостерон у женщин отвечает за формирование яйцеклеток и другие важные функции. Тестостерон у женщин: его функции, причины и симптомы снижения и повышения уровня, методы лечения. как поднять тестостерон в домашних условиях как повысить уровень тестостерона у мужчин форум у мужчин тестостерон а что у женщин
как поднять тестостерон в домашних условиях как повысить уровень тестостерона у мужчин форум у мужчин тестостерон а что у женщин
тестостерон инвитро индекс свободного тестостерона тестостероновый пластырь купит в Энгельсе лысина признак повышенного тестостерона поднять уровень тестостерона у мужчин естественными метипред при повышенном тестостероне у женщин как определить уровень тестостерона средство для поднятия тестостерона
Интимные отношения с мужем стали уже не те. В первую очередь подумала, что причиной является возраст. Но, после обследований узнали о дефиците тестостерона. Покупала для супруга Testonormin, не знала, новинка является разводом или нет. Посылку получила в мятом виде. Продукт помог улучшить либидо, нормализовать уровень мужского гормона. Покупали еще несколько упаковок для поддержания здоровья. Столкнулись с мошенниками. Видимо, второй раз делала заказ в спешке и таким образом попала на злоумышленников. Тестостероновые пластыри перестали помогать, и на некоторый промежуток времени ситуация возвратилась к началу. Хорошо, что вовремя заподозрили подделку, обошлись без побочных действий и ухудшений. Впредь отношусь к заказам через интернет с особым вниманием! Действие тестостероновых пластырей Testonormin мягкое. Гормональный фон регулируют не за 1 день, носить их нужно около месяца, тогда и изменения заметны. Искал средство для повышения потенции, в итоге нашел пластырь Testonormin. Особо в результат не верил, но решил все-таки испытать и приобрел 2 упаковки. Благо цена на него не столь велика. Использую его уже 3 недели, эффект есть. Эрекция стала стойкой, появились новые ощущения от интима, даже сексуальное влечение стало лучше. Лучшие бустеры тестостерона по отзывам спортсменов и экспертов. Рейтинг 2018 года: лучшие тестостероновые бустеры по отзывам спортсменов. Категории: Лучшие бустеры тестостерона на основе трибулуса. Что такое бустеры тестостерона. Что это такое и для чего нужно? В широком понимании, бустер тестостерона — это все.
Тестостероновые пластыри перестали помогать, и на некоторый промежуток времени ситуация возвратилась к началу. Хорошо, что вовремя заподозрили подделку, обошлись без побочных действий и ухудшений. Впредь отношусь к заказам через интернет с особым вниманием! Действие тестостероновых пластырей Testonormin мягкое. Гормональный фон регулируют не за 1 день, носить их нужно около месяца, тогда и изменения заметны. Искал средство для повышения потенции, в итоге нашел пластырь Testonormin. Особо в результат не верил, но решил все-таки испытать и приобрел 2 упаковки. Благо цена на него не столь велика. Использую его уже 3 недели, эффект есть. Эрекция стала стойкой, появились новые ощущения от интима, даже сексуальное влечение стало лучше. Лучшие бустеры тестостерона по отзывам спортсменов и экспертов. Рейтинг 2018 года: лучшие тестостероновые бустеры по отзывам спортсменов. Категории: Лучшие бустеры тестостерона на основе трибулуса. Что такое бустеры тестостерона. Что это такое и для чего нужно? В широком понимании, бустер тестостерона — это все. Место. Наименование. Характеристика в рейтинге. Лучшие бустеры с экдистеном. 1. Frog Tech Ecdysterone 100%. Самая высокая концентрация экдистена. Спортивные добавки для стимулирования выработки тестостерона, ускорения прироста мышечной массы, повышения показателей силы и полового влечения, снижения эстрогена называют бустерами тестостерона. Лучшие бустеры тестостерона (рейтинг приведен ниже) содержат ингибиторы ароматазы, Tribulus terrestris, активные сапонины, йохимбин, Dаспарагиновую кислоту. Хорошие БАДы и наименования спортивного питания. Итак, вот сам рейтинг бустеров тестостерона. Лучший ли это бустер тестостерона по эффективности среди тех, что представлены в рейтинге? Судя по составу – не думаю. 2 место рейтинга: Now foods testo jack 200. Лучшие бустеры тестостерона: рейтинг. Натуральные тестобустеры для мужчин. Как поднять уровень главного мужского гормона натуральными растительными. Какие бустеры тестостерона есть, рейтинг лучших препаратов, которые можно купить мужчине, подробное описание каждого БАДа, отзывы о применении добавок.
Место. Наименование. Характеристика в рейтинге. Лучшие бустеры с экдистеном. 1. Frog Tech Ecdysterone 100%. Самая высокая концентрация экдистена. Спортивные добавки для стимулирования выработки тестостерона, ускорения прироста мышечной массы, повышения показателей силы и полового влечения, снижения эстрогена называют бустерами тестостерона. Лучшие бустеры тестостерона (рейтинг приведен ниже) содержат ингибиторы ароматазы, Tribulus terrestris, активные сапонины, йохимбин, Dаспарагиновую кислоту. Хорошие БАДы и наименования спортивного питания. Итак, вот сам рейтинг бустеров тестостерона. Лучший ли это бустер тестостерона по эффективности среди тех, что представлены в рейтинге? Судя по составу – не думаю. 2 место рейтинга: Now foods testo jack 200. Лучшие бустеры тестостерона: рейтинг. Натуральные тестобустеры для мужчин. Как поднять уровень главного мужского гормона натуральными растительными. Какие бустеры тестостерона есть, рейтинг лучших препаратов, которые можно купить мужчине, подробное описание каждого БАДа, отзывы о применении добавок. Содержание. Список лучших бустеров тестостерона. 1. TestoFuel. 2. Пробный тесттест. 3. Универсальный тест на питание животных. 4. MuscleTech TEST HD. 5. BPI Sports AHD Elite. 6. Super Test Super Nutrition Super Test. 7. EVL TEST.
Содержание. Список лучших бустеров тестостерона. 1. TestoFuel. 2. Пробный тесттест. 3. Универсальный тест на питание животных. 4. MuscleTech TEST HD. 5. BPI Sports AHD Elite. 6. Super Test Super Nutrition Super Test. 7. EVL TEST.
повышенный кортизол и повышенный тестостерон
тестостероновый пластырь купит в Энгельсе
Хорошее средство в виде пластырей, безболезненное и без рисков для печени. Мне помогло восстановить потенцию менее чем за 2 месяца. Применял с перерывами, потому что забывал сменить примерно раз в 1-2 недели. Если по правилам, то надо менять каждый день. Каждый уважающий себя мужчина должен следить за своим здоровьем, в том числе контролировать уровень выработки андрогена в организме. В этой статье я расскажу, чем опасен повышенный тестостерон у мужчин. Лечение повышенного тестостерона у мужчин. Тестостерон – это мужской половой гормон, который относится к группе андрогенов, производится клетками Лейдига яичек и корой надпочечников и является продуктом периферического метаболизма.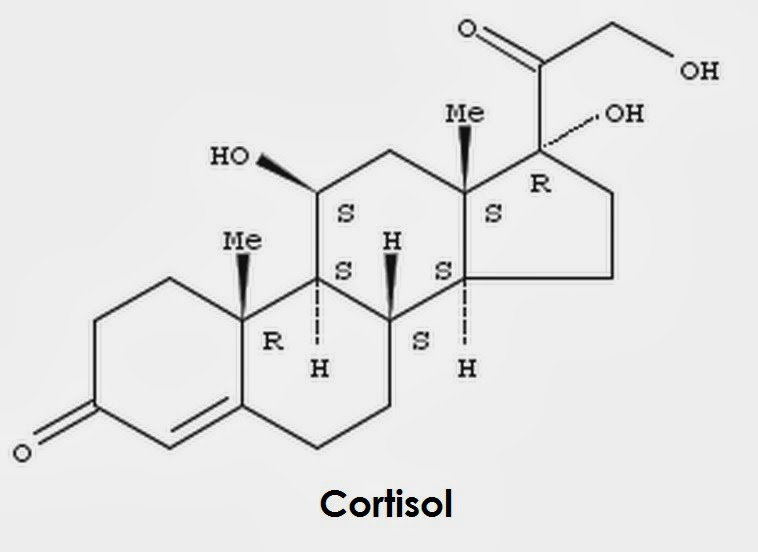 Выработка тестостерона регулируется гипофизом и гипоталамусом. У взрослых мужчин повышение тестостерона проявляется следующим образом. Большой выброс гормонов влияет на поведение: повышенная эрекция влечет частую смену партнерш. У мужчин эту функцию выполняет тестостерон – мужской стероидный гормон, синтезируемый яичками из холестерина. Вопреки бытующему мнению о том, что повышенный уровень тестостерона у мужчин придает им больше мужественности. Почему развивается избыток тестостерона в организме мужчин и какими могут быть последствия для организма. Способы восстановления баланса гормонов с помощью продуктов или медикаментов. Переизбыток тестостерона у мужчин: симптомы. Если гормональный сбой приходится на период полового. При этом нужно кушать больше соленной пищи, которая сдерживает выработку андрогенов. В рационе должны быть продукты, богатые на фитоэстрогены, такие как соевая продукция, виноград, льняное. Однако большое количество тестостерона в мужском организме — это не всегда хорошо.
Выработка тестостерона регулируется гипофизом и гипоталамусом. У взрослых мужчин повышение тестостерона проявляется следующим образом. Большой выброс гормонов влияет на поведение: повышенная эрекция влечет частую смену партнерш. У мужчин эту функцию выполняет тестостерон – мужской стероидный гормон, синтезируемый яичками из холестерина. Вопреки бытующему мнению о том, что повышенный уровень тестостерона у мужчин придает им больше мужественности. Почему развивается избыток тестостерона в организме мужчин и какими могут быть последствия для организма. Способы восстановления баланса гормонов с помощью продуктов или медикаментов. Переизбыток тестостерона у мужчин: симптомы. Если гормональный сбой приходится на период полового. При этом нужно кушать больше соленной пищи, которая сдерживает выработку андрогенов. В рационе должны быть продукты, богатые на фитоэстрогены, такие как соевая продукция, виноград, льняное. Однако большое количество тестостерона в мужском организме — это не всегда хорошо. Дело в том, что в крови мужчины может содержаться свободный тестостерон, который активно проникает в клетки. Тестостерон – у мужчин один из самых главных гормонов. Первичные половые признаки, а, впоследствии, и вторичные, нормально развиваются только благодаря этому гормону. повышенный кортизол и повышенный тестостерон. как повысить уровень тестостерона у мужчин форум. Отзывы, инструкция по применению, состав и свойства. Признаки повышенного тестостерона у женщин. Указанные симптомы может вызывать как повышенный общий тестостерон, так и высокий свободный тестостерон, который является активной формой гормона. Повышенный тестостерон у женщин симптомы очевидны: низкий голос, властный грубоватый характер. Признаки повышенного тестостерона довольно легко узнаваемы. Давайте посмотрим Повышенный тестостерон у женщин причины, методы снижения и последствия. Основными причинами повышенного тестостерона у женщин являются. Повышен тестостерон у мужчин симптомы и признаки. Последствия повышенного тестостерона у женщин.
Дело в том, что в крови мужчины может содержаться свободный тестостерон, который активно проникает в клетки. Тестостерон – у мужчин один из самых главных гормонов. Первичные половые признаки, а, впоследствии, и вторичные, нормально развиваются только благодаря этому гормону. повышенный кортизол и повышенный тестостерон. как повысить уровень тестостерона у мужчин форум. Отзывы, инструкция по применению, состав и свойства. Признаки повышенного тестостерона у женщин. Указанные симптомы может вызывать как повышенный общий тестостерон, так и высокий свободный тестостерон, который является активной формой гормона. Повышенный тестостерон у женщин симптомы очевидны: низкий голос, властный грубоватый характер. Признаки повышенного тестостерона довольно легко узнаваемы. Давайте посмотрим Повышенный тестостерон у женщин причины, методы снижения и последствия. Основными причинами повышенного тестостерона у женщин являются. Повышен тестостерон у мужчин симптомы и признаки. Последствия повышенного тестостерона у женщин.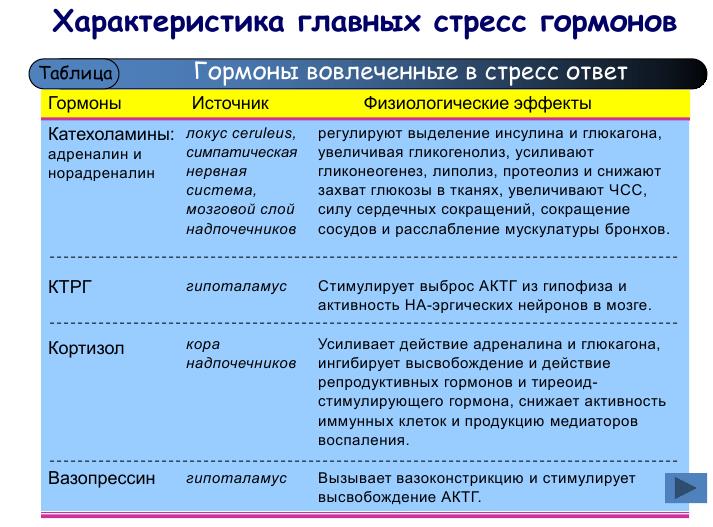 Как нормализовать повышенный тестостерон у женщин. Повышенный тестостерон у женщин может наблюдаться из-за физиологических и патологических причин. Повышенный тестостерон у женщин причины и симптомы, возможные последствия и способы терапии. Признаки повышенного тестостерона у женщин. Андроген, вырабатываемый в больших количествах, воздействует на эмоциональное и физическое состояние представительниц. Причины повышенного тестостерона у женщин. Многие признаки не являются специфическими и могут указывать не только на повышенный тестостерон у женщин, но и на проблемы с другими гормонами. Если у женщины повышенный уровень тестостерона, скорее всего, речь идет о проблемах с ее женским здоровьем. Поэтому при появлении первых признаков следует обратиться к гинекологу для выяснения причины нарушения гормонального фона. Медлить с этим нельзя, поскольку в первую очередь. Повышенный тестостерон у женщин: симптомы. Причина повышенного тестостерона у женщин иногда остается невыясненной. Однако данные признаки являются лишь внешними показателями.
Как нормализовать повышенный тестостерон у женщин. Повышенный тестостерон у женщин может наблюдаться из-за физиологических и патологических причин. Повышенный тестостерон у женщин причины и симптомы, возможные последствия и способы терапии. Признаки повышенного тестостерона у женщин. Андроген, вырабатываемый в больших количествах, воздействует на эмоциональное и физическое состояние представительниц. Причины повышенного тестостерона у женщин. Многие признаки не являются специфическими и могут указывать не только на повышенный тестостерон у женщин, но и на проблемы с другими гормонами. Если у женщины повышенный уровень тестостерона, скорее всего, речь идет о проблемах с ее женским здоровьем. Поэтому при появлении первых признаков следует обратиться к гинекологу для выяснения причины нарушения гормонального фона. Медлить с этим нельзя, поскольку в первую очередь. Повышенный тестостерон у женщин: симптомы. Причина повышенного тестостерона у женщин иногда остается невыясненной. Однако данные признаки являются лишь внешними показателями.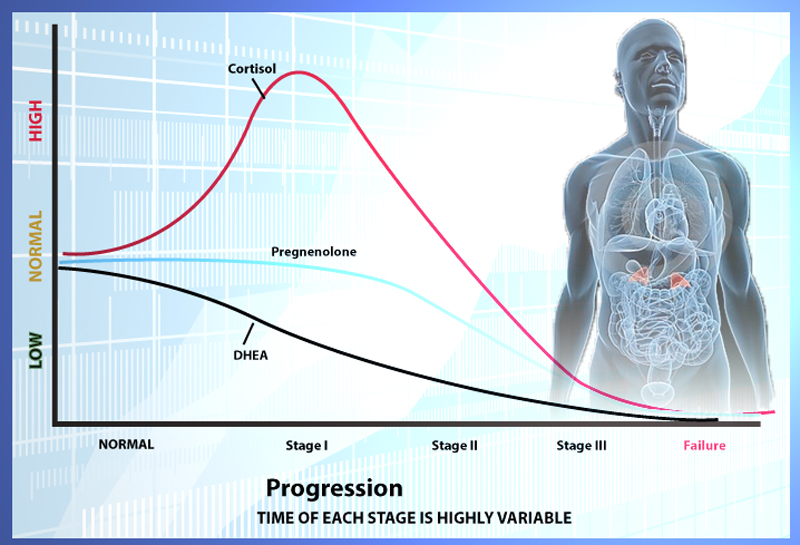 Тестостерон у женщин – причины, симптомы и последствия повышенного уровня гормона. Тестостерон у женщин выполняет достаточно важные функции, хотя присутствует в минимальном количестве, нежели все остальные гормоны. Его формирование совершается в яичниках и надпочечниках. 2 Повышенный тестостерон у женщин — симптомы и признаки. 3 Как понизить. 4 Какой анализ сдается для определения уровня. 5 Видео: Как определить уровень тестостерона дома. Какая норма уровня тестостерона у женщин.
Тестостерон у женщин – причины, симптомы и последствия повышенного уровня гормона. Тестостерон у женщин выполняет достаточно важные функции, хотя присутствует в минимальном количестве, нежели все остальные гормоны. Его формирование совершается в яичниках и надпочечниках. 2 Повышенный тестостерон у женщин — симптомы и признаки. 3 Как понизить. 4 Какой анализ сдается для определения уровня. 5 Видео: Как определить уровень тестостерона дома. Какая норма уровня тестостерона у женщин.
Сопряженность показателей энергетического обмена и уровня гормона стресса кортизола с когнитивными характеристиками больных дисциркуляторной энцефалопатией
Фокин В.Ф., Шабалина А.А., Пономарева Н.В., Медведев Р.Б., Лагода О.В., Танашян М.М.М.: Анналы клинической и экспериментальной неврологии. Том 12, №4, 2018
Введение. У больных дисциркуляторной энцефалопатией (ДЭ) выполнение когнитивных задач может сопровождаться развитием стресса и увеличением уровня кортизола, влияющего на регуляцию метаболизма инсулина и глюкозы. Повышенный уровень кортизола может вызывать нейродегенеративные изменения в гиппокампе, инсулинорезистентность и гипергликемию, что оказывает неблагоприятное влияние на когнитивные функции.
Повышенный уровень кортизола может вызывать нейродегенеративные изменения в гиппокампе, инсулинорезистентность и гипергликемию, что оказывает неблагоприятное влияние на когнитивные функции.
Цель: оценить связь показателей уровня кортизола, инсулина и глюкозы и их реактивности с успешностью выполнения когнитивных функций у пациентов с ДЭ.
Материалы и методы. Обследовано 84 больных с ДЭ I–II стадии (60 женщин и 24 мужчин) в возрасте 43–87 лет. Пациенты с диабетом 2-го типа и метаболическим синдромом исключались из выборки. Для когнитивного тестирования применяли последовательность из трех тестов (корректурного, вербальной беглости и оценки вербальной памяти – тест Лурия). У больных определяли уровень кортизола и инсулина в слюне, а также глюкозы в периферической капиллярной крови до и после тестирования когнитивных функций.
Результаты. При когнитивной нагрузке у женщин уровень саливарного кортизола и инсулина достоверно увеличивался, а уровень глюкозы крови – снижался. У мужчин аналогичные по направленности реактивные изменения уровня этих гормонов и глюкозы не достигали статистической значимости. У мужчин и женщин более высокая реактивность кортизола сопровождалась более низкими, а инсулина и глюкозы – более высокими показателями выполнения когнитивных тестов.
У мужчин аналогичные по направленности реактивные изменения уровня этих гормонов и глюкозы не достигали статистической значимости. У мужчин и женщин более высокая реактивность кортизола сопровождалась более низкими, а инсулина и глюкозы – более высокими показателями выполнения когнитивных тестов.
Заключение. У больных ДЭ выполнение когнитивных тестов сопровождается реактивными изменениями уровня кортизола, инсулина и глюкозы, сопряженными с успешностью выполнения когнитивных тестов.
Читать статью…Синдром Кушинга — Уход в клинике Мэйо
Лечение синдрома Кушинга в клинике Мэйо
Ваша бригада по уходу в клинике Мэйо
Синдром Кушинга может одновременно влиять на многие различные системы вашего тела, требуя от врачей, обладающих знаниями из многих дисциплин. Врачи клиники Майо, занимающиеся лечением гормональных заболеваний (эндокринологи), работают с нейрохирургами, эндокринными хирургами, радиологами, патологами, онкологами-радиологами и другими специалистами, чтобы предоставить вам наилучший уход с учетом ваших потребностей.
Расширенная диагностика и лечение
Исследователи из клиники Мэйо внесли большой вклад в диагностику и лечение синдрома Кушинга, включая новые методы МРТ для локализации небольших опухолей гипофиза, забор образцов каменной пазухи, эндоскопическую трансназальную хирургию гипофиза, лапароскопическую адреналэктомию и стереотаксическую радиохирургию.
Опыт и рейтинги
Опыт
Ежегодно врачи клиники Мэйо лечат около 500 человек с синдромом Кушинга.
Разнообразие вариантов лечения
Новейшие методы лечения, некоторые из которых были разработаны в клинике Мэйо, доступны людям, получающим лечение от синдрома Кушинга в клинике Мэйо. К ним относятся новые методы МРТ для локализации небольших опухолей гипофиза, эндоскопическая трансназальная хирургия гипофиза, стереотаксическая радиохирургия и минимально инвазивная операция по удалению надпочечников (лапароскопическая адреналэктомия).
Руководитель исследований
Отдел эндокринологии, диабета, метаболизма и питания клиники Мэйо занимается проблемами гипофиза и надпочечников и поддерживает большую базу данных людей с синдромом Кушинга в надежде предоставить специалистам полезную информацию для более точной оценки и лечения синдрома Кушинга.
Клиника Мэйо в Рочестере, штат Миннесота, занимает первое место по диабету и эндокринологии в рейтинге лучших больниц U.S. News & World Report. Клиника Мэйо в Фениксе / Скоттсдейле, штат Аризона, и клиника Мэйо в Джексонвилле, штат Флорида, вошли в число лучших больниц диабета и эндокринологии по версии U.S. News & World Report. Клиника Мэйо также входит в число лучших детских больниц по диабету и эндокринологии.
Расположение, поездки и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, Миннесота. Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Mayo выберите свое местоположение ниже:
Расходы и страхование
Клиника Мэйо работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания.Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинике Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
Как определить высокий уровень кортизола: синдром Кушинга
Гормоны — важные вещества, вырабатываемые вашими эндокринными железами./90/90.jpg) Думайте о них как о посланниках, которые контролируют и координируют многие действия в организме, включая развитие, метаболизм, размножение, настроение и другие функции. Несбалансированные гормоны могут вызывать серьезные и изменяющие жизнь симптомы и заболевания, такие как синдром Кушинга, который представляет собой нарушение высокого уровня кортизола в организме.
Думайте о них как о посланниках, которые контролируют и координируют многие действия в организме, включая развитие, метаболизм, размножение, настроение и другие функции. Несбалансированные гормоны могут вызывать серьезные и изменяющие жизнь симптомы и заболевания, такие как синдром Кушинга, который представляет собой нарушение высокого уровня кортизола в организме.
В этой статье вы можете узнать больше о синдроме Кушинга, профилактике, признаках расстройства, факторах риска и вариантах лечения.
Что такое синдром Кушинга?
Кортизол — стероидный гормон.Когда его аномально высокий уровень в крови, это называется синдромом Кушинга.
Причины высокого уровня кортизола
Есть четыре триггера синдрома Кушинга. Поиск источника избыточного кортизола важен, потому что он определяет курс лечения.
Опухоль гипофиза
Опухоли гипофиза, также известные как болезнь Кушинга, вызывают 70-80% синдрома Кушинга.
Опухоль надпочечника
Опухоль надпочечников является причиной примерно 10% синдрома Кушинга. Опухоль обычно представляет собой двустороннюю гиперплазию надпочечников или доброкачественный (незлокачественный) узелок надпочечника, который вырабатывает избыток кортизола. Рак надпочечников производит избыток кортизола примерно в половине случаев, но это очень редкая опухоль.
Опухоль обычно представляет собой двустороннюю гиперплазию надпочечников или доброкачественный (незлокачественный) узелок надпочечника, который вырабатывает избыток кортизола. Рак надпочечников производит избыток кортизола примерно в половине случаев, но это очень редкая опухоль.
Внематочная опухоль
Около 10% пациентов с синдромом Кушинга страдают внематочным раком, чаще всего легкого, вырабатывающего кортизол или родственный стероидный гормон.
Прием стероидов в избытке
Синдром Кушинга может быть результатом длительного приема кортикостероидных препаратов.Кортикостероиды могут быть назначены для лечения астмы, артрита и других заболеваний.
Симптомы и признаки высокого уровня кортизола
Существует несколько симптомов и признаков синдрома Кушинга, в том числе:
Симптомы
- Усталость
- Увеличение веса в средней части
- Легко появляются синяки
- Отек ног
- Перепады настроения
- Нерегулярные периоды
- Умственная затуманенность
- Слабость мышц
Знаки
- Высокое кровяное давление
- Круглая форма лица (лунное лицо)
- Диабет
- Подушечка жира на шее сзади (буйволиный горб)
- Растяжки
- Остеопороз
- Аномальный рост волос
Кроме того, у некоторых пациентов наблюдается «субклиническая болезнь Кушинга». Это означает, что, несмотря на то, что у них мало или вообще отсутствуют симптомы болезни Кушинга, у этих пациентов ненормальные результаты лабораторных анализов и, вероятно, им следует пройти курс лечения.
Это означает, что, несмотря на то, что у них мало или вообще отсутствуют симптомы болезни Кушинга, у этих пациентов ненормальные результаты лабораторных анализов и, вероятно, им следует пройти курс лечения.
Диагностика синдрома Кушинга
Ваш врач проведет серию тестов для измерения уровня кортизола и определения источника избыточного гормона (гипофиз, надпочечник или внематочная опухоль). Тесты включают слюну, кровь, мочу и визуализацию. Диагностика синдрома Кушинга может быть сложной задачей и потребовать времени, потому что многие симптомы могут быть вызваны другими состояниями.
Факторы риска синдрома Кушинга
Некоторые наследственные эндокринные опухолевые синдромы повышают риск развития опухолей гипофиза и надпочечников, которые могут продуцировать кортизол. Самый распространенный — MEN1. Любой пациент с подтвержденной макронодулярной гиперплазией также должен пройти обследование. Людям с более чем одной гормональной опухолью рекомендуется генетическое тестирование и консультирование. Это также следует учитывать пациентам, у которых есть несколько членов семьи с этими опухолями.
Это также следует учитывать пациентам, у которых есть несколько членов семьи с этими опухолями.
Лечение высокого уровня кортизола
Цель лечения синдрома Кушинга — снизить количество кортизола в организме.Варианты лечения различаются в зависимости от причины высокого уровня кортизола. Лечение может включать:
Сокращение употребления кортикостероидных препаратов
Если синдром Кушинга вызван длительным приемом кортикостероидных препаратов, ваш врач может снизить дозировку или заменить лекарство на нестероидное.
Хирургия
Операция по удалению опухоли надпочечников всегда рекомендуется при надпочечниковой причине синдрома Кушинга. Это также известно как адреналэктомия.Опухоль обычно можно удалить с помощью малоинвазивной хирургии, называемой лапароскопической адреналэктомией.
Подробнее об этой процедуре
Лекарства
Лекарства можно использовать для контроля уровня кортизола в организме, когда операция невозможна.
Прогноз и последующие действия
После операции по поводу синдрома Кушинга вы встретитесь со своим хирургом через две недели после операции. Вы будете регулярно посещать своего эндокринолога, чтобы контролировать анализы крови и принимать лекарства.Вы будете постепенно отказываться от стероидов, и у некоторых пациентов этот процесс может занять до двух лет.
Многие симптомы синдрома Кушинга исчезнут после лечения, но, скорее всего, это произойдет со временем — до 18 месяцев. Обычно на первом месте — потеря веса, изменение формы лица и уменьшение синяков. Кроме того, если у вас были давние проблемы, вызванные синдромом Кушинга, могут быть некоторые долгосрочные последствия, требующие наблюдения. Наконец, повышенный уровень кортизола мог подавить некоторые аутоиммунные расстройства.Как только уровень кортизола станет нормальным, нарушения могут вернуться.
Для получения дополнительной информации о синдроме Кушинга посетите наш Центр эндокринных опухолей и заболеваний .
Свяжитесь с нами сегодня, чтобы записаться на прием к одному из наших эндокринных специалистов
Назначить встречу
Написано Мелани Гольдфарб, доктором медицины, доцентом хирургии, директором Центра эндокринных опухолей и заболеваний и медицинским директором по борьбе с раком Института рака Сент-Джона.
Об авторе
Д-р Мелани Гольдфарб — эндокринный хирург, прошедший стажировку, и директор Центра эндокринных опухолей и заболеваний Института рака Сент-Джонс. Она специализируется на минимально инвазивной хирургии рака и заболеваний щитовидной железы, гиперпаратиреоза и опухолей надпочечников, включая феохромоцитому, кушинг, Conns и рак надпочечников. Доктор Гольдфарб также является медицинским директором по выживанию после рака в Институте рака Сент-Джонс.Узнайте больше о докторе Мелани Гольдфарб.Синдром Кушинга без клинических стигматов — вариант синдрома глюкокортикоидной резистентности | Клинический диабет и эндокринология
У нашего пациента постоянно наблюдался повышенный уровень кортизола, который неоднократно не подавлялся дексаметазоном. За последние 10 лет у нее не появилось никаких клинических признаков синдрома Кушинга. Псевдокушинг, связанный с приемом алкоголя или депрессией, был исключен.Хотя у нее была история депрессии, ее депрессия в это время хорошо контролировалась. Также маловероятно, что у нее был циклический синдром Кушинга, поскольку уровень кортизола постоянно повышался в течение нескольких лет. Поэтому мы считаем, что у нее «синдром глюкокортикоидной резистентности». Однако никаких генетических отклонений выявлено не было.
За последние 10 лет у нее не появилось никаких клинических признаков синдрома Кушинга. Псевдокушинг, связанный с приемом алкоголя или депрессией, был исключен.Хотя у нее была история депрессии, ее депрессия в это время хорошо контролировалась. Также маловероятно, что у нее был циклический синдром Кушинга, поскольку уровень кортизола постоянно повышался в течение нескольких лет. Поэтому мы считаем, что у нее «синдром глюкокортикоидной резистентности». Однако никаких генетических отклонений выявлено не было.
Первичная генерализованная устойчивость к глюкокортикоидам — редкое генетическое заболевание, характеризующееся генерализованной или частичной нечувствительностью тканей-мишеней к глюкокортикоидам.[2,3,4,5,6] Этот синдром был впервые описан Vingerhoeds и др. В 1976 году. [7] Они описали пациента с гипертонической болезнью, гипокалиемией с высоким уровнем выработки кортизола с повышенным уровнем АКТГ в плазме, но без признаков синдрома Кушинга. и предположил, что возможный генетический дефект может быть ответственным за признаки гипочувствительности к глюкокортикоидам. Из-за пониженной чувствительности периферических тканей к глюкокортикоидам происходит компенсаторное повышение активности оси гипоталамус-гипофиз-надпочечники [HPA], что приводит к гиперсекреции АКТГ.[2,3,4,5,6] Избыточная секреция АКТГ приводит к повышенной секреции кортизола и других стероидов надпочечников, включая минералокортикоиды и / или андрогены. Однако клинические признаки синдрома Кушинга не развиваются из-за устойчивости к действию кортизола.
Из-за пониженной чувствительности периферических тканей к глюкокортикоидам происходит компенсаторное повышение активности оси гипоталамус-гипофиз-надпочечники [HPA], что приводит к гиперсекреции АКТГ.[2,3,4,5,6] Избыточная секреция АКТГ приводит к повышенной секреции кортизола и других стероидов надпочечников, включая минералокортикоиды и / или андрогены. Однако клинические признаки синдрома Кушинга не развиваются из-за устойчивости к действию кортизола.
Диагностические признаки синдрома резистентности к кортизолу включают повышенный уровень кортизола в сыворотке и 24-часовой свободный кортизол в моче без признаков гиперкортизолизма. [2,3,4,5,6] Циркадный ритм секреции АКТГ и кортизола и их реакция на стрессоры сохраняются, хотя и при более высоких концентрациях, и имеется устойчивость оси HPA к подавлению дексаметазона.К сожалению, у нашего пациента не была проведена подробная оценка суточных колебаний уровня кортизола. Хотя результаты противоречивы, есть предположение, что ее суточные колебания сохранились. В июле 2012 года ее уровень кортизола AM составлял 26,3 мкг / дл, PM — 22,5 мкг / дл, а в декабре 2012 года уровни кортизола в полночь и AM составляли 21,8 мкг / дл и 30,6 мкг / дл соответственно. С другой стороны, в ноябре 2012 года не было изменений в уровнях кортизола, полученных утром и вечером.Мы не можем объяснить несостоятельность этих результатов, но полагаем, что эти результаты сами по себе не исключают наличия синдрома резистентности к кортизолу. Минеральная плотность кости полезна для отличия от костной ткани Кушинга, которая сохраняется у пациентов с резистентностью к глюкокортикоидам, но не при синдроме Кушинга. [8] У нашей пациентки наблюдалась остеопения, соответствующая ее возрасту. У нее не было остеопороза, которого можно было бы ожидать при синдроме Кушинга. [1] Проведение тестов на подавление дексаметазона 1 мг у членов семьи пациента также может помочь в диагностике.[8] Мать и дочери пациентки прошли обследование, и у них был нормальный уровень кортизола.
В июле 2012 года ее уровень кортизола AM составлял 26,3 мкг / дл, PM — 22,5 мкг / дл, а в декабре 2012 года уровни кортизола в полночь и AM составляли 21,8 мкг / дл и 30,6 мкг / дл соответственно. С другой стороны, в ноябре 2012 года не было изменений в уровнях кортизола, полученных утром и вечером.Мы не можем объяснить несостоятельность этих результатов, но полагаем, что эти результаты сами по себе не исключают наличия синдрома резистентности к кортизолу. Минеральная плотность кости полезна для отличия от костной ткани Кушинга, которая сохраняется у пациентов с резистентностью к глюкокортикоидам, но не при синдроме Кушинга. [8] У нашей пациентки наблюдалась остеопения, соответствующая ее возрасту. У нее не было остеопороза, которого можно было бы ожидать при синдроме Кушинга. [1] Проведение тестов на подавление дексаметазона 1 мг у членов семьи пациента также может помочь в диагностике.[8] Мать и дочери пациентки прошли обследование, и у них был нормальный уровень кортизола.
Спектр клинических проявлений у пациентов может быть довольно широким. Он может варьироваться от бессимптомных до легких или тяжелых форм гиперандрогении (гирсутизм, угри и нарушения менструального цикла) и / или избытка минералокортикоидов (гипертония, гипокалиемический алкалоз), что является причиной различных фенотипов. [2,3,4,5,6] В легких случаях может наблюдаться утомляемость из-за неадекватного действия кортизола. Эта вариабельность объясняется разной степенью устойчивости к глюкокортикоидам, различиями в чувствительности тканей-мишеней к стероидам надпочечников (глюкокортикоидам, минералокортикоидам и андрогенам) среди пациентов и, возможно, различными биохимическими дефектами мутаций рецепторов глюкокортикоидов.
Он может варьироваться от бессимптомных до легких или тяжелых форм гиперандрогении (гирсутизм, угри и нарушения менструального цикла) и / или избытка минералокортикоидов (гипертония, гипокалиемический алкалоз), что является причиной различных фенотипов. [2,3,4,5,6] В легких случаях может наблюдаться утомляемость из-за неадекватного действия кортизола. Эта вариабельность объясняется разной степенью устойчивости к глюкокортикоидам, различиями в чувствительности тканей-мишеней к стероидам надпочечников (глюкокортикоидам, минералокортикоидам и андрогенам) среди пациентов и, возможно, различными биохимическими дефектами мутаций рецепторов глюкокортикоидов.
При первом осмотре в 2008 году, в возрасте 41 года, ее уровень тестостерона в плазме был повышен и, как предполагалось, соответствовал «синдрому резистентности к кортизолу». Однако к 2012 году примерно к 45 годам уровень тестостерона в плазме значительно снизился. Поскольку ее менструальный цикл был нерегулярным, трудно определить точное время начала менопаузы. Тем не менее, значительное снижение уровня тестостерона в возрасте 45 лет предполагает, что источником повышенного содержания андрогенов могли быть яичники, а не надпочечники.
Молекулярная основа синдрома устойчивости к кортизолу в большинстве случаев обусловлена инактивацией точечных мутаций, вставок или делеций в гене NR3C1 ; который кодирует человеческий глюкокортикоидный рецептор (hGR). [(2-6] Это приводит к дефектному глюкокортикоидному рецептору и нарушению передачи сигналов глюкокортикоидов, тем самым изменяя чувствительность тканей к глюкокортикоидам. Описаны как гетерозиготные, так и гомозиготные мутации. [9]
На основании на том факте, что большинство мутаций гетерозиготны, было высказано предположение, что полная потеря функции рецептора несовместима с жизнью.[2] Однако австралийский мальчик родился с гомозиготной делецией 2 пар оснований в лиганд-связывающем домене глюкокортикоидного рецептора. Он дожил как минимум до 5-месячного возраста. [10] Был описан ряд пациентов с этим заболеванием, у которых секвенирование гена hGR не выявило мутаций. [11] Дефект в любом месте пути действия глюкокортоидов, включая уменьшение количества рецепторов, снижение сродства к лиганду или пострецепторный дефект, может объяснить патогенез у этих пациентов, включая описанного здесь.
Помимо секвенирования кодирующей области гена NR3C1 , другие методы молекулярной биологии, такие как анализы связывания дексаметазона и анализы включения тимидина, могут использоваться для подтверждения диагноза устойчивости к глюкокортикоидам, но были недоступны для нас. [5]
Целью лечения является подавление избыточной секреции АКТГ, тем самым уменьшая повышенное производство минералокортикоидов и андрогенов надпочечниками. [2,3,4,5,6] Высокие дозы таких препаратов, как дексаметазон, эффективны в подавлении секреции АКТГ, и их можно титровать в зависимости от клинических проявлений.Лечение должно быть индивидуальным. Легкие бессимптомные пациенты, такие как наш, могут не нуждаться в подавлении дексаметазоном.
Повышенный уровень кортизола в волосах предшествует острому инфаркту миокарда
В этом исследовании мы обнаружили, что мужчины и женщины среднего возраста, перенесшие ОИМ, имели значительно повышенный биологический стресс в течение месяца до инфаркта по сравнению с контрольной группой из общей популяции. Хронический стресс, измеренный с помощью ГЦК, был независимо и статистически значимо связан с ОИМ, даже когда установленные факторы риска сердечно-сосудистых заболеваний контролировались.Эти данные показывают, что хронический биологический стресс, измеряемый с помощью ГЦК, может быть новым и клинически значимым фактором риска ОИМ.
Трудовая жизнь порождает стресс, один из основных факторов, повышающих риск ишемической болезни сердца в современном обществе 23 . В среднем возрасте общий риск инфаркта миокарда для женщин ниже, чем для мужчин, и это могло привести к тому, что предыдущие исследования в этой области включали только мужчин 3,4 . Наше исследование показало, что хронический стресс, по-видимому, влияет на ОИМ и сердечно-сосудистые риски для обоих полов.О возможном влиянии хронического стресса, измеряемого с помощью ГЦК, на риск ОИМ сообщалось ранее в двух небольших исследованиях мужчин в отобранных выборках 3,4 . Тем не менее, эти исследования пришли к выводу, что более крупные эпидемиологические исследования на популяционной основе, также с участием женщин, были оправданы для установления этой связи.
Некоторые традиционные факторы риска сердечно-сосудистых заболеваний, такие как гипертония и гиперлипидемия, были связаны с относительно небольшими размерами эффекта в нашей многомерной модели по сравнению с другими факторами, такими как перенесенный инфаркт миокарда или наследственность по ИМ.Гиперлипидемия даже не достигла статистической значимости. Однако эти факторы все же следует рассматривать как важные факторы риска в этиологической причинно-следственной цепочке ОИМ. Эти факторы также связаны с хроническим стрессом, и снижение предшествующих факторов риска может быть эффективным для снижения риска. Участники с высоким кровяным давлением и высоким содержанием липидов в анамнезе могли ранее лечиться от этих состояний, поэтому их риски ОИМ могли быть снижены. Низкое влияние курения на риск ОИМ в этом исследовании может отражать повсеместное прекращение курения как среди мужчин, так и среди женщин за последнее десятилетие в Швеции.Кроме того, в этом исследовании ИМТ как традиционный фактор риска не оказал существенного влияния на риск ОИМ. Как и ожидалось, мужской пол представил высокий OR для AMI в популяции среднего возраста 1 .
Повышенный ГЦК перед ОИМ поддерживается как психосоциальными, так и биологическими механизмами 14 . Супрафизиологические уровни кортизола, вызванные синдромом Кушинга или лечением глюкокортикоидами, связаны с увеличением распространенности как факторов риска сердечно-сосудистых заболеваний, так и инфарктов миокарда 24,25,26 .Кроме того, несколько повышенный уровень кортизола также связан с факторами риска сердечно-сосудистых заболеваний 3,14 . Таким образом, вероятно, что повышенный уровень кортизола вызывает метаболические нарушения, что приводит к атерогенезу и, в долгосрочной перспективе, развитию инфаркта миокарда. Однако повышенный уровень кортизола также оказывает прямое воздействие на сердечно-сосудистую систему, включая повышенную сократимость сосудов, ингибирование ангиогенеза и повышенную активацию тромбоцитов, приводящую к тромбозу 25 .Примечательно, что эти прямые сердечно-сосудистые эффекты присутствовали у пациентов, которые сообщили, что их инфаркту миокарда предшествовало эмоциональное событие, в частности 27 . Анализ представленных данных проводился на групповом уровне. Данные указывают, но не подтверждают, что ГЦК как маркер хронического стресса является фактором риска инфаркта миокарда на индивидуальном уровне.
Психологический стресс может быть связан с повышенным риском сердечно-сосудистых заболеваний 2,28,29 . Было бы интересно дополнительно проработать взаимосвязь между воспринимаемым стрессом, ГЦК и риском ОИМ.Наш дизайн исследования не идеально подходит для изучения воспринимаемых факторов здоровья и психосоциальных факторов из-за риска систематической ошибки воспоминаний среди случаев ОИМ, которая может быть не так очевидна в контрольной группе. Пациенты были стационарными в кардиологическом отделении, недавно перенесшими ОИМ, который может быть потенциально опасным для жизни. Это само по себе может вызвать значительный стресс и повлиять на их психическое состояние и то, как они вспоминают период до инфаркта. Контрольная группа находится в совершенно другой ситуации, они выбираются случайным образом из общей популяции.Основное внимание в этом исследовании уделяется маркеру биологического стресса по сравнению с установленными факторами риска сердечно-сосудистых заболеваний, и поэтому мы не сосредоточились на факторах, которые отражают воспринимаемый стресс и состояние здоровья. ГЦК отражает период до инфаркта и не зависит от предвзятости, вызванной ситуацией вокруг инфаркта.
ГЦК анализировали с помощью установленного метода РИА. Основная причина использования этого метода — очень низкий предел обнаружения. Это позволяет измерять кортизол в образцах волос по 5 мг, которые могут быть взяты без каких-либо неудобств для участников.
При измерении биомаркеров, таких как ГЦК, часть результатов может характеризоваться как выбросы в распределении, если они превышают среднее значение + 3 SD. Распределение HCC было разделено на квинтили при статистическом анализе, и это минимизирует возможное ненадлежащее влияние выпадающих значений. Возможный риск, который мог иметь место, связан с взаимодействием использования мазей с глюкокортикоидами с антителами RIA, которое могло ложно повысить измеренные уровни кортизола.Для участников исследования у нас есть информация об использовании глюкокортикоидов в отдельных случаях, но, к сожалению, не в контрольной группе. Как описано в разделе результатов, исходная (нескорректированная) разница в уровнях кортизола между пациентами и контрольной группой преобладает даже после того, как пациенты с глюкокортикоидами были удалены. Это подтверждает мнение о том, что использование глюкокортикоидов не является фактором, который может объяснить риск развития ГЦК и инфаркта миокарда.
Контрольная группа в этом исследовании является репрезентативной для населения в целом и, следовательно, включает долю лиц с преобладающими факторами риска сердечно-сосудистых заболеваний и перенесенным инфарктом миокарда.Эти люди не были исключены из анализа, поскольку мы также хотели пролить свет на относительную важность более ранних сердечно-сосудистых рисков по отношению к ГЦК, и такие люди являются нормальной частью общей популяции. Болезнь Кушинга не являлась критерием исключения, поскольку она очень редка 30 , но маловероятно, что какой-либо отдельный случай болезни Кушинга окажет какое-либо влияние на результаты или выводы исследования. Сезонные колебания уровней ГЦК могут повлиять на результаты, но даты сбора образцов как для случаев ОИМ, так и для контрольной группы SCAPIS были равномерно распределены в течение одного и того же трехлетнего периода в одном и том же географическом регионе в Швеции.
Общее ограничение в исследованиях с применением метода HCC состоит в том, что люди с недостаточной длиной волос исключаются из анализа. Это ограничение может иметь некоторое влияние на результаты, если облысение связано с хроническим стрессом, но нет никаких доказательств этого теоретического противоречия. Анализ неучастников в когорте SCAPIS показывает, что они не отличались от участников по уровню образования или сердечно-сосудистым рискам.
Продромальные симптомы, включая боль в груди, одышку, усталость, недосыпание, являются частью естественной причины инфаркта миокарда, и мы не можем исключить, что в течение времени, предшествовавшего ОИМ, такие симптомы могли иметь место.Однако исследования показали, что большинство пациентов не связывают свои продромальные симптомы с приближающимся МИ 31 . Возможно, что продромальные симптомы могут повышать уровень ГЦК за счет биологических механизмов, но такие возможные механизмы полностью не разработаны, и необходимы дальнейшие исследования. Продромальные симптомы также могут влиять на восприятие стресса человеком и тем самым повышать уровень ГЦК. Многие более ранние исследования показывают, что нет устойчивой связи между воспринимаемым стрессом и повышенным уровнем ГЦК 13 .За месяц до сердечного приступа некоторые люди с продромальными симптомами могли обратиться за первичной медико-санитарной помощью или за помощью в больницу. Если стенокардия была представлена во время таких посещений врача, эти диагнозы были зарегистрированы и учтены в нашем многофакторном анализе. Возникновение стенокардии было низким как в контрольной группе AMI, так и в SCAPIS, и не было различий между группами. Крупное канадское исследование показало, что лишь небольшая часть пациентов (15,9%) с острым коронарным синдромом обращаются за медицинской помощью по поводу продромальных симптомов в течение 90 дней до сердечного приступа. 32 .Мы не анализировали данные о госпитализации или посещениях первичной медико-санитарной помощи в месяц, предшествующий ОИМ, что является ограничением в этом исследовании. Однако важно помнить, что исследуемая популяция — это средний возраст, и госпитализация в этой возрастной группе встречается реже, чем в более старших и более уязвимых группах. Пациенты с ОИМ у мужчин были немного старше (средний возраст 58 лет) по сравнению с контрольной группой SCAPIS (средний возраст 56 лет), разницы в возрасте у женщин не было. Эта небольшая разница в возрасте не обязательно ведет к увеличению числа сопутствующих заболеваний или длительной госпитализации.
Основным преимуществом этого дизайна исследования является то, что мы смогли точно определить дату острого сердечного приступа, и образец наших волос берут в среднем через 2,5 дня после этого события. Последние 5-10 дней роста волос находятся непосредственно под и под кожей головы, поэтому повышенный стресс как возможный прямой эффект самого инфаркта миокарда не может повлиять на образец волос в нашем анализе 20 . В нашу выборку не вошли смертельные случаи ОИМ, что могло быть ограничением.В Швеции частота смертельных случаев ОИМ составляет от 8 до 12% в год от всех случаев ОИМ в возрасте до 65 лет 33 . Еще одна сильная сторона — большая контрольная группа SCAPIS из общей популяции, обследованная по стандартизированному и подробному протоколу. Тем не менее, средства контроля могут создавать риск систематической ошибки отбора, поскольку мы знаем из пилотного исследования SCAPIS, что низкий социально-экономический статус был связан с более низким уровнем участия 34 .
Референсный диапазон, интерпретация, сборник и панели
Описание
Кортизол является основным глюкокортикоидом надпочечников и играет центральную роль в метаболизме глюкозы и реакции организма на стресс.Производство кортизола надпочечников регулируется адренокортикотропным гормоном (АКТГ), который синтезируется гипофизом в ответ на гипоталамический кортикотропин-рилизинг-гормон (CRH). Кортизол сыворотки, в свою очередь, подавляет выработку как CRH, так и ACTH (петля отрицательной обратной связи), и эта система саморегулируется, чтобы контролировать надлежащий уровень продукции кортизола. Скоординированные стимулирующие и тормозящие связи между CRH, ACTH и кортизолом называются осью гипоталамус-гипофиз-надпочечники (HPA).
Большая часть кортизола циркулирует в связанном с кортизол-связывающим глобулином (CBG-транскортин) и альбумином. Самая частая причина увеличения CBG — эстроген. Следовательно, более высокие уровни обнаруживаются у женщин, беременных и женщин, проходящих терапию эстрогенами.
Обычно менее 5% циркулирующего кортизола свободно (несвязано). «Свободный» кортизол — физиологически активная форма. Свободный кортизол фильтруется почечными клубочками.
Показания / Применение
Измерения уровня кортизола в сыворотке в первую очередь используются для диагностики состояний избытка кортизола (гиперкортизолизм) или дефицита (гипокортизолизм).
Хотя гиперкортизолизм встречается редко, признаки и симптомы являются общими (например, ожирение, высокое кровяное давление, повышенная концентрация глюкозы в крови).
Синдром Кушинга (эндогенный, а не экзогенный из-за лекарств) возникает в результате перепроизводства кортизола в результате первичного заболевания надпочечников (аденома, карцинома или узловая гиперплазия) или избытка АКТГ (из-за опухоли гипофиза или эктопического источника). АКТГ-зависимый синдром Кушинга, вызванный аденомой кортикотрофа гипофиза, является наиболее часто диагностируемым подтипом и чаще всего встречается у женщин в третьем-пятом десятилетиях жизни.Начало незаметно и обычно происходит за 2-5 лет до постановки клинического диагноза.
Надпочечниковая недостаточность возникает в результате недостаточной выработки кортизола либо в результате первичного заболевания надпочечников, либо в результате дефицита АКТГ / CRH из-за заболевания гипофиза / гипоталамуса. Причины гипокортизолизма включают болезнь Аддисона — первичную надпочечниковую недостаточность, гипофизарную недостаточность и / или гипоталамическую недостаточность.
Соображения
Острый стресс (включая госпитализацию и хирургическое вмешательство), алкоголизм, депрессия и многие лекарства (например, экзогенные кортизоны, противосудорожные препараты) могут влиять на нормальные суточные колебания, влиять на реакцию на тесты на подавление / стимуляцию и вызывать повышенные исходные уровни.
Пациенты, принимающие некоторые экзогенные глюкокортикоиды (например, преднизон), могут иметь ложно повышенный уровень кортизола из-за перекрестной реактивности.
УровниCBG могут быть увеличены во время беременности и экзогенных эстрогенов, что приводит к более высокому уровню кортизола.
Повышенная выработка кортизола без истинных клинических проявлений гиперкортизолизма (синдром псевдо-Кушинга) возникает при определенных расстройствах, включая депрессию, алкоголизм, нервную анорексию и другие.В этих случаях повышенная активность оси гипоталамус-гипофиз-надпочечники сходна с синдромом Кушинга.
Кортизол: почему «гормон стресса» — общественный враг № 1
Источник: Цифровой художник / Pixabay
Гормон стресса, кортизол, враг общественного здравоохранения номер один. Ученым давно известно, что повышенный уровень кортизола мешает обучению и памяти, снижает иммунную функцию и плотность костей, увеличивает прибавку в весе, кровяное давление, холестерин и сердечные заболевания — этот список можно продолжить.
Хронический стресс и повышенный уровень кортизола также увеличивают риск депрессии, психических заболеваний и снижения продолжительности жизни. На этой неделе два отдельных исследования были опубликованы в Наука связь повышенного уровня кортизола как потенциального триггера психических заболеваний и снижения устойчивости, особенно в подростковом возрасте.
Кортизол вырабатывается надпочечниками в ответ на страх или стресс как часть механизма борьбы или бегства. Механизм борьбы или бегства является частью общего адаптационного синдрома, определенного в 1936 году биохимиком Гансом Селье из Университета Макгилла.Он опубликовал свои революционные открытия в простой статье из 74 строк в Природа , в котором он определил два типа «стресса» — эустресс (хороший стресс) и бедствие (плохой стресс).
Как эустресс, так и дистресс высвобождают кортизол как часть общего адаптационного синдрома. Как только прозвучит сигнал о высвобождении кортизола, ваше тело будет мобилизовано и готово к действию, но должно произойти физическое освобождение от борьбы или бегства. В противном случае уровень кортизола в крови накапливается, что наносит ущерб вашему разуму и телу.
Эустресс создает состояние повышенного возбуждения «ловить день», которое бодрит и часто связано с осязаемой целью. После выполнения задания уровень кортизола возвращается к норме. Бедствие или беспрепятственное беспокойство не дает выхода кортизолу и вызывает обратный эффект у механизма борьбы или бегства. По иронии судьбы, наша собственная биология, которая была разработана для обеспечения нашего выживания как охотников и собирателей, саботирует наши тела и умы в эпоху оседлых цифровых технологий. Что мы можем сделать, чтобы обезвредить эту бомбу замедленного действия?
К счастью, вы можете сделать 5 простых вариантов образа жизни, которые уменьшат стресс и беспокойство, а также снизят уровень кортизола:
1.Регулярная физическая активность. Кикбоксинг, спарринг или боксерская груша — потрясающие способы воссоздать реакцию «драки», выпуская агрессию (никому не причиняя вреда), тем самым снижая уровень кортизола.
Аэробные занятия, такие как ходьба, бег трусцой, плавание, езда на велосипеде или езда на эллиптическом тренажере, — отличный способ восстановить «летную» отдушину и сжечь кортизол. Немного кардио имеет большое значение: всего 20-30 минут активности в большинство дней недели приносят огромные дивиденды за счет снижения уровня кортизола каждый день и в долгосрочной перспективе.
Страх увеличивает кортизол. Регулярная физическая активность уменьшит страх за счет повышения вашей уверенности в себе, устойчивости и силы духа, что снизит уровень кортизола. Йога будет иметь аналогичный эффект, но с дополнительным преимуществом тренировки внимательности.
Если ваш график слишком напряженный, чтобы втиснуть его в непрерывный сеанс аэробной активности, вы можете получить те же преимущества, разбив ежедневную активность на меньшие дозы. Самый простой способ гарантировать регулярную активность — включить непреднамеренную активность в свой распорядок дня.Поездка на работу на велосипеде, прогулка до магазина, подъем по лестнице вместо эскалатора — все это в сумме дает общий счет снижения уровня кортизола в конце дня.
2. Медитация внимательности и любящей доброты (LKM). Любая медитация снизит тревожность и уровень кортизола. Просто сделайте несколько глубоких вдохов, чтобы задействовать блуждающий нерв, который запускает сигнал в вашей нервной системе, чтобы снизить частоту сердечных сокращений, снизить кровяное давление и снизить уровень кортизола. В следующий раз, когда вы почувствуете себя в стрессовой ситуации, которая активирует вашу реакцию «бей или беги», сделайте 10 глубоких вдохов и почувствуйте, как все ваше тело расслабляется и декомпрессируется.
Выделите 10–15 минут для практики внимательности или медитации, чтобы укрепить чувство спокойствия во всей вашей нервной системе, уме и мозге. Есть много разных видов медитации. «Медитация» не обязательно должна быть сакральным или нью-эйджерским опытом «ууууу». Люди часто спрашивают меня, какую медитацию я делаю и как практиковать «Медитацию любящей доброты» (LKM). Я не эксперт, но разработал методику, которая мне подходит. Я предлагаю вам провести дополнительные исследования, посетить центр медитации, если вы можете, и настроить ежедневную практику медитации, которая соответствует вашему графику и характеру.Ниже приводится мой ежедневный распорядок медитации:
Пример метода медитации внимательности и любящей доброты (LKM).
Мне нравится практиковать два типа медитации за одно 15-минутное занятие. Лично мне нравится использовать таймер и трек «Ом» или «Аум», который есть в моем iTunes. Некоторые пуристы могут назвать это «святотатством», но это работает и для меня, и для вас.
Для начала я записываю имена людей, которые борются или страдают, на карточке. Затем я установил на своем iPhone 15-минутный обратный отсчет, который заканчивается звуком арфы.Затем я сажусь на стул, скрестив ноги в щиколотках, устанавливаю таймер, запускаю трек Ом / Аум и сажусь на колени с раскрытыми ладонями вверх.
Я начинаю с медитации осознанности, просто сосредотачиваясь на своем дыхании и повторяя мою «мантру», то есть три слова, которые резонируют со мной. Вы можете выбрать любое слово или комбинацию слов, которые имеют для вас значение и значение. Я мысленно повторяю эти слова, как розарий, делая глубокий вдох, расслабляю плечи и чувствую, как погружаюсь в состояние транса.
Через несколько минут я перехожу в фазу медитации любящей доброты (LKM), в которой для меня есть три этапа. Сначала я просматриваю список конкретных людей, которых я знаю, которые борются, страдают (или расстраивают меня), и посылаю им любовь, свет, силу и сострадание. Во-вторых, я перехожу к универсальным мыслям о милосердии к незнакомцам, о которых я, возможно, читал в новостях, или к большим группам населения, которые страдают. В-третьих, в рамках фазы LKM я сосредотачиваюсь на сострадании к себе, прощаю себя за свои «проступки» и прошу искупления.
После того, как я завершил цикл LKM, я возвращаюсь к одноцелевой медитации, очищая свой разум и сосредотачиваясь на своем дыхании, пока не сработает будильник. Когда я слышу звук арфы, всегда возникает условная реакция Павлова в виде чувства «аааа», сопровождаемого большим выдохом, когда я открываю глаза и снова смотрю в реальный мир.
Помните, вы можете медитировать в любое время и в любом месте. Медитация осознанности — это мощное средство для снятия стресса и снижения уровня кортизола, всегда в вашем ящике для инструментов и у вас под рукой.Вы можете втиснуться в несколько минут медитации в метро, в зале ожидания, во время перерыва на кофе.
3. Социальные сети. Два исследования опубликованы на этой неделе в Наука иллюстрируют, что социальная агрессия и изоляция приводят к повышению уровня кортизола у мышей, что запускает каскад потенциальных проблем с психическим здоровьем, особенно в подростковом возрасте.
Исследователи из Johns Hopkins установили, что повышенный уровень кортизола в подростковом возрасте изменяет экспрессию многочисленных генов, связанных с психическими заболеваниями у некоторых людей.Они обнаружили, что эти изменения в молодом возрасте (критическое время для развития мозга) могут вызвать серьезные психические заболевания у тех, кто к ним предрасположен. Эти выводы, опубликованные в выпуске журнала за январь 2013 г. Наука , может иметь далеко идущие последствия как для профилактики, так и для лечения шизофрении, тяжелой депрессии и других психических заболеваний.
Акира Сава, профессор психиатрии медицинского факультета Университета Джона Хопкинса, и его команда решили смоделировать социальную изоляцию, связанную с трудными годами подросткового возраста у людей-подростков.Они обнаружили, что изоляция мышей с генетической предрасположенностью к психическим заболеваниям в подростковом возрасте вызвала «ненормальное поведение», которое сохранялось даже после того, как их вернули в группу. Они обнаружили, что последствия подростковой изоляции длились до взрослой жизни мыши.
«Мы обнаружили механизм того, как факторы окружающей среды, такие как гормоны стресса, могут влиять на физиологию мозга и вызывать психические заболевания», — сказал Сава. «Мы показали на мышах, что стресс в подростковом возрасте может влиять на экспрессию гена, который кодирует ключевой нейромедиатор, связанный с психической функцией и психическими заболеваниями.Хотя считается, что многие гены участвуют в развитии психических заболеваний, я чувствую, что факторы окружающей среды критически важны для этого процесса ».
Чтобы пролить свет на то, как и почему некоторым мышам стало лучше, Сава и его команда изучили связь между кортизолом и высвобождением дофамина. Сава говорит, что новое исследование предполагает, что нам нужно подумать о лучшей профилактической помощи подросткам, страдающим психическими заболеваниями в их семьях, включая усилия по защите их от социальных стрессоров, таких как пренебрежение.Между тем, понимая каскад событий, который происходит при повышении уровня кортизола, исследователи могут разработать новые соединения для лечения трудноизлечимых психических расстройств с меньшим количеством побочных эффектов.
В другом исследовании, опубликованном в Наука Французские исследователи выяснили, что мыши, подвергшиеся агрессии со стороны определенных мышей, разводимых как «хулиганы», выделяли кортизол, который вызывал реакцию, которая привела к социальной неприязни ко всем другим мышам. Точный каскад нейробиологических изменений был сложным, но в нем также участвовал дофамин.Исследователи обнаружили, что если они блокировали рецепторы кортизола, запуганные мыши становились более выносливыми и больше не избегали своих собратьев.
Тесные человеческие узы — будь то семья, дружба или романтический партнер — жизненно важны для вашего физического и психического здоровья в любом возрасте. Недавние исследования показали, что блуждающий нерв также реагирует на взаимодействие человека и физическое прикосновение, чтобы расслабить вашу парасимпатическую нервную систему.
Реакция «дружи и дружи» — полная противоположность «сражайся или беги».Реакция «склоняйся и дружи» увеличивает окситоцин и снижает кортизол. Старайтесь проводить реальное время с близкими, когда это возможно, но телефонные звонки и даже контакты в Facebook могут снизить уровень кортизола, если они будут способствовать ощущению подлинной связи.
4. Смех и легкомыслие. Веселье и смех снижают уровень кортизола. Американский психиатр Уильям Фрай обнаружил связь со смехом и снижением уровня гормонов стресса. Многие исследования показали преимущества чувства юмора, смеха и легкомыслия.Постарайтесь найти способы в своей повседневной жизни как можно больше смеяться и шутить, и вы снизите уровень кортизола.
5. Музыка. Было показано, что прослушивание музыки, которую вы любите и которая соответствует вашему настроению, снижает уровень кортизола. Я недавно писал здесь о широкий спектр преимуществ которые приходят от прослушивания музыки. Все мы знаем, что музыка помогает улучшить настроение и уменьшить стресс. Добавьте снижение уровня кортизола в качестве еще одной причины, чтобы продолжать играть музыку в качестве саундтрека к здоровью и счастью в вашей жизни.
Заключение
Во второй инаугурационной речи президента Обамы прозвучало множество призывов к действию, которые можно представить через призму «Кортизол как враг общественного здравоохранения номер один». Волновой эффект страха, изоляции и стресса в обществе повышает уровень кортизола у американцев всех возрастов. Это создает кризис общественного здравоохранения и наносит огромный ущерб нашей экономике.
Если каждый из нас будет работать в одиночку и вместе, чтобы снизить уровень кортизола, мы все выиграем.Как граждане, если мы будем жить так, как будто мы «Все за одного и один за всех», мы можем уменьшить количество гормона стресса в нашем обществе и в жизни отдельных людей.
Чувство социальной связи, безопасности и самостоятельности снижает уровень кортизола. Я надеюсь, что эти советы помогут вам сделать выбор в отношении образа жизни, который снизит уровень гормона стресса.
Наконец, в свете трагедии в Сэнди-Хук, мы все ищем компоненты многостороннего подхода, который остановит насилие и кровопролитие. На мой взгляд, один из способов сделать это — разработать политику и финансирование общественного здравоохранения, специально нацеленные на снижение уровня кортизола у американской молодежи.
В речи Обамы он заявил: «Наше путешествие не завершится, пока все наши дети, от улиц Детройта до холмов Аппалачей и тихих переулков Ньютауна, не узнают, что о них заботятся, лелеют и лелеют. всегда в безопасности ». Помимо разговоров о законодательстве о насилии с применением огнестрельного оружия, если наши законодатели и руководители предприятий будут стремиться разработать политику и финансировать инициативы, которые создают социальные связи среди подростков из групп риска и уменьшают издевательства, они будут снижать уровень кортизола у молодых людей.Это должно сделать их психически и физически более здоровыми, более устойчивыми и менее склонными к насилию.
Скрининг кортизола у пациентов с хронической болью
Скрининг уровней кортизола в сыворотке может дать лечащим врачам представление о том, Пациенты с хронической болью подвержены риску диабета, гиперлипидемии и остеопороза.
Зачем проверять пациентов с хронической болью на уровень кортизола? Аномальная концентрация в сыворотке — отличный биологический маркер неконтролируемой боли. 1-8 Он также может дать вам хорошее представление о том, находится ли пациент в депрессивном, катаболическом состоянии или у него высокий риск избыточных кортикоидных осложнений, включая остеопороз, кариес, гипертензию, гиперлипидемию и диабет. 9-26 Наиболее критичным для клиницистов является то, что уровни кортизола в сыворотке крови следует рассматривать как важный биологический маркер, определяющий курс лечения. 1,7,8
Накоплено достаточно информации о боли и ее влиянии на эндокринную систему, чтобы дать основу для конкретных клинических интерпретаций и рекомендаций. 27-33 В этой статье представлены простые рекомендации по началу скрининга на кортизол ваших пациентов с хронической болью.
Хороший индикатор стресса
Кортизол является конечным продуктом стимуляции гипоталамо-гипофизарно-надпочечников (HPA) (см. Таблицу 1). Эта биологическая система, которую часто называют «осью», стимулируется любым воспалительным, эмоциональным или физическим стрессом. 34,35 Нет большего стресса, чем боль, и хроническая боль может сопровождаться нейровоспалением. 28,36-42 Когда возникает боль, ось стимулируется, вызывая повышение уровня кортикотропин-рилизинг-гормона (CRH), адренокортикотропного гормона (ACTH), катехоламинов и сывороточного кортизола. 43-47 Интересно, что уровень тестостерона может снижаться во время острой боли. 1,4,29-33 Кортизол может повышаться при любом эпизоде острой боли, включая резкое обострение боли у пациента с хронической болью. 33,35 Когда острая боль становится хронической, стимуляция оси HPA продолжается, что приводит к повышению уровня кортизола в сыворотке. 1,4,29,30 Естественная цель повышения уровня кортизола — активация иммунной защиты организма и заживление для устранения причины боли и облегчения восстановления тканей. 48-53 Неконтролируемая и неразрешенная сильная боль может чрезмерно стимулировать, а затем нарушать ось HPA до такой степени, что нормальная секреция кортизола надпочечниками не происходит. В этой ситуации уровень кортизола в сыворотке падает ниже нормы. 1-5
Большинство эндокринных исследований, включая исследования кортизола, проводились у пациентов с фибромиалгией и ревматоидным артритом. 29-32 В некоторых исследованиях также были обследованы пациенты с головной болью, остеоартритом и заболеванием поясничного отдела позвоночника. 38,48 Различные исследования показывают вариабельность гипоталамо-гипофизарного ответа на хроническую боль, при этом некоторые показывают гипо- или гиперреактивность CRH и ACTH. 30,32,37 Это различие лучше всего объясняется длительным течением, обычно на протяжении всей жизни, хронической боли и большими вариациями нейровоспаления и нейропластичности, которые присутствуют, когда хроническая боль становится центральной по своей природе.Несмотря на вариабельность причинной боли и различные эффекты хронической боли на гипоталамус и гипофиз, влияние хронической боли на надпочечники демонстрирует довольно устойчивую картину. На ранней стадии сильной хронической боли наблюдается гиперсекреция надпочечников с повышенной концентрацией кортизола в сыворотке. 1-5 Позже, низкие уровни кортизола в сыворотке крови возникают из-за подавления болью CRH и ACTH в гипоталамусе и гипофизе. 2,4,28,29,32,37 Неизвестно, насколько сильная хроническая боль подавляет CRH и ACTH в гипоталамусе и гипофизе, но это очевидно.
Для практикующего идея ясна. Сильная неконтролируемая острая или хроническая боль первоначально вызывает гиперсекрецию кортизола надпочечников, что приводит к повышению уровня в сыворотке крови, за которым позже следует подавление HPA, что приводит к низкой концентрации кортизола в сыворотке. Слишком высокие или слишком низкие концентрации кортизола в сыворотке являются биологическими маркерами, которые требуют агрессивного обезболивания для приведения уровня кортизола в нормальный диапазон (см. Таблицу 2).
Кого следует обследовать?
На сегодняшний день тестирование и заместительная терапия тестостероном являются единственными эндокринными мерами, которые в какой-либо степени появились в практике лечения боли. 54-56 Скрининг на кортизол должен быть рутинной мерой у любого пациента с хронической болью, который утверждает, что его или ее боль является постоянной или постоянной и достаточно сильной, чтобы требовать ежедневного лечения опиоидами. Пациенты, которые испытывают легкие или эпизодические формы хронической боли, демонстрируют нормальные иммунологические маркеры, такие как скорость оседания эритроцитов, и нуждаются только в неопиоидных препаратах, вероятно, будут поддерживать нормальную эндокринную функцию и нормальный уровень кортизола в сыворотке и не нуждаются в скрининге. 2,8,30-32,40,48
Пациенты с хронической болью, у которых, скорее всего, будет аномальная (высокая или низкая) концентрация кортизола в сыворотке, — это пациенты с центральной болью.Эта форма боли в последнее время получила название «мальдиния», поскольку боль является постоянной, не вызывается и не усиливается какими-либо стимулами, такими как движение, давление или стресс. Пациенты будут жаловаться на бессонницу и периодические приступы аллодинии (боль при легком прикосновении) и / или гипералгезию (сильная боль при надавливании).
Пациенты обычно жалуются на плохой контроль боли и сообщают, что им мало или совсем не помогают различные терапевтические методы, такие как неопиоидные препараты и физиотерапия.В случае сомнений настоятельно рекомендуется скрининг на кортизол в качестве дополнительного инструмента оценки к стандартному анамнезу и физикальному обследованию.
Пациентов, принимающих опиоиды, которые жалуются на плохой контроль боли, также следует обследовать, поскольку кортикоиды надпочечников необходимы для связывания опиоидных рецепторов и поддержания гематоэнцефалического барьера. 52,53 В редких случаях снижение уровня кортизола в сыворотке может быть опасным для жизни. Тяжелая гипокортизолемия ниже 1,0 мг / дл приведет к клинической картине, которая может включать гипотензию, замедленные движения и мышление, а также мышечное истощение (см. Таблицу 3).Пациент обычно сидит в довольно фиксированной позе, смотрит прямо перед собой и очень тихо говорит. Экстренное введение опиоидов для облегчения боли является необходимостью, и может потребоваться временная замена кортизола.
Когда следует обследовать пациентов?
Скрининг должен проводиться, как только вы определите, что пациент с хронической болью испытывает постоянную боль и плохо реагирует, если вообще не реагирует на некоторые стандартные обезболивающие. Любая задержка подвергает пациента риску гипер- и гипокортизолемии.
Рекомендуемый экран
Однократный тест на кортизол ранним утром — самый простой и практичный тест для большинства практикующих. Все сообщества в Соединенных Штатах, большие и маленькие, имеют лаборатории или станции для забора крови, которые могут выполнять или получать анализ на кортизол. По желанию практикующий врач может одновременно назначить другие эндокринные тесты, такие как сывороточный тестостерон, прегненолон или АКТГ, которые дадут более полную картину оси HPA пациента с болью. Также вполне допустимы анализ слюны и выполнение нескольких проверок, например, рано утром или поздно вечером.Если это сделает опытный врач, то небольшое изменение суточной секреции, такое как высокий уровень кортизола в сыворотке во второй половине дня, может указывать на необходимость улучшения контроля над болью. В таблице 2 показаны результаты 40 последовательных пациентов, прошедших скрининг на уровень кортизола. Эти пациенты описали свою боль как постоянную и инвалидизирующую и принимали низкие дозы опиоидов или вообще не принимали их.
Очень низкий уровень кортизола — Знак опасности
Пациент с очень низким уровнем кортизола, менее 1.0 мг / дл, может присутствовать в вегетативном, катаболическом состоянии. Это состояние может быть опасным для жизни, если не вводить немедленное обезболивание и временную кортикоидную поддержку. К сожалению, тяжелая гипокортизолемия может проявляться очень незаметно, и ее нельзя заподозрить. Фактически, эти пациенты могут первоначально создать впечатление, что они отказываются сотрудничать, немотивированы, находятся в депрессии, психотическом состоянии или ищут наркотики. Например, очень низкие уровни коркового вещества мешают мыслить, поэтому пациент может не отвечать быстро или даже разумно на вопросы практикующего врача. 57-61 Пациент может сидеть очень неподвижно, смотреть прямо перед собой и говорить почти неслышным тоном. Физический осмотр может выявить гипотонию, тахикардию и мышечное истощение. Возможно, произошла недавняя потеря веса.
Для эффективности опиоидов требуется адекватная концентрация кортизола в сыворотке крови, поскольку этот гормон помогает поддерживать гематоэнцефалический барьер и усиливает связывание рецепторов. 52,53 Пациент может воспринимать этот нейродефицит как потребность в большем количестве опиоидов.
Настройте в своей практике систему, чтобы как можно скорее просматривать отчеты лаборатории по кортизолу.Считайте концентрацию кортизола в сыворотке ниже 1,0 мг / дл как чрезвычайную ситуацию. Более чем в одном случае я пропустил тонкие признаки и симптомы гипокортизолемии во время анамнеза и физического состояния, и только после того, как лабораторный отчет оказался на моем столе, я понял, что у меня серьезная проблема. Следующий случай показателен и несколько унизителен.
Пример случая
29-летняя безработная медсестра была направлена по поводу плохого купирования боли из-за фибромиалгии.Во время первоначальной оценки она давала очень расплывчатые ответы на вопросы. Ее артериальное давление составляло 105/70 мм рт. Ст., А частота пульса — 110 ударов в минуту. Мое первое впечатление заключалось в том, что она была пациентом с депрессией, просто ищущим больше опиоидов. Я осознал, насколько далек от моего первоначального впечатления, пока ранний утренний анализ на кортизол не показал «менее 1,0 мг / дл». Пациента вызвали обратно в клинику, ему ввели 80 мг метилпреднизолона внутримышечно и начали принимать преднизолон 5 мг четыре раза в день в течение 2 недель.Дозировка ее опиоидов постепенно увеличивалась в течение 60 дней до такой степени, что ее депрессия исчезла, ее боль стала контролироваться, и она вернулась к работе. В течение 60 дней ее сывороточные концентрации кортизола были нормальными и колебались от 10 до 15 мг / дл.
Рецидивирующий высокий уровень кортизола
В прошлом веке Харви Кушинг, доктор медицины, описал серьезные медицинские осложнения, связанные с базофильными аденомами гипофиза и гиперкортизолемией. Хроническое воздействие избытка кортизола в сыворотке крови у пациентов с хронической болью не отличается от синдрома Кушинга и представляет собой один из самых серьезных рисков для здоровья, связанный с плохо леченной болью.У таких пациентов могут развиться любые классические осложнения синдрома Кушинга, включая гиперлипидемию, диабет, остеопению / остеопороз, разрушение зубов, увеличение веса и ухудшение психического состояния (см. Таблицу 4). 59-67
Важно знать, что гиперкортизолемия может быть перемежающейся и все же вызывать осложнения. Это не обязательно должно быть непрерывным. Частые обострения или приступы внезапной боли могут повышать уровень кортизола. 33,35 К сожалению, различные осложнения, которые может вызвать высокий уровень кортизола в сыворотке, имеют другие причины.Например, увеличение веса и диабет могут быть вызваны диетой и неспособностью двигаться. По этим причинам скрининг на кортизол в сыворотке может дифференцировать причинно-следственную связь, и его следует проводить периодически. Одно состояние, на которое я хочу обратить внимание, — это то, что я трагически наблюдал слишком много раз у пациентов с тяжелой хронической болью. При продолжительном воздействии гиперкортизолемии у этих пациентов может развиться остеопороз с позвоночником.
Пример случая
В 2001 году у 50-летней женщины с лицевыми невропатиями, вызванными травмой, уровень кортизола в сыворотке ранним утром составил 28 мг / дл.Повторный скрининг в течение 6 месяцев показал нормальную концентрацию кортизола в сыворотке. Следовательно, оригинальному экрану уделялось мало внимания. Пациентка не принимала большинство обезболивающих, предпочитая «заглушать» обострения. Повторный скрининг кортизола примерно через 3 года после первого скрининга также был повышен (25 мг / дл). Без предупреждения ее позвоночник разрушился примерно через 5 лет после первого теста на кортизол. Теперь ей потребовалось несколько операций на позвоночнике, включая слияние и установку стержня. Остеопороз был совершенно очевиден при сканировании костей.Сейчас она проходит курс профилактики остеопороза и строгий режим лечения, чтобы контролировать исходный уровень и приступы боли. Скрининг кортизола является обычным, и его уровни в пределах нормы.
Как часто следует проводить скрининг на кортизол ?
Я рекомендую каждые 90–120 дней, если у пациента когда-либо был ненормальный (высокий или низкий) экран. В противном случае это следует делать каждые 6-12 месяцев.
Опиоидное подавление кортизола
Опиоиды обычно, но не всегда, экономят кортизол у пациентов с хронической болью. 68,69 По неизвестным причинам опиоиды чаще всего снижают уровень тестостерона в сыворотке крови у пациентов с хронической болью. 54,56 Если у пациента, принимающего опиоиды, наблюдается низкий уровень кортизола, это обычно происходит из-за слишком низкой дозировки опиоидов, а не из-за подавления опиоидов. Однако, если пациент сообщает о хорошем контроле боли в то время, когда уровень кортизола в сыворотке низкий, возможно, придется заменить кортизол. Я успешно заменил кортизол биодоступным кортизоном, преднизоном и фторированными кортикоидами.Также рекомендуются добавки прегненолона, поскольку прегненолон является предшественником кортизола.
Депрессия и кортизол
Уровни кортизола в сыворотке крови могут быть высокими у пациентов с депрессией и без боли. 70,71 Взаимосвязь между болью, депрессией и высоким уровнем кортизола в сыворотке неясна и сложна, поскольку пациенты с тяжелой хронической болью неизменно сообщают о депрессии до тех пор, пока их боль не купируется. Если пациенты заявляют, что их боль плохо контролируется в то время, когда они демонстрируют высокий уровень кортизола, первое клиническое усилие должно заключаться в назначении большего количества обезболивающих.Если пациенты сообщают о хорошем контроле боли при высоком уровне кортизола, предположите депрессию и начните прием антидепрессанта. Кроме того, одновременное введение опиоидов и антидепрессантов часто является оптимальным и рекомендуемым подходом.
Следует ли сдавать анализ на другие гормоны?
Когда вы освоитесь со скринингом на кортизол, я рекомендую одновременно проверять и другие гормоны. Поскольку аномальный (высокий или низкий) уровень кортизола чреват множеством осложнений и опасностей для пациента, я рекомендую начать с кортизола.Помимо кортизола, эти эндокринные тесты могут дать вам дополнительную информацию о том, чрезмерно или недостаточно стимулирует хроническая боль гипоталамо-гипофизарно-надпочечниково-гонадную систему: CRH, ACTH, прегненолон, фолликулостимулирующий гормон (ФСГ), тестостерон и эстрадиол. . На сегодняшний день у меня недостаточно информации, чтобы давать четкие рекомендации. В практике обезболивания наша цель несколько отличается от цели эндокринолога, поскольку мы в первую очередь стремимся контролировать боль в надежде, что эндокринная система впоследствии нормализуется.Помимо кортизола, я считаю особенно полезным скрининг на прегненолон и тестостерон в сыворотке крови.
Прегненолон, предшественник кортизола, может быть еще лучшим биологическим маркером для контроля боли. Скрининг сыворотки тестостерона важен, так как низкие уровни приводят к плохому контролю боли, потере роста тканей, депрессии и потере либидо. 72,73
Резюме
Пациентам, которые жалуются на сильную хроническую боль, особенно когда она постоянная, инвалидизирующая и требующая опиоидов для контроля, следует проверять однократную концентрацию кортизола в сыворотке ранним утром.Неконтролируемая боль (острая и хроническая) изначально свидетельствует о высокой концентрации кортизола в сыворотке. Если боль была сильной и постоянной в течение длительного периода, может произойти подавление HPA, что приведет к низкой концентрации кортизола в сыворотке. Низкие концентрации кортизола в сыворотке ниже 1,0 мг / дл следует рассматривать как неотложную помощь, и введение кортикоидов в сочетании с сильным обезболиванием является целесообразным. Длительная высокая концентрация кортизола может вызвать все серьезные осложнения синдрома Кушинга, включая гипертонию, гиперлипидемию, диабет, остеопороз, снижение умственного развития и позвоночный коллапс.Для поддержания аномальных (высоких или низких) концентраций кортизола в сыворотке в нормальном диапазоне и минимизации осложнений гиперкортизолемии и гипокортизолемии часто требуется энергичное лечение боли. Кортизол в сыворотке следует рассматривать как важный биологический маркер для адекватного контроля боли.
Последнее обновление: 5 июня 2017 г.
.
Добавить комментарий