Воспаление лимфоузла на шее слева: купить лекарства по низким ценам в Москве
Лимфоузел на шее с левой стороны у взрослого увеличен: причины
Лимфатические узлы – неотъемлемая часть иммунной системы человека. Когда они поражаются, значит, в организм попала инфекция. Заболевание может быть односторонним. Если лимфоузел на шее с левой стороны у взрослого увеличен, это может свидетельствовать как и об обычной простуде, так и о более серьезной патологии. Поэтому, при обнаружении такого симптома, важно сходить к врачу и своевременно провести лечение.
Причины появления проблемы
Лимфоузел на шее с левой стороны у взрослого увеличен может быть вследствие:
- инфекционного заболевания;
- опухолевых образований;
- аллергии;
- снижения защитных сил организма.
В организм вредные бактерии проникают контактным или воздушно-капельным путем. Если иммунитет у человека сильный, размножаются они только в одном месте. Но, если защитные силы слабые, инфекция может распространиться по всему организму.
Увеличенный орган лимфатической системы не считается нормальным явлением. Так как физиологически он хорошо выполняет свои функции без увеличения. Проблема появляется, когда патологические агенты (бактерии и вирусы) бесконтрольно размножаются. Если повышается нагрузка на лимфоидную ткань, формируется патологическое состояние под названием лимфаденит.
Классификация патологии
В любом возрасте левосторонний лимфаденит может быть острым или хроническим. Острый появляется при получении травмы лимфатического узла или быстрого размножения бактерий и вирусов в кровотоке.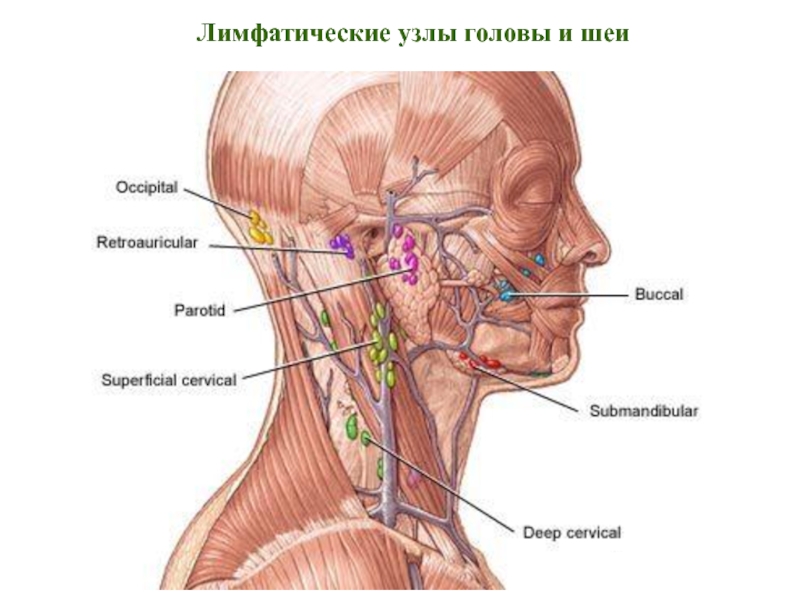
Учитывая характер протекающего внутри узла процесса, заболевание может быть:
- Катаральным, при котором орган лимфатической системы пропитывается плазмой крови.
- Гиперпластическим, узел увеличивается вследствие быстрого размножения в нем иммунных клеток.
- Гнойным, который может развиться только при бактериальном поражении лимфоузла. Если гной накапливается очень быстро, он может разойтись по всему организму. Если же вокруг него сформируется капсула, гнойные выделения спровоцируют абсцесс.

Симптоматика патологии
Боль в горле — сопутствующий симптом увеличения левого лимфоузла
Если с левой стороны на шее увеличился лимфоузел, он может сопровождаться и такими симптомами:
- болью;
- увеличением узла до размера с горошину или куриное яйцо;
- повышением температуры тела;
- головной болью;
- общим недомоганием;
- слабостью;
- першением в горле;
- покраснением кожи возле узла.
Если появились вышеперечисленные симптомы, то только консультация врача поможет выяснить причину увеличения левого шейного узла и своевременно провести необходимое лечение.
Диагностика
Для постановки правильного диагноза врач назначает пациенту сдать все нужные анализы, проверяет состояние лимфатического узла и общее самочувствие больного, при необходимости назначает сделать УЗИ, биопсию, рентген легких.
В чем опасность увеличения лимфоузлов
Увеличившийся лимфоузел только с левой стороны может указывать не только на осложнение после вирусной инфекции или простуды, но и на образование злокачественной опухоли. Такое состояние опасно для здоровья и жизни пациента, поэтому следует незамедлительно идти к врачу, даже если увеличенный узелок на шее не болит.
Такое состояние опасно для здоровья и жизни пациента, поэтому следует незамедлительно идти к врачу, даже если увеличенный узелок на шее не болит.
Когда следует срочно идти к врачу
Срочно необходимо получить консультацию специалиста в следующих ситуациях:
- увеличились не только шейные узлы слева, но и на других участках тела;
- воспаление в узле произошло не из-за простудного заболевания;
- лимфоузел с одной стороны сильно увеличился в сравнении с другой стороной;
- симптомы инфицирования пропали, а увеличенный орган лимфатической системы не уменьшается в течение двух недель и более.
При таких явлениях не стоит заниматься самолечением, а также надеяться, что проблема уйдет самостоятельно. Бездействие или неправильная тактика терапии может только усугубить болезнь.
Терапия заболевания
При назначении лечения увеличенного лимфоузла врач определяет причину такого состояния и то, когда пациент к нему обратился за медицинской помощью. Если пациент не затягивал, и пришел к врачу сразу же после обнаружения увеличенного узла на шее с левой стороны, то в 90% случаев вылечиться можно без проведения операции. Важно в течение двух недель строго следовать всем рекомендациям специалиста. Для терапии воспаления в узле назначается специальная мазь, уколы или таблетки. Форма препарата определяется с учетом причины появления воспаления в узле.
Если пациент не затягивал, и пришел к врачу сразу же после обнаружения увеличенного узла на шее с левой стороны, то в 90% случаев вылечиться можно без проведения операции. Важно в течение двух недель строго следовать всем рекомендациям специалиста. Для терапии воспаления в узле назначается специальная мазь, уколы или таблетки. Форма препарата определяется с учетом причины появления воспаления в узле.
Если увеличение лимфатического узла слева спровоцировано бактериями или нагноением, назначаются антибиотики. При накапливании гноя в большом количестве дополнительно проводят операцию.
В случае обнаружения инфекционного мононуклеоза, который и стал причиной левостороннего увеличения узла, врач назначает интерфероны: Виферон или Циклоферон, курсами вводят специфические иммуноглобулины согласно возрасту пациента.
Если орган лимфатической системы увеличился или воспалился из-за герпетической инфекции, врач назначает принимать Ацикловир в таблетках. При правильно поставленном диагнозе и своевременном проведении эффективного лечения, за короткий период времени можно успешно вылечить заболевание.
При правильно поставленном диагнозе и своевременном проведении эффективного лечения, за короткий период времени можно успешно вылечить заболевание.
Что делать если нет возможности попасть к врачу
Если временно нет возможности сходить к специалисту при обнаружении увеличенного лимфатического узла, следует самостоятельно оценить свое состояние:
- Важно разобраться, лимфоузел причиняет боль или просто стал большим. Если побаливает, возможно, проблема возникла из-за воспаления, если боль отсутствует – есть вероятность опухолевого поражения.
- Также следует обратить внимание, есть ли покраснение кожи над увеличенным лимфатическим узлом. Если краснота сопровождается болью, возможно, начал скапливаться гной в пострадавшей области. Из-за отсутствия своевременного лечения может появиться гнойное воспаление тканей, которое можно устранить только с помощью проведения операции. При первой возможности важно срочно сходить к врачу.
- Необходимо разобраться, увеличился орган лимфатической системы только с левой стороны или же и в других частях шеи тоже.
 Одиночный болезненный узел, скорее всего, сигнализирует о лимфадените. Безболезненность может указывать на образование опухоли в узле. Если же на шее воспаляется большое количество узлов, возможно в организме активно размножаются вирусы или бактерии или же формируется опухоль крови.
Одиночный болезненный узел, скорее всего, сигнализирует о лимфадените. Безболезненность может указывать на образование опухоли в узле. Если же на шее воспаляется большое количество узлов, возможно в организме активно размножаются вирусы или бактерии или же формируется опухоль крови.
При обнаружении увеличенного лимфатического узла слева важно не паниковать. Обнаруженная горошинка может и не быть увеличенным узлом. Его можно спутать с другими анатомическими образованиями или с кистой.
При выявлении увеличенного узла, важно учитывать и возраст пациента. У детей такое явление встречается вследствие инфекционных заболеваний, а у взрослых пожилого возраста – опухолевого образования.
Увеличенный лимфоузел в области шеи с левой стороны у взрослого может быть вызван разными причинами. В некоторых случаях можно обойтись без лечения. Но, чаще всего требуется проведение правильной терапии с целью избавления от проблемы.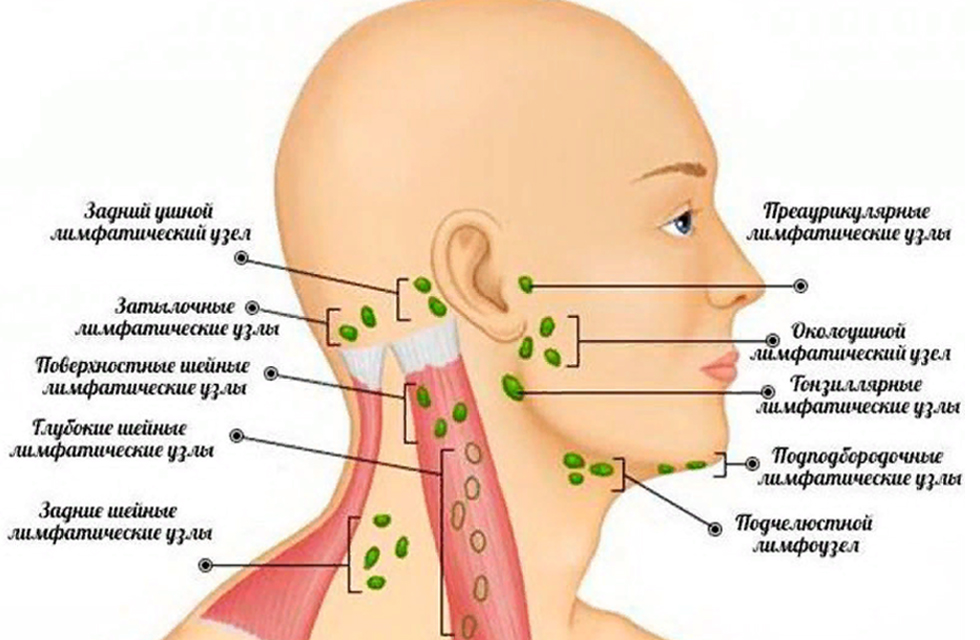
Причины воспаления лимфоузла под нижней челюстью и как лечить
Что делать при воспалении лимфоузла под челюстью?
Воспаление лимфоузла под челюстью возникает по нескольким причинам. Патология формируется при хронической бактериальной инфекции верхних дыхательных путей и ушной раковины.
У 20% пациентов иммунолога лимфоузел болит из-за глубокого, множественного кариеса. Для этих нозологических форм характерно постепенное развитие симптоматики. На начальных стадиях лимфаденит незначительный, поэтому может не прощупываться. Челюсть открывается, выраженного покраснения кожи не прослеживается. Такие признаки не дают сигнал человеку обратиться за врачебной помощью. Формируется хроническая поднижнечелюстная лимфаденопатия, для которой характерно умеренное увеличение узлов.
Внешние признаки инфекции околоушной области – покраснение кожи, нарушение мобильности нижней челюсти. Когда врач осматривает ротовую полость, он видит гиперемию слизистых оболочек. Из-за болевых ощущений человек не может полноценно принимать еду, возникают расстройства сна. Всех этих симптомов избегают начав лечение причины лимфаденопатии на стартовых этапах. Опасным проявлением ушной инфекции становятся абсцессы и гнойнички. На фоне ослабленного иммунитета бактерии проникают в другие ткани из первичного очага. К примеру, хронический отит сочетается с гайморитом.
Почему возникает
Встречаются генерализованные формы с распространенным лимфаденитом. На фоне односторонних изменений придаточных пазух носа или ушной раковины формируется увеличение узла слева или справа (в зависимости от локализации патологии). Рассматривая клиническую градацию лимфаденита, рационально разделить его на 2 формы: локальную и генерализованную. К последней относится лимфаденит в нескольких смежных областях: под челюстью и на шее. При локальной лимфаденопатии поражения узлов локализуются в 1–2 зонах.
Рассматривая клиническую градацию лимфаденита, рационально разделить его на 2 формы: локальную и генерализованную. К последней относится лимфаденит в нескольких смежных областях: под челюстью и на шее. При локальной лимфаденопатии поражения узлов локализуются в 1–2 зонах.
На характер патологического процесса влияет вид бактериальной инфекции – специфическая и неспецифическая. Лимфаденопатия обуславливается стрептококками, стафилококками, кишечной палочкой, энтеробактериями или пневмококком. Они провоцируют воспаление в ухе, носу, ротовой полости, горле. Источником хронического лимфаденита становится невылеченный кариес. Специфические инфекции приводят к выраженному увеличению лимфоузлов, повышенной температуре, генерализованному поражению нескольких органов. Так, при «свинке» (паротит) наблюдается увеличение лимфоидных образований половины лица, нижней челюсти, шейной области.
При токсоплазмозе лимфаденит становится первым признаком заражения. Других клинических симптомов после повреждений кожи домашними или бродячими животными (кошками) у человека не прослеживается. Заболевание не представляет опасности для здоровья, за исключением беременных. Если токсоплазмоз возникает в период вынашивания плода, он способен вызвать аномалии у ребенка. Опухоли — одно из опасных проявлений поднижнечелюстной лимфаденопатии. При злокачественном перерождении лимфоузел достигает крупных размеров. Гиперплазия лимфоидной ткани возникает постепенно или в течение нескольких недель, что зависит от злокачественности патологии.
Заболевание не представляет опасности для здоровья, за исключением беременных. Если токсоплазмоз возникает в период вынашивания плода, он способен вызвать аномалии у ребенка. Опухоли — одно из опасных проявлений поднижнечелюстной лимфаденопатии. При злокачественном перерождении лимфоузел достигает крупных размеров. Гиперплазия лимфоидной ткани возникает постепенно или в течение нескольких недель, что зависит от злокачественности патологии.
У большинства людей локальное воспаление лимфоузлов под челюстью возникает из-за кариеса. Для его устранения необходимо регулярно чистить зубы, соблюдать гигиену рта, вовремя посещать стоматолога. Обратите внимание – лимфаденит часто становится стартовым проявлением рака, поэтому требуется установление этиологии состояния.
Что делать
Исключите заболевания лимфоидной ткани, в этом поможет манипуляция под названием «биопсия лимфоузла». Она предполагает взятие частей ткани образования и дальнейшее микроскопическое исследование биоптата.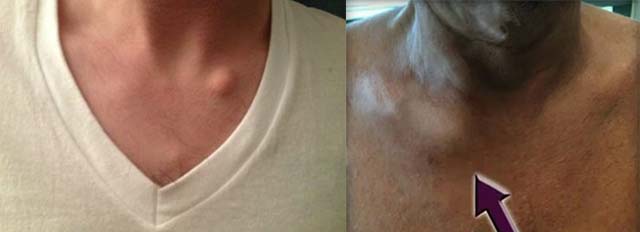 В нем обнаруживают лимфоциты, лейкоциты и бактерии, а также раковые клетки. Ищите мелкую опухоль, которая не обнаруживается клинически. Рационально проведение УЗИ, магнитно-резонансной томографии и других диагностических процедур. Если своевременно обнаружить и удалить локальную опухоль, можно сохранить или значительно продлить жизнь человеку.
В нем обнаруживают лимфоциты, лейкоциты и бактерии, а также раковые клетки. Ищите мелкую опухоль, которая не обнаруживается клинически. Рационально проведение УЗИ, магнитно-резонансной томографии и других диагностических процедур. Если своевременно обнаружить и удалить локальную опухоль, можно сохранить или значительно продлить жизнь человеку.
Лимфоузлы этой локализации на ранних стадиях инфекционного поражения:
- определяются пальпаторно;
- размером с зерна овса;
- подвижны и болезненны;
- сочетаются с повышением температуры;
- не затрудняют работу височно-нижнечелюстного сустава.
Локальный лимфаденит на фоне бактериальной инфекции протекает с симптомами интоксикации организма: общая слабость, недомогание, нарушение сна. Особенность поднижнечелюстных лимфоузлов при гнойном воспалении:
- болят в покое;
- движения височно-нижнечелюстного сустава ограничиваются из-за боли;
- сочетаются с покраснением кожи;
- болезненны при ощупывании.

При гнойной инфекции у человека повышается температура и активируются признаки интоксикации. Лимфаденит в сочетании с гнойной флегмоной характеризуется следующими симптомами:
- сильное распухание узлов;
- кожа под нижней челюстью становится бледная;
- воспалительный процесс распространяется на шею;
- температура достигает 40 градусов;
- ограниченность движения в височно-нижнечелюстном суставе.
Гнойная флегмона без лечения способна обусловить летальный исход за счет сепсиса (бактериального заражения крови). Наблюдается у пациентов с ослабленной иммунной системой.
Почему болит лимфоузел на шее слева под челюстью
Вероятны 3 причины:
Воспаление или распад окружающих тканей с наличием бактерий.
Патологический процесс в лимфатических узлах. Состояние возникает, когда образование не справляется с бактериальной инфекцией. Если микроорганизмы интенсивно размножаются, лимфоциты с ними не справляются. На начальных стадиях клетки лимфоидной системы мигрируют в очаг поражения из депо. Когда резервы заканчиваются, а воспаление прогрессирует, возникает хронический лимфаденит.
На начальных стадиях клетки лимфоидной системы мигрируют в очаг поражения из депо. Когда резервы заканчиваются, а воспаление прогрессирует, возникает хронический лимфаденит.
При опухолевом поражении образуется конгломерат (скопление) групп лимфоузлов.
При первичном осмотре лимфоидной ткани под челюстью врач предполагает характер патологии.
Пэт кт диагностика лимфомы в сети ядерных центров ПЭТ-Технолоджи
Лимфомы – злокачественные новообразования, исходящие из элементов лимфатических узлов (нодулярная форма) или лимфатической ткани вне их. Они составляют 5% от всех онкологических патологий. Своевременная диагностика лимфом очень важна не только в связи с высокой распространенностью – заболевание часто встречается у детей и взрослых от 3 до 40 лет, долгое время протекает без выраженных симптомов.
Виды, симптомы и локализация лимфом
Лимфомы разделяют на две большие группы: лимфома Ходжкина (около 60% от всех случаев) и неходжкинские лимфомы, которые являются более агрессивными, прогноз при них хуже. По степени злокачественности неходжкинские лимфомы разделяют на низкую, среднюю и высокую. Одним из самых злокачественных видов болезни является лимфома Беркитта, исходящая из B-лимфоцитов.
По степени злокачественности неходжкинские лимфомы разделяют на низкую, среднюю и высокую. Одним из самых злокачественных видов болезни является лимфома Беркитта, исходящая из B-лимфоцитов.
Заболевание может развиваться в любом органе или ткани, где есть лимфоидные клетки. В норме они находятся в лимфоузлах, миндалинах, вилочковой железе, селезенке, фолликулах тонкого кишечника, а также в экстралимфатических органах, не относящихся к лимфатической системе: головном, спинном и костном мозге, легких, матке, яичниках и яичках, почках, печени, желудке, толстом кишечнике, коже и костях.
Результаты ПЭТ/КТ-исследования. Слева: неходжкинская лимфома (поражение левой небной миндалины и селезенки, поражение лимфоузлов выше диафрагмы. Справа: ходжкинская лимфома (поражение лимфоузлов по обе стороны от диафрагмы, с тенденцией к слиянию в массивные конгломераты, наиболее крупные в подмышечной области слева и в лимфоузлах средостения справа. III стадия) На первой-второй стадии заболевания наблюдается ограниченное поражение лимфоузлов или одного экстралимфатического органа по одну сторону диафрагмы – мышечной перегородки между брюшной и грудной полостями. Как правило, самым первым симптомом лимфомы является увеличение лимфатических узлов. Биопсия пораженного лимфоузла и анализ на гистологию позволяют установить правильный диагноз.
Как правило, самым первым симптомом лимфомы является увеличение лимфатических узлов. Биопсия пораженного лимфоузла и анализ на гистологию позволяют установить правильный диагноз.
На третьей-четвертой стадии выявляется поражение лимфоузлов по обе стороны от диафрагмы и/или нескольких экстралимфатических органов. Пациент жалуется на симптомы, характерные для большинства онкологических болезней: апатию, усталость, похудение, а также на симптомы, связанные с поражением конкретного органа.
Для выбора адекватной терапии при лимфомах важно:
- комплексное обследование до начала терапии: определение вида, степени злокачественности и стадии болезни у пациента с поставленным диагнозом;
- своевременно контролировать эффективность терапии: на промежуточных этапах между курсами для определения эффективности выбранной схемы и своевременной корректировки плана лечения, а также после полного курса для определения риска рецидива или подтверждения ремиссии заболевания.

Наиболее информативным методом определения стадии и агрессивности заболевания является ПЭТ/КТ. КТ и МРТ также используют для диагностики, но с их помощью сложно отличить злокачественный процесс от доброкачественных изменений, а оценка распространенности процесса занимает больше времени, чем при ПЭТ/КТ.
Позитронно-эмиссионная томография позволяет провести анализ метаболических процессов в клетках. Злокачественные опухоли поглощают питательные вещества интенсивнее обычных, это значит, что они накапливают больше радиофармпрепарата и хорошо видны на снимках как участки яркого свечения. КТ и МРТ показывают только структурные изменения органов, объективно оценить функциональное состояние клеток этими методами невозможно.
ПЭТ/КТ всего тела у пациентов с лимфомами
Для обследования пациентов с лимфомами применяют ПЭТ/КТ всего тела с 18F-фтордезоксиглюкозой. Этот радиопрепарат распространяется по всем органам и тканям. За одно исследование врач получает изображение всех анатомических областей. Для достижения такого охвата при диагностическом КТ нужен анализ серии исследований различных областей тела, что увеличивает лучевую нагрузку на пациента.
ПЭТ/КТ при лимфомах применяют в следующих случаях:
- определение стадии опухолевого процесса и степени его распространенности;
- анализ эффективности лечения, в том числе на ранних этапах;
- уточнение прогноза заболевания;
- планирование лучевой терапии;
- определение лучшего участка для биопсии;
- диагностика рецидивов болезни.
По различным данным чувствительность ПЭТ/КТ диагностики может достигать 100% при диффузной В-крупноклеточной лимфоме, 98% при лимфоме Ходжкина и фолликулярной лимфоме, 67% при формах, поражающих зону мантии, 95% при миеломной болезни. Обследование наиболее результативно в случаях, когда клетки лимфомы характеризуются повышенной активностью, то есть при болезни Ходжкина и неходжкинских лимфомах высокой степени злокачественности.
Вы можете задать вопрос о применении ПЭТ/КТ-диагностикипри лимфоме нашим ведущим специалистам:
Абашин Сергей Юрьевич, д.м.н., профессор, врач-онколог, врач-химиотерапевт, г. Москва
Ручьева Наталья Александровна, к.м.н., зав. отделением радионуклидной диагностики, рентгенолог-радиолог, г. Москва
Иванников Виталий Валерьевич, руководитель направления «Лучевая диагностика», рентгенолог-радиолог, г. Москва
Первичная диагностика и определение стадии лимфом
В настоящее время лимфомы, особенно лимфома Ходжкина, относятся к злокачественным заболеваниям с хорошим прогнозом. После гистологической верификации диагноза нужно точно определить стадию и степень злокачественности заболевания. Для правильного выбора схемы химиотерапии надо знать, насколько опухоль распространилась по телу и лимфоузлам, а для назначения радиотерапии важно точное местоположение опухоли.
ПЭТ/КТ позволяет выявить злокачественные опухоли от 6 мм в диаметре и точно измерить метаболический размер очага.
Часто первичная диагностика проводится с помощью рентгенографии, УЗИ, КТ, МРТ, а схема лечения подбирается на основе количества и размера выявленных очагов. Вокруг злокачественных опухолей по мере ответа на лечение часто образуется соединительная ткань или происходит некроз опухолевых тканей из-за нарушения кровообращения. Такие процессы становятся причиной ошибок при анализе размеров очага – он кажется больше, чем есть на самом деле. Также КТ и МРТ могут пропустить новообразования в случаях, когда патологический процесс происходит на клеточном уровне, и структура органа или лимфоузла визуально не изменяется.
ПЭТ/КТ позволяет выявить злокачественные опухоли от 6 мм в диаметре и точно измерить метаболический размер очага. На снимке видны активные злокачественные клетки, а соединительная ткань почти не отличается от здоровых участков, так как не поглощает радиофармпрепарат.
ПЭТ/КТ для анализа эффективности лечения
Проведение ПЭТ/КТ-исследования, г. МоскваДля анализа эффективности лечения лимфомы важно оценить скорость реакции опухоли на терапию. Если количество активных клеток в очагах снижается до минимума или они исчезают полностью – это считается полным метаболическим ответом. У пациентов с таким ответом в короткие сроки (после 2-3 курса) наблюдаются более длительные ремиссии. В противном случае, когда число активных клеток не уменьшается или растет – пациенту требуется коррекция схемы лечения.
С помощью КТ или МРТ сложно подтвердить или опровергнуть достижение ремиссии, в 30-60% случаев устанавливают неверный диагноз. Дело в том, что на месте опухолевого очага у ряда пациентов остается соединительная ткань, лимфоузлы могут замещаться ей полностью (фиброз). Участки фиброза при КТ или МРТ исследовании видны как структурное изменение органа. Только позитронно-эмиссионная томография помогает увидеть, остались ли в таких очагах активные злокачественные клетки.
В результате ПЭТ/КТ позволяет повысить эффективность лечения и улучшить прогноз:
- своевременный перевод пациентов, опухоль которых не реагирует на лечение, на высокодозную химиотерапию или назначение им лучевой терапии повышает шансы на выживание;
- снижение интенсивности терапии, отказ от высоких доз химиопрепаратов или лучевого лечения у пациентов с ремиссией уменьшает риск осложнений и увеличивает выживаемость в долгосрочной перспективе.
Цены на ПЭТ/КТ исследование в Москве
Цены на позитронно-эмиссионную томографию в Москве зависят от вида исследования. Стоимость вы можете уточнить по телефону круглосуточной информационно-справочной службы или посмотреть в прайс-листе.
Федеральная сеть центров ядерной медицины «ПЭТ-Технолоджи» оказывает пациентам диагностическую и лечебную помощь в соответствии с международными стандартами качества. Целесообразность проведения ПЭТ/КТ в каждом конкретном случае заболевания лимфомой определяет врач-гематолог. Наши центры в Москве и других городах оснащены современным оборудованием для ПЭТ/КТ диагностики, в штате работают квалифицированные врачи-радиологи, прошедшие стажировку в ведущих медицинских клиниках и диагностических учреждениях России и мира.
почему он может болеть слева или справа, симптомы и лечение
Лимфатическая система человеческого организма – это особая система, обеспечивающая защиту клеток от вредных веществ и микроорганизмов. Также, через нее к органам подаются необходимые для жизни вещества и отводятся продукты жизнедеятельности. По сути, лимфатическая система является первым рубежом обороны. Она сдерживает патологические процессы, давая организму время на запуск иммунитета.
Иногда лимфатическая система не справляется с бактериями. Тогда может развиться воспаление лимфатических узлов.
Сегодня мы поговорим о том, почему болят лимфоузлы под челюстью справа и слева, а также о способах их лечения.
Почему воспаляются лимфоузлы под челюстью?
У подавляющего большинства пациентов причиной воспаления лимфатических узлов является бактериальная инфекция. Чаще всего она приходит из воспаленных верхних дыхательных путей или ушной раковины.
По мнению врачей, примерно у 5-й части всех пациентов лимфатические узлы на шее болят из-за запущенного кариеса или зубного абсцесса.
Такое воспаление носит название лимфаденит. На начальных стадиях это заболевание развивается постепенно. Симптомов практически нет. Пациент даже не может прощупать лимфатические узлы под кожей. Слизистые оболочки рта не гиперемированны. Рот открывается без всяких проблем.
Как правило, на небольшое недомогание люди не обращают внимания. И совершенно напрасно. Если не обратиться к врачу, то позднее не стоит удивляться, что болит лимфоузел на шее справа под челюстью. Лимфаденит переходит в хроническую стадию.
При хронической лимфаденопатии пациент уже может пальцами нащупать зону воспаления. При пальпации болит лимфоузел. Он имеет плотную консистенцию и достаточно подвижен. Кроме того, могут проявляться следующие внешние признаки патологии:
- Покраснение кожи в области воспаления.
- Ограничение подвижности нижней челюсти.
- Слизистые оборочки рта становятся красными.
- Человек испытывает боль при глотании и приеме пищи.
- В некоторых случаях пациенту сложно говорить.
Всех этих проявлений можно было бы избежать, если бы пациент вовремя обратился к врачам при появлении первых признаков патологии.
Не стоит думать, что лимфаденит проходит бесследно. Это заболевание довольно часто вызывает довольно серьезные осложнения: абсцессы и гнойники окружающих тканей. А поскольку в процесс вовлечена лимфатическая система, то продукты распада могут достигнуть жизненно важных органов и спровоцировать сбои в их работе.
Формы лимфаденита
Лимфатические узлы под нижней челюстью редко воспаляются поодиночке. Чаще всего врачам приходится лечить генерализованные формы заболевания. Болеть лимфоузел на шее слева под челюстью или справа может только в том случае, если первоначально воспалительный процесс зародился в придаточных пазухах носа или в ушной раковине.
Таким образом, по локализации процесса различают 2-е формы этого заболевания:
- Локальную.
- Генерализованную.
При генерализованной форме заболевания лимфоузлы воспаляются не только под нижней челюстью, но и на шее.
При локальном лимфадените воспалительный процесс локализуется в одном, реже двух местах.
По характеру течения эта болезнь имеет хроническую и острую формы. Хроническая форма лимфаденита отличается от острой отсутствием гнойной трансформации лимфы, меньшей скоростью развития и менее яркой симптоматикой.
В зависимости от вида бактериальной инфекции болезнь делят на 2-а вида:
- Специфическая.
- Неспецифическая.
Чаще всего развитие болезни провоцируют неспецифические бактериальные агенты:
- Стрептококки.
- Стафилококки.
- Энтеробактерии.
- Пневмококки.
Изначально они вызывают воспалительный процесс во рту, нос или ухе, который затем довольно быстро переходит на лимфатические узлы.
Специфические инфекционные агенты гораздо реже становятся причиной развития лимфаденита. К ним относятся: паротит и токсоплазмоз.
При паротите лимфоузлы на шее и под нижней челюстью значительно увеличиваются. Это даже может приводить к деформации контуров лица.
При токсоплазмозе, воспаление лимфатических узлов – первый признак заболевания.
Стоит отметить, что токсоплазмоз – неопасное заболевание для людей. Болит лимфоузел на шее под челюстью при этой патологии совсем недолго. Эта болезнь может представлять опасность только для беременных женщин, поскольку токсоплазма способна вызывать патологии внутриутробного развития у плода.
Наиболее опасным считается перерождение лимфаденита в злокачественную опухоль. Причем лимфоузлы в этом случае могут достигать очень больших размеров.
Опухолевое разрастание лимфатических тканей происходит достаточно медленно. Поэтому при своевременном обращении к врачам пациенту удается сохранить жизнь и здоровье.
Виды боли при воспалении лимфоузлов
Лимфатическая система сама по себе очень устойчива к болезнетворным бактериям. Если она воспалилась, то это свидетельствует о сбое в ее работе.
После инфицирования внутри узла начинают активно размножаться лимфоциты. Эти клетки сразу же включаются в борьбу с инфекционными агентами. Собственно, увеличение лимфатического узла, локальное повышение температуры и боль – проявления этой борьбы.
При воспалении лимфоузлов боль может быть самой разной. Врачи выделяют следующие виды боли:
- Слабая болезненность. Она проявляется, если только надавить пальцем на лимфатический узел. При слабой боли отека слизистых, покраснения и локальной гипертермии не наблюдается.
- Боль в состоянии покоя. Она может проявляться как сама по себе, так и при пальпации. При этом лимфатический узел значительно прибавляет в размерах и приводит к выпячиванию расположенного над ним участка кожи. При такой боли у пациента может наблюдаться повышение температуры тела.
- Сильная болезненность. Она появляется, когда у больного начинается нагноение лимфоузла. Пациент испытывает болезненные ощущения как в состоянии покоя, так и при любом механическом воздействии на очаг воспаления. У него отмечается общее недомогание.
При любых признаках лимфаденита нужно незамедлительно обращаться к врачу. Пытаться лечить эту болезнь самостоятельно очень опасно не только для здоровья, но и для жизни.
Диагностика патологии
Для постановки диагноза врач исследует нижние подчелюстные лимфатические узлы. Для этого пациенту назначаются следующие процедуры:
- Взятие пробы крови из пальца для общего анализа.
- Забор крови из вены для биохимического анализа и для исключения сифилиса, вирусного гепатита и ВИЧ.
- При необходимости врач делает биопсию клеток лимфатического узла. Полученный материал отправляется в лабораторию для выявления природы патологии. Нередко этот метод исследования позволяет выявить злокачественную опухоль на самой ранней стадии развития.
- Рентгенограмму. Она позволяет оценить состояние органов грудной клетки пациента, если в качестве первоисточника лимфаденита подозревается одно из легочных заболеваний.
- Компьютерная томография. К этому виду исследования прибегают только в том случае, если есть подозрение на развитие злокачественного новообразования.
- Бактериологический посев. Он позволяет определить устойчивость инфекционного агента к определенным антибиотикам.
Лечение воспаленных лимфоузлов на шее под челюстью
К лечению лимфаденита нужно подходить комплексно. Врачи сами определяют подходящую методику. В зависимости от характера, формы и тяжести заболевания может быть назначено как терапевтическое, так и хирургическое лечение. Также, допускается терапия народными средствами. Однако, в последнем случае нужно помнить о том, что народная медицина может использоваться как дополнительное лечение, но не выступать в роли основного.
Терапевтические методы
Терапия при воспалении лимфоузлов под челюстью справа или слева заключается в следующем:
- Полоскание рта жидкостью Бурова. Это антисептическое средство, обладающее вяжущим, антибактериальным и противовоспалительным эффектом.
- Полоскание ротовой полости солевыми растворами. Они очень помогают, если лимфоузлы начали болеть на фоне воспаления гланд.
- Антибактериальные препараты: Цефлаксин, Амоксиклав, Цефуроксим. Эти препараты пациент должен принимать под наблюдением врача.
При воспалении лимфатических узлов пациенту требуется полный покой, поэтому лечение возможно только в условиях стационара. При проявлении таких симптомов, как боль и температура пациенту выписывают симптоматические препараты.
Хирургическое лечение
К оперативному вмешательству доктора прибегают, когда антибактериальная терапия не дает должного эффекта или начинается нагноение. Заключается операция во вскрытии очага воспаления и эвакуации гнойного экссудата. После антисептической обработки рану ушивают временно оставляя в ней резинку дренажа.
Как правило, после операции пациенты очень быстро идут на поправку.
Рецепты народной медицины
Их можно использовать для поддержки внутренних ресурсов организма и ослабления симптомов заболевания. Также, существуют народные рецепты, помогающие очистить лимфу.
Используя народные методы лечения, следует помнить о том, что при воспалении лимфоузлов любые теплые компрессы запрещены. Тепло может спровоцировать бурное развитие воспалительного процесса. Кроме того, народная медицина ни в коем случае не должна подменять медикаментозную терапию.
- Настойка эхинацеи. 15 капель этой настойки нужно растворить в 100 мл теплой воды. Полученным раствором следует полоскать рот.
- Настойка из корня солодки. Перед употреблением столовую ложку этого средства нужно разбавить в стакане теплой воды. Принимать настойку следует натощак. Вкус у нее отвратительный, зато она прекрасно чистит лимфу.
- Почистить лимфатическую систему также можно с помощью свежевыжатых соков апельсина, лимона и грейпфрута. Их нужно смешать в равных пропорциях и выпить натощак.
Для устранения признаков воспаления можно использовать аптечные сборы из лекарственных трав.
Заключение
Даже при самой незначительной боли в лимфатических узлах на шее и под нижней челюстью нужно сразу идти к врачу, ведь сигнал, свидетельствующий о том, что в организме не все в порядке. Если проигнорировать эти симптомы, то медикаментозной терапией не обойтись. Пациенту придется перенести хирургическую операцию.
Опухшая железа с левой стороны шеи.
Привет, ребята,
Во-первых, хочу вас заверить, что это положительный пост :). Я просто создал учетную запись для всех, кто постоянно гулит симптомы и беспокоится о каких-либо железах и т. Д.
4 недели назад сегодня я заметил шишку размером с горошину на левой стороне шеи, я страдаю от беспокойства о здоровье, поэтому я плакал беспокойство о худшем случае и тот факт, что у меня есть сын, которому 21 месяц. Я был одержим поиском в Google «шишка на шее», хотя на самом деле она была такой маленькой, и все, что я мог видеть, было Раком.Я думал, что дам ему 4 недели, что рекомендуется, и в течение этого времени он будет опухать, а затем опускаться, а в понедельник он снова опух, поэтому я испугался, мне сделали кровь и обследовали, и все в порядке. У меня псориаз в нижней части линии волос, который обостряется, если я испытываю стресс, недомогание или просто постоянно. Если я использую свое лечение, оно проходит, но только временно. Во всяком случае, пока я ждал пару дней результатов, я подумал, что начну использовать свое лечение для кожи головы (псориаз у меня был с тех пор, как я учился в начальной школе, мне сейчас 26).И за ночь моя железа буквально почувствовала себя пятном, она была такой маленькой. Мораль этой истории в том, что я настолько виноват в том, что был бородавкой от беспокойства, и я искал и искал в Google, убеждая себя в худшем. Чего я так и не смог найти, так это, может быть, какой может быть железа, если она просто опухла из-за инфекции, поэтому я просто сообщу вам, моя, вероятно, теперь меньше горошины, но стала такой же большой, как одна, чувствует себя мягкой, сдвинется, если я надавлю на нее и болит после того, как я его ткнул. Пожалуйста, воздержитесь от подталкивания, так как это ухудшает ситуацию ха! Врач также сказал, что там, где мой псориаз постоянно присутствует, моя железа может быть просто реактивной железой, которая будет подниматься и опускаться в зависимости от настроения моего псориаза.Таким образом, для тех, кто читает это, легче сказать, чем сделать, но постарайтесь не подталкивать, постарайтесь не гуглить, дайте ему 4-6 недель, затем просто позвоните своему врачу, и, скорее всего, он просто реагирует на инфекцию. С любовью ко всем, кто находится / был в одной лодке со мной, ожидая испытаний или борясь с раком ***. Вы все великолепны, и я рад ответить на любые вопросы или опасения по поводу моего опыта за последние 4 недели xxx
Лимфаденопатия: дифференциальная диагностика и оценка
ROBERT FERRER, M.D., M.P.H., Центр медицинских наук Техасского университета в Сан-Антонио, Сан-Антонио, Техас
Am Fam Physician. 15 октября 1998 г .; 58 (6): 1313-1320.
Хотя обнаружение лимфаденопатии иногда вызывает опасения по поводу серьезного заболевания, у пациентов, наблюдаемых в учреждениях первичной медико-санитарной помощи, это обычно является результатом доброкачественных инфекционных заболеваний. Большинству пациентов можно поставить диагноз на основании тщательного анамнеза и физического обследования. Локализованная аденопатия должна побуждать к поиску соседнего преципитирующего поражения и обследованию других узловых областей, чтобы исключить генерализованную лимфаденопатию.Обычно лимфатические узлы более 1 см в диаметре считаются аномальными. Надключичные узлы вызывают наибольшее беспокойство при злокачественных новообразованиях. Период наблюдения от трех до четырех недель целесообразен для пациентов с локализованными узлами и доброкачественной клинической картиной. Генерализованная аденопатия всегда требует дальнейшего клинического исследования. Когда показана биопсия узла, эксцизионная биопсия наиболее аномального узла лучше всего позволит патологу установить диагноз.
Причина лимфаденопатии часто очевидна: например, ребенок с болью в горле, болезненными шейными узлами и положительным экспресс-тестом на стрептококк, или пациент с инфекцией руки и подмышечной лимфаденопатией.В остальных случаях диагноз менее ясен. Лимфаденопатия может быть единственным клиническим проявлением или одним из нескольких неспецифических результатов, а обнаружение опухших лимфатических узлов часто поднимает призрак серьезного заболевания, такого как лимфома, синдром приобретенного иммунодефицита или метастатический рак. Задача врача — эффективно отличить нескольких пациентов с серьезными заболеваниями от многих пациентов с самоограничивающимся заболеванием. В этой статье рассматривается оценка пациентов с центральным клиническим проявлением лимфаденопатии, с акцентом на выявление пациентов с серьезным заболеванием.
Определение
В теле примерно 600 лимфатических узлов, но у здоровых людей обычно пальпируются только те, которые находятся в поднижнечелюстной, подмышечной или паховой областях.1 Лимфаденопатия — это узлы аномального размера, плотности или количества. Существуют различные классификации лимфаденопатии, но простая и клинически полезная система — классифицировать лимфаденопатию как «генерализованную», если лимфатические узлы увеличены в двух или более несмежных областях, или как «локализованные», если поражена только одна область.При постановке дифференциального диагноза важно различать локализованную и генерализованную лимфаденопатию. У пациентов первичной медико-санитарной помощи с необъяснимой лимфаденопатией примерно у трех четвертей пациентов будет локализованная лимфаденопатия и у одной четверти — генерализованная лимфаденопатия (Рисунок 1) .2,3
Просмотр / печать Рисунок
Рисунок 1.
Представление лимфаденопатии по анатомическому участку (в процентах).
РИСУНОК 1.
Представление лимфаденопатии по анатомической локализации (в процентах).
Эпидемиология
Наше понимание эпидемиологии лимфаденопатии в семейной практике ограничено нехваткой соответствующей литературы. Только одно исследование4 дает надежные популяционные оценки. Результаты этого голландского исследования показали, что ежегодная заболеваемость необъяснимой лимфаденопатией среди населения в целом составляет 0,6 процента. Из 2556 пациентов в исследовании, которые обратились к семейным врачам с необъяснимой лимфаденопатией, 256 (10 процентов) были направлены к узкому специалисту, а 82 (3.2 процента) потребовалась биопсия, но только у 29 (1,1 процента) была злокачественная опухоль.
Столь низкая распространенность злокачественных новообразований подтверждается результатами двух серий случаев2,3 из отделений семейной практики в США, в которых ни у одного из 80 пациентов и у трех из 238 пациентов с необъяснимой лимфаденопатией не было диагностировано злокачественное новообразование. Напротив, распространенность злокачественных новообразований при биопсиях лимфатических узлов, выполняемых в специализированных центрах, составляет от 40 до 60 процентов 5, статистика, которая вошла во многие учебники (например,g., «Однако у лиц старше 30 лет лимфаденопатия возникает из-за доброкачественного процесса только в 40 процентах случаев» 6). Такие утверждения переоценивают вероятность злокачественного новообразования у пациентов с лимфаденопатией, поскольку они исключают 97 процентов пациентов с лимфаденопатией, которым не проводится биопсия. В учреждениях первичной медико-санитарной помощи пациенты в возрасте 40 лет и старше с необъяснимой лимфаденопатией имеют около 4 процентов риска рака по сравнению с 0,4 процента риска у пациентов моложе 40 лет.4
Диагностический подход к лимфаденопатии
Алгоритм на рисунке 2 обеспечивает диагностическую основу для оценки лимфаденопатии. Алгоритм подчеркивает, что тщательный сбор анамнеза и физикальное обследование являются основой оценки. В большинстве случаев тщательный сбор анамнеза и физикальное обследование позволяют определить легко диагностируемую причину лимфаденопатии, такую как инфекция верхних дыхательных путей, фарингит, пародонтоз, конъюнктивит, лимфаденит, опоясывающий лишай, укусы насекомых, недавняя иммунизация, болезнь кошачьих царапин или дерматит. , и дальнейшая оценка не требуется (см. «диагностическую» ветвь алгоритма).
Просмотр / печать Рисунок
РИСУНОК 2.
Алгоритм оценки пациента с лимфаденопатией. (ВИЧ = вирус иммунодефицита человека; общий анализ крови = общий анализ крови; PPD = производное очищенного белка; RPR = быстрый плазменный реагин; ANA = антинуклеарное антитело; HBsAg = поверхностный антиген гепатита B)
РИСУНОК 2.
Алгоритм для оценка пациента с лимфаденопатией. (ВИЧ = вирус иммунодефицита человека; общий анализ крови = общий анализ крови; PPD = производное очищенного белка; RPR = быстрый плазменный реагин; ANA = антинуклеарные антитела; HBsAg = поверхностный антиген гепатита B)
В других случаях окончательный диагноз не может быть поставлен на только на основании анамнеза и физического осмотра; однако клиническая оценка может убедительно указать на конкретную причину.Подтверждающее тестирование должно быть выполнено, чтобы правильно определить болезнь пациента (см. «Суггестивную» ветвь алгоритма).
У части пациентов будет либо необъяснимая лимфаденопатия после первоначальной клинической оценки, либо предположительный диагноз, который будет поставлен в «диагностической» или «предполагающей» ветвях алгоритма и не подтвержден результатами тестов или клиническим течением. У пациентов с необъяснимой локальной лимфаденопатией и обнадеживающей клинической картиной перед биопсией уместен период наблюдения от трех до четырех недель.Пациентам с локальной лимфаденопатией и тревожной клинической картиной или пациентам с генерализованной лимфаденопатией потребуется дальнейшая диагностическая оценка, которая часто включает биопсию (см. «Необъяснимую» ветвь алгоритма). Тонкоигольная аспирация иногда рассматривается как альтернатива эксцизионной биопсии, но часто дает большое количество недиагностических результатов из-за небольшого количества полученной ткани и невозможности исследовать архитектуру железы.7 Кроме того, может существовать некоторый риск формирование синусового тракта в зависимости от основной патологии.8
История болезни
Врач должен учитывать четыре ключевых момента при составлении истории болезни пациента.1 Во-первых, существуют ли локализующие симптомы или признаки, указывающие на инфекцию или новообразование в конкретном месте? Во-вторых, существуют ли такие конституциональные симптомы, как лихорадка, потеря веса, усталость или ночная потливость, которые указывают на такие расстройства, как туберкулез, лимфома, коллагеновые сосудистые заболевания, нераспознанная инфекция или злокачественное новообразование? В-третьих, существуют ли эпидемиологические признаки (таблица 1), такие как профессиональные воздействия, недавние поездки или поведение с высоким риском, которые указывают на конкретные расстройства? В-четвертых, принимает ли пациент лекарство, которое может вызвать лимфаденопатию? Известно, что некоторые лекарства вызывают лимфаденопатию (например,g., фенитоин [дилантин]), в то время как другие, такие как цефалоспорины, пенициллины или сульфаниламиды, с большей вероятностью вызывают синдром, подобный сывороточной болезни, с лихорадкой, артралгиями и сыпью в дополнение к лимфаденопатии (Таблица 2).
Просмотреть / распечатать таблицу
ТАБЛИЦА 1Эпидемиологические ключи к диагностике лимфаденопатии
| Воздействие | Диагноз | |||
|---|---|---|---|---|
Общие | Cat Scratch | , токсоплазмоз|||
Недоваренное мясо | Токсоплазмоз | |||
Укус клеща | Болезнь Лайма, туляремия | |||
Цитомегаловирус, ВИЧ | ||||
Сексуальное поведение высокого риска | ВИЧ, сифилис, вирус простого герпеса, цитомегаловирус, инфекция гепатита B | |||
ВИЧ, эндокардит, гепатит B инфекция | ||||
Профессиональная | ||||
Охотники, звероловы | Туляремия | |||
Рыболовные хозяйства Eongry | ||||
Связанные с путешествиями | ||||
Аризона, южная Калифорния, Нью-Мексико, западный Техас | Кокцидиоидомикоз | |||
Юго-западная чума05 | Юго-запад США03 | Юго-восток или центральная часть США | Гистоплазмоз | |
Юго-Восточная Азия, Индия, север Австралии | Тиф | |||
| Центральная или Западная Африка n трипаносомоз (сонная болезнь) | ||||
Центральная или Южная Америка | Американский трипаносомоз (болезнь Шагаса) | |||
Восточная Африка, Средиземноморье, Китай, Латинская Америка | Кала-азар (Кала-азар) лейшманиоз) | |||
Мексика, Перу, Чили, Индия, Пакистан, Египет, Индонезия | Брюшной тиф | |||
Эпидемиологические ключи к диагностике лимфаденопатии
Общие
Кошка
Болезнь кошачьих царапин, токсоплазмоз
Недоваренное мясо
02
Туберкулез
Туберкулезный аденит
Недавнее переливание или пересадка крови
Цитомегаловирус, ВИЧ
, вирус герпеса высокого риска, сексуальное поведение с высоким риском03
Внутривенное употребление наркотиков
ВИЧ, эндокардит, инфекция гепатита В
Профессиональные
Рыбаки, торговцы рыбой, рабочие бойни
Эризипелоид
Путешествие
Аризона, южная Калифорния, Нью-Мексико, западный Техас
c
Юго-запад США
Бубонная чума
Юго-восток или центральная часть США
Гистоплазмоз
Южная Австралия 9105 9105
Северная Азия, Индия 9105 Северная Азия, Индия
Центральная или Западная Африка
Африканский трипаносомоз (сонная болезнь)
Центральная или Южная Америка
Американский трипаносомоз (болезнь Шагаса)
Восточная Африка , Латинская Америка
Кала-азар (лейшманиоз)
Мексика, Перу, Чили, Индия, Пакистан, Египет, Индонезия
Брюшной тиф
Просмотр / печать таблицы ТАБЛИЦА 2 Аллопуринол (цилоприм) Атенолол (тенормин) Каптоприл (капозид) Золото Гидралазин (Апресолин) Пенициллин Фенитоин (Дилантин) Хинидин Сульфаниламиды Сулиндак (клинорил) Лекарства, которые могут вызывать лимфу фаденопатия
ТАБЛИЦА 291 91 91 91 ) Лекарства, которые могут вызывать лимфуриоз
0
0
0 9 Лимфаденопатия
Атенолол (тенормин)
Каптоприл (капозид)
Карбамазепин (тегретол)
Цефалоспорины
22222)
Пенициллин
Фенитоин (Дилантин)
Примидон (Мизолин)
Квриметамин
03
020
Сульфаниламиды
Сулиндак (клинорил)
Физикальное обследование
При локализации лимфаденопатии врач должен осмотреть область, дренированную узлами, на предмет наличия инфекции, кожных повреждений или опухолей (Таблица 3).Другие узловые участки также следует тщательно исследовать, чтобы исключить возможность генерализованной, а не локальной лимфаденопатии. Это важный аспект обследования, так как исследование врачей первичного звена показало, что генерализованная лимфаденопатия выявлялась только у 17 процентов пациентов, у которых она присутствовала.9 Тщательная пальпация подчелюстных, передних и задних шейных, надключичных, подмышечных. и паховые узлы могут быть выполнены за короткое время и позволят выявить пациентов с генерализованной лимфаденопатией.
Просмотр / печать таблицы
ТАБЛИЦА 3Группы лимфатических узлов: расположение, лимфодренаж и выборочный дифференциальный диагноз
| Расположение | Лимфатический дренаж | Причины | ||
|---|---|---|---|---|
Подчелюстной | Подчелюстной03 подчелюстная железа, губы и рот, конъюнктиваИнфекции головы, шеи, пазух, ушей, глаз, волосистой части головы, глотки | |||
Подбородочная | Нижняя губа, дно, кончик языка, кожа щеки | Синдромы мононуклеоза, вирус Эпштейна-Барра, цитомегаловирус, токсоплазмоз | ||
Яремная венец | Язык, миндалина, ушная раковина, околоушная железа | Кожа головы и шеи, кожа рук и груди als, грудная клетка, шейные и подмышечные узлы | Туберкулез, лимфома, злокачественные новообразования головы и шеи | |
Подзатылочный | Скальп и голова | Местная инфекция | ||
Преаурикулярная | Веки и конъюнктива, височная область, ушная раковина | 002 Наружный правый слуховой канал3 | Средостение, легкие, пищевод | Рак легкого, забрюшинного или желудочно-кишечного тракта |
Левый надключичный узел | Грудная клетка, нижнечелюстная кишка 003 Торакальная или заднегрудная область r, бактериальная или грибковая инфекция | |||
Подмышечная | Рука, грудная стенка, грудь | Инфекции, болезнь кошачьих царапин, лимфома, рак груди, силиконовые имплантаты, бруцеллез, меланома | Локтевой аспект предплечья и кисти | Инфекции, лимфома, саркоидоз, туляремия, вторичный сифилис |
Паховая область | , мошонка, ягодичная кишка, мошонка нижняя брюшная стенка, нижний анальный канал | Инфекции голени или стопы, ЗППП (e.g., вирус простого герпеса, гонококковая инфекция, сифилис, шанкроид, паховая гранулема, венерическая лимфогранулема), лимфома, злокачественные новообразования органов малого таза, бубонная чума | ||
| Местоположение | Лимфодренаж | Причины | ||
Поднижнечелюстной | Язык, подчелюстная железа, губы и рот, конъюнктивы | Инфекции головы, глаз, пазух, ушей, глотки, шеи, пазух | ||
Подбородочный | Нижняя губа, дно рта, кончик языка, кожа щеки | Синдромы мононуклеоза, вирус Эпштейна-Барра, цитомегаловирус, токсоплазмосисс | Органический фарингит мс, краснуха | |
Задний шейный отдел | Кожа головы и шеи, кожа рук и грудных мышц, грудная клетка, шейные и подмышечные узлы | Туберкулез, лимфома 02 | Злокачественная опухоль головы и шеиКожа и голова | Местная инфекция |
Заушник | Внешний слуховой проход, ушная раковина, скальп | Местная инфекция | Наружный слуховой проход | |
Правый надключичный узел | Средостение, легкие, пищевод | Рак лёгкого, забрюшинного пространства r узел | Грудь, брюшная полость через грудной проток | Лимфома, рак грудной клетки или забрюшинного пространства, бактериальная или грибковая инфекция |
Подмышечная | подмышечная стенка, грудная клетка болезнь кошачьих царапин, лимфома, рак груди, силиконовые имплантаты, бруцеллез, меланома | |||
Epitrochlear | Локтевой аспект предплечья и кисти | Инфекции, лимфома, туляреемия 900, саркоидоз | , вторичный саркоидоз||
Паховый | Пенис, мошонка, вульва, влагалище, промежность, ягодичная область, нижняя брюшная стенка, нижний анальный канал | Инфекции голени или стопы, ЗППП (e.g., вирус простого герпеса, гонококковая инфекция, сифилис, шанкроид, паховая гранулема, венерическая лимфогранулема), лимфома, злокачественные новообразования органов малого таза, бубонная чума |
При обнаружении лимфатических узлов следует отметить и описать следующие пять характеристик:
Размер. Узлы обычно считаются нормальными, если они достигают 1 см в диаметре; однако некоторые авторы предполагают, что эпитрохлеарные узлы размером более 0,5 см или паховые узлы более 1,5 см следует рассматривать как патологические.7,8 Существует мало информации, позволяющей предположить, что конкретный диагноз может быть основан на размере узла. Однако в одной серии10 из 213 взрослых с необъяснимой лимфаденопатией ни один пациент с лимфатическим узлом размером менее 1 см 2 (1 см × 1 см) не имел рака, в то время как рак присутствовал у 8 процентов пациентов с узлами размером более 1 см 2 –2,25 см 2 (от 1 см × 1 см до 1,5 см × 1,5 см), а в 38 процентах случаев с узлами больше 2,25 см 2 (1,5 см × 1,5 см). У детей лимфатические узлы более 2 см в диаметре (наряду с аномальной рентгенограммой грудной клетки и отсутствием симптомов уха, носа и горла) были предиктором гранулематозных заболеваний (т.д., туберкулез, болезнь кошачьих царапин или саркоидоз) или рак (преимущественно лимфомы) .11 Эти исследования проводились в специализированных центрах, и выводы могут не применяться в учреждениях первичной медико-санитарной помощи.
Боль / нежность. Когда лимфатический узел быстро увеличивается в размерах, его капсула растягивается и вызывает боль. Боль обычно является результатом воспалительного процесса или нагноения, но боль также может быть результатом кровоизлияния в некротический центр злокачественного узла. Наличие или отсутствие болезненности не позволяет надежно отличить доброкачественные узлы от злокачественных.4
Согласованность. Каменно-твердые узлы обычно являются признаком рака, обычно метастатического. Очень твердые эластичные узлы предполагают лимфому. Более мягкие узлы являются результатом инфекций или воспалительных состояний. Гнойные узлы могут быть неустойчивыми. Термин «шотти» относится к маленьким узлам, которые кажутся под кожей как дробь картечью, которые обнаруживаются в шейных узлах у детей с вирусными заболеваниями.
Матирование. Группа узлов, которые чувствуют себя связанными и движутся как единое целое, называется «матовой». Спутанные узлы могут быть доброкачественными (например,g., туберкулез, саркоидоз или венерическая лимфогранулема) или злокачественные (например, метастатическая карцинома или лимфомы).
Расположение. Анатомическое расположение локализованной аденопатии иногда помогает сузить дифференциальный диагноз. Например, болезнь кошачьих царапин обычно вызывает шейную или подмышечную аденопатию, инфекционный мононуклеоз вызывает шейную аденопатию, а ряд заболеваний, передающихся половым путем, связаны с паховой аденопатией (Таблица 4).
Надключичная лимфаденопатия имеет самый высокий риск злокачественных новообразований, который оценивается в 90 процентов у пациентов старше 40 лет и 25 процентов у пациентов моложе 40 лет.4 Выполнение пациентом маневра Вальсальвы во время пальпации надключичных ямок увеличивает шанс обнаружения узла. Лимфаденопатия правого надключичного узла связана с раком средостения, легких или пищевода. Левый надключичный узел (узел Вирхова) получает лимфатический поток из грудной клетки и брюшной полости и может сигнализировать о патологии в яичках, яичниках, почках, поджелудочной железе, простате, желудке или желчном пузыре. Параумбиликальный узел (узел сестры Джозеф) встречается редко, но может быть признаком новообразования брюшной полости или таза.12
У пациентов с генерализованной лимфаденопатией при физикальном обследовании следует сосредоточить внимание на поиске признаков системного заболевания. Наиболее полезными находками являются сыпь, поражения слизистых оболочек, гепатомегалия, спленомегалия или артрит (Таблица 4). Спленомегалия и лимфаденопатия возникают одновременно при многих состояниях, включая синдромы типа мононуклеоза, лимфолейкоз, лимфому и саркоидоз.
Просмотр / печать таблицы
ТАБЛИЦА 4Оценка предполагаемых причин лимфаденопатии
| Расстройство | Сопутствующие результаты | Тест | ||||
|---|---|---|---|---|---|---|
Синдромы типа мононуклеоза | Синдромы мононуклеозного типа | 9 , атипичный лимфоцитоз | ||||
Вирус Эпштейна-Барра * | Спленомегалия у 50% пациентов | Моноспот, IgM EA | 253002 | От 80 до 90% пациентов не имеют симптомов | Антитела к токсоплазме IgM | |
Цитомегаловирус * | Часто легкие симптомы; пациенты могут иметь гепатит | IgM антитела к ЦМВ, вирусный посев мочи или крови | ||||
Начальные стадии ВИЧ-инфекции * | «гриппоподобное» заболевание, сыпь | антитела к ВИЧ | ||||
Болезнь кошачьих царапин | Лихорадка у трети пациентов; шейные или подмышечные узлы | Обычно клинические критерии; при необходимости биопсия | ||||
Фарингит, вызванный стрептококком группы А, гонококком | Лихорадка, глоточный экссудат, шейные лимфоузлы | Посев из горла на соответствующую среду | ||||
PPD, биопсия | ||||||
Вторичный сифилис * | Сыпь | RPR | ||||
| 03 Гепатит B *, гепатит B * icterus | Функциональные пробы печени, HBsAg | |||||
Венерическая лимфогранулема | Болезненные, спутанные паховые узлы | Серология | 9102||||
Красная волчанка * | Артрит, сыпь, серозит, почечные, неврологические, гематологические нарушения | Клинические критерии, антинуклеарные антитела 9960091 | 92 артрит * | Артрит | Клинические критерии, ревматоидный фактор | |
Лимфома * | Лихорадка, ночная потливость, потеря веса у 20-30% пациентов | |||||
Лейкоз * | Дискразии крови, синяки | Мазок крови, костный мозг | ||||
Сывороточная болезнь * | Лихорадка, недомогание, артралгия; воздействие антисывороток или медикаментов | Клинические критерии, анализы комплемента | ||||
Саркоидоз | Корневые узлы, поражения кожи, одышка | 000203 9005 Лихорадка, конъюнктивит, сыпь, поражения слизистой оболочки | Клинические критерии | |||
Реже причины лимфаденопатии | ||||||
Болезнь Лайма * 9103 | ||||||
Корь * | Лихорадка, конъюнктивит, сыпь, кашель | Клинические критерии, серология | ||||
Краснуха * | серология 9010 2 | |||||
Туляремия | Лихорадка, язва в месте прививки | Посев крови, серология | ||||
Бруцеллез * | Лихорадка, потливость, серология 00 Посев крови | |||||
Чума | Лихорадка, острое заболевание с скоплением болезненных узлов | Посев крови, серология | ||||
Брюшной тиф * | Жар, озноб, головная боль | Посев крови, серология | ||||
Болезнь Стилла * | Лихорадка, сыпь, артрит | Клинические критерии, антинуклеарные антитела, ревматоидный фактор | Мышечные ферменты, ЭМГ, биопсия мышц | |||
Амилоидоз * | Усталость, потеря веса | Биопсия | ||||
Оценка подозреваемых причин
9102Синдромы типа мононуклеоза
Усталость, недомогание, лихорадка, атипичный лимфоцитоз
Моноспот, IgM EA или VCA
Токсоплазмоз *
У 80-90% пациентов нет симптомов
антитела к Cyme105ov2
Часто мягкий сим птомы; пациенты могут иметь гепатит
IgM антитела к ЦМВ, вирусный посев мочи или крови
Начальные стадии ВИЧ-инфекции *
«гриппоподобное» заболевание, сыпь
антитела к ВИЧ
Болезнь кошачьих царапин
Лихорадка у трети пациентов; шейные или подмышечные узлы
Обычно клинические критерии; при необходимости биопсия
Фарингит, вызванный стрептококком группы А, гонококком
Лихорадка, глоточный экссудат, шейные лимфоузлы
Посев из горла на соответствующую среду
PPD, биопсия
Вторичный сифилис *
Сыпь
RPR
Гепатит B *, гепатит B * icterus
Функциональные пробы печени, HBsAg
Венерическая лимфогранулема
Болезненные, спутанные паховые узлы
Серология
Серология
Клинические критерии, посев
Красная волчанка *
Артрит, сыпь, серозит, почечные, неврологические, гематологические нарушения
Клинические критерии, антинуклеарные антитела
9960091
Артрит
Клинические критерии, ревматоидный фактор
Лимфома *
Лихорадка, ночная потливость, потеря веса у 20-30% пациентов
Лейкоз *
Дискразии крови, синяки
Мазок крови, костный мозг
Сывороточная болезнь *
Лихорадка, недомогание, артралгия; воздействие антисывороток или медикаментов
Клинические критерии, анализы комплемента
Саркоидоз
Корневые узлы, поражения кожи, одышка
000203 9005
Лихорадка, конъюнктивит, сыпь, поражения слизистой оболочки
Клинические критерии
Реже причины лимфаденопатии
Болезнь Лайма * 9103
Серология IgM
Корь *
Лихорадка, конъюнктивит, сыпь, кашель
Клинические критерии, серология
Краснуха *
серология
9010 2Туляремия
Лихорадка, язва в месте прививки
Посев крови, серология
Бруцеллез *
Лихорадка, потливость, серология
00
Посев кровиЧума
Лихорадка, острое заболевание с скоплением болезненных узлов
Посев крови, серология
Брюшной тиф *
Посев крови, серология
Болезнь Стилла *
Лихорадка, сыпь, артрит
Клинические критерии, антинуклеарные антитела, ревматоидный фактор
Proximity
, скин смены
Мышечные ферменты, ЭМГ, биопсия мышц
Амилоидоз *
Усталость, потеря веса
Биопсия
Клинические тесты могут быть полезны для лабораторных исследований алгоритма
подтверждающие причину лимфаденопатии, перечислены в таблице 4.Наличие определенных характерных клинических синдромов может помочь врачу определить предполагаемую причину лимфаденопатии.
Синдромы типа мононуклеоза
У пациентов с этими синдромами наблюдаются лимфаденопатия, утомляемость, недомогание, лихорадка и повышенное количество атипичных лимфоцитов. Мононуклеоз чаще всего возникает из-за инфекции вируса Эпштейна-Барра. Наличие типичного синдрома и положительные результаты теста на гетерофильные антитела (Monospot test) подтверждают диагноз.Наиболее частой причиной гетерофил-отрицательного мононуклеоза является раннее инфицирование вирусом Эпштейна-Барра. Ложноотрицательные результаты тестов на гетерофильные антитела особенно часто встречаются у пациентов младше четырех лет. Инфекцию вирусом Эпштейна-Барра можно подтвердить повторением теста на моноспот через 7-10 дней. В редких случаях необходимо подтвердить диагноз с помощью антигена вирусного капсида IgM или титров антител к раннему антигену.
Если антитела к вирусу Эпштейна-Барра отсутствуют, следует рассмотреть другие причины синдрома мононуклеоза.К ним относятся токсоплазмоз, цитомегаловирусная инфекция, стрептококковый фарингит, инфекция гепатита В и инфекция, вызванная вирусом острого иммунодефицита человека (ВИЧ). Острые инфекции, вызванные цитомегаловирусом и токсоплазмой, могут быть идентифицированы с помощью серологии IgM для этих организмов.
Ульцерогландулярный синдром
Этот синдром определяется наличием поражения кожи с регионарной лимфаденопатией. Классическая причина — туляремия, приобретенная при контакте с инфицированным кроликом или клещом; более частые причины включают стрептококковую инфекцию (например, стрептококковую инфекцию).g., импетиго), болезнь кошачьих царапин и болезнь Лайма.
Окулогландулярный синдром
Этот синдром включает сочетание конъюнктивита и связанных с ним преаурикулярных узлов. Общие причины включают вирусный кератоконъюнктивит и болезнь кошачьих царапин, возникающую в результате поражения глаза.
ВИЧ-инфекция
Увеличение лимфатических узлов, которое сохраняется не менее трех месяцев как минимум в двух внеингвинальных областях, определяется как стойкая генерализованная лимфаденопатия и часто встречается у пациентов на ранних стадиях ВИЧ-инфекции.Другие причины генерализованной лимфаденопатии у ВИЧ-инфицированных пациентов включают саркому Капоши, цитомегаловирусную инфекцию, токсоплазмоз, туберкулез, криптококкоз, сифилис и лимфому.
Необъяснимая лимфаденопатия
Когда после первоначальной оценки и после изучения «диагностической» и «суггестивной» ветвей алгоритма (рис. 2) причина лимфаденопатии остается необъясненной, врач должен решить, следует ли проводить конкретную диагноз. Решение будет зависеть в первую очередь от клинических условий, определяемых возрастом пациента, продолжительностью лимфаденопатии, а также характеристиками и расположением узлов.
Генерализованная лимфаденопатия
Поскольку генерализованная лимфаденопатия почти всегда указывает на наличие серьезного системного заболевания, клиницист должен рассмотреть заболевания, перечисленные в таблице 4, и провести специфическое тестирование, как указано. Если диагноз не может быть поставлен, врач должен сделать биопсию узла. Диагностическая ценность биопсии может быть максимизирована за счет эксцизионной биопсии самого большого и наиболее аномального узла (который не обязательно является наиболее доступным узлом).По возможности врач не должен выбирать паховые и подмышечные узлы для биопсии, поскольку они часто показывают только реактивную гиперплазию.
Локальная лимфаденопатия
Если лимфаденопатия локализована, решить, когда проводить биопсию, труднее. Пациенты с доброкачественным клиническим анамнезом, обычным физическим осмотром и отсутствием конституциональных симптомов должны быть повторно обследованы через три-четыре недели, чтобы увидеть, регрессировали ли лимфатические узлы или исчезли. Пациентам с необъяснимой локальной лимфаденопатией, у которых есть конституциональные симптомы или признаки, факторы риска злокачественных новообразований или лимфаденопатия, сохраняющаяся в течение трех-четырех недель, следует пройти биопсию.Следует избегать биопсии у пациентов с вероятным вирусным заболеванием, поскольку патология лимфатических узлов у этих пациентов может иногда симулировать лимфому и приводить к ложноположительному диагнозу злокачественного новообразования.
Начальное лечение
Многие пациенты беспокоятся о причине аномальных лимфатических узлов. Чтобы адекватно развеять их страхи, врач должен спросить пациента о его или ее проблемах и ответить на вопросы о конкретных диагнозах. Когда биопсия откладывается, врач должен объяснить пациенту причину ожидания.Пациентов следует предупредить о необходимости сохранять бдительность в отношении повторного появления узлов, поскольку известно, что лимфоматозные узлы временно регрессируют.
Заключительный комментарий
У большинства пациентов лимфаденопатия имеет легко диагностируемую инфекционную причину. Диагноз менее очевидных причин часто может быть поставлен после рассмотрения возраста пациента, продолжительности лимфаденопатии и наличия локальных признаков или симптомов, конституциональных признаков или эпидемиологических признаков. Когда причина лимфаденопатии остается невыясненной, целесообразен период наблюдения от трех до четырех недель, если клинические условия указывают на высокую вероятность доброкачественного заболевания.
Внезапный отек шеи с сыпью как последнее проявление COVID-19: отчет о болезни | BMC Infectious Diseases
Этот случай показывает, что инфекция SARS-CoV-2 может проявляться внезапным отеком шеи, связанным с пневмонией и сыпью, что подчеркивает необходимость проведения соответствующего дифференциального диагноза при внезапном боковом отеке шеи в контексте пандемии.
Фактически, внезапный боковой отек шеи может быть вызван острой воспалительной реакцией из-за различных патологий, таких как инфекция боковой кисты шеи, абсцесс шеи или заглоточный абсцесс, отек мягких тканей, аневризма, отек подчелюстной железы и щитовидной железы. или заболевания паращитовидных желез и ларингоцеле [3].В нашем случае КТ выявила диффузный отек мягких тканей и диффузные жировые изменения с отеком подкожной клетчатки, подкожной клетчатки, мышечной и глубокой фасциальной плоскостей. Эти данные неспецифичны и могут наблюдаться при других состояниях, таких как воспалительный фасциит, целлюлит, пострадиационные изменения, разрыв кист, воспалительный миозит, травма, лимфедема и васкулит [3]. Лимфоузлы и слюнные железы не увеличены. Принимая во внимание клинические проявления рубца (покраснение), опухоль (опухоль), калорийность (тепло) и результаты визуализации, при дифференциальной диагностике сначала учитывались целлюлит (CFC), воспалительный миозит и васкулит.Также были исключены ородентальные и ротоглоточные причины инфекции. Как анамнестический анамнез мужа пациентки, умершего от COVID-19, так и сопутствующие данные о пневмонии и отеке стенки пищевода предполагают возможную связь с заболеванием COVID-19. Это было подтверждено методом ПЦР мазка из носоглотки. К сожалению, быстрое исчезновение опухоли не позволило отобрать биологические образцы для выделения вируса и цитологической характеристики.
Трудно проверить, в каком контексте может возникнуть целлюлит, воспалительный миозит или васкулит с точки зрения инфекции SARS-CoV-2.Были разработаны различные теории: циркулирующие вирусные частицы в кожных кровеносных сосудах могут быть ответственны за лимфоцитарный васкулит или иммунный ответ на вирусную инфекцию может активировать клетки Лангерганса, вызывая вазодилатацию и спонгиоз [10]. Рецептор ангиотензинпревращающего фермента 2 для SARS-CoV-2 присутствует на эндотелиальных клетках многих органов, включая кожные кровеносные сосуды и артериальные гладкомышечные клетки [10]. Несмотря на отсутствие окончательной причинно-следственной связи, это взаимодействие могло бы объяснить COVID-19-эндотелит системным нарушением функции микроциркуляции в различных сосудистых руслах, что могло быть причиной отека шеи и отека стенки пищевода, о которых сообщалось в нашем случае.
Большинство пациентов, инфицированных Sars-CoV-2, поступили в респираторную клинику или клинику неотложной помощи. Пациент, поступающий в отделение неотложной помощи с необычными симптомами, такими как внезапный отек шеи, может не получить своевременный диагноз и необходимую терапию, что также увеличивает подверженность медицинского персонала Sars-Cov-2.
Наш случай показывает возможность рассмотрения инфекции SARS-CoV-2 при дифференциальной диагностике внезапного отека шеи, принимая во внимание другие типичные симптомы и симптомы COVID-19.Эта презентация может быть случайной, но в описанном контексте, скорее всего, это прямое или косвенное осложнение COVID-19. Внезапный отек шеи можно добавить к растущему списку потенциальных осложнений COVID-19, и будет интересно посмотреть, появятся ли со временем другие подобные случаи. Недавно Gianotti et al. [11] предположили, что женщина с уртикарным бляшкообразным дерматозом на руках и легкой болью в горле могла быть итальянским дерматологом нулевым пациентом, что подтверждено иммуногистохимическими исследованиями нуклеокапсидных антигенов SARS-CoV-2 на парафиновых срезах.
Хотя необходимы дальнейшие исследования связи между отеком шеи и SARS-CoV-2, наше наблюдение может помочь врачам скорой помощи избежать ошибочного диагноза, рассматривая внезапный отек шеи с сыпью как возможный признак COVID-19, когда все остальные различия диагнозы были исключены в контексте пандемии.
Односторонняя шейная лимфаденопатия — AMBOSS
Резюме
Односторонняя шейная лимфаденопатия (UCL) относится к локализованным опухшим лимфатическим узлам на одной стороне шеи и обычно ассоциируется с бактериальными инфекциями.Острый UCL чаще всего вызывается видами S. aureus и Streptococcus, тогда как хронический UCL является результатом туберкулезных или нетуберкулезных микобактериальных инфекций. UCL чаще всего наблюдается у детей в возрасте до 5 лет и обычно поражает подчелюстные или глубокие шейные лимфатические узлы. При остром UCL они часто бывают болезненными, теплыми и подвижными и могут сопровождаться лихорадкой и недомоганием. Хронически воспаленные лимфатические узлы обычно безболезненны, со временем уплотняются и матируются. Лабораторные тесты на воспалительные маркеры, серологические исследования и бактериальные культуры из образцов гноя используются для наблюдения за течением заболевания и выявления патогенов.Для исключения злокачественной этиологии может потребоваться биопсия. В большинстве случаев UCL лечат эмпирически с помощью антибиотиков, таких как клиндамицин, для лечения наиболее распространенных патогенов. Хирургический разрез и дренирование могут быть показаны при гнойном лимфадените.
Эпидемиология
- Возраст: чаще всего встречается у детей
Эпидемиологические данные относятся к США, если не указано иное.
Этиология
- Чаще всего в ответ на бактериальные инфекции (до> 80% случаев)
- Острая продолжительность
- с.aureus
- Стрептококки группы А (например, Streptococcus pyogenes)
- Оральные анаэробы
- Стрептококк группы B (GBS)
- Францизелла туларенская
- Подострая или хроническая
- Нетуберкулезные микобактерии (например, M. avium-intracellulare и M. scrofulaceum)
- Микобактерии туберкулеза
- Bartonella henselae
- Toxoplasma gondii
- Острая продолжительность
- Болезнь Кавасаки, синдром PFAPA
- Злокачественные новообразования: лейкемия, лимфома, метастазы рака слизистой оболочки полости рта.
- Заболевания соединительной ткани (например,g., ювенильный ревматоидный артрит, системная красная волчанка)
Клинические особенности
- Обычно ребенок выглядит здоровым; возможно наличие в анамнезе предшествующей инфекции верхних дыхательных путей или стоматологических заболеваний
- Может иметь симптомы основной инфекции (например, лихорадка, недомогание, тахикардия)
- Поражение лимфатических узлов
- Наиболее часто: подчелюстные или глубокие шейные узлы (> 80% случаев)
- 3–6 см размером, нежная, теплая, возможно, эритематозная кожа над узлом
- Лимфатические узлы могут со временем колебаться и образовывать абсцесс или уплотняться.
- Хронические случаи: коварное увеличение; безболезненные, неподвижные, спутанные узлы; может образовываться в пазухи
Диагностика
- Лабораторные исследования
- Общий анализ крови, СОЭ, СРБ
- Серология; : при подозрении на туляремию или болезнь кошачьих царапин
- Туберкулиновая проба при хронических заболеваниях
- Бактериальный посев
- Культура крови
- Мазок из горла и ротовой полости
- Окраска по Граму и посев материала, полученного при тонкоигольной аспирации
- Гистопатологическая оценка образца, полученного при эксцизионной биопсии
- Визуализация: ультразвуковое исследование или компьютерная томография.
Дифференциальные диагнозы
- Односторонний
- Врожденные образования шеи
- Поднижнечелюстной абсцесс
- Опухоли щитовидной железы
- Метастатический рак
- Двусторонние
- Вирусные инфекции: цитомегаловирус, вирус Эпштейна-Барра
- Стрептококковый фарингит
- Токсоплазмоз
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Лечение
- Антибиотики
- Детям без лихорадки и без болезненной лимфаденопатии может быть рекомендовано консервативное лечение путем активного наблюдения за регрессом заболевания.
- Все остальные случаи лечат эмпирически пероральными антибиотиками в течение 10–14 дней (например, клиндамицином).
- При устойчивости к MRSA или клиндамицину: TMP-SMX, доксициклин
- Поддерживающая терапия: жаропонижающие, анальгетики, теплые компрессы
- Хирургические меры: разрез и дренирование больших абсцессов.
Обследование лимфатических узлов шеи и горла
Все мы знаем, как увеличиваются лимфатические узлы при простуде.Иногда это похоже на то, как терапевт осматривает лимфатические узлы, что также полезно делать в качестве специализированного физиотерапевта в оро-черепно-лицевой области во время физического осмотра. Таким образом можно ответить на гипотезу или опровергнуть ее.
Позвольте мне прежде всего подчеркнуть, что нужно знать о так называемых красных флажках, прежде чем мы проведем медицинский осмотр.
Они определены как факторы риска для оценки и лечения.
Красный флаг означает все травматические, опухолевые и воспалительные процессы, требующие немедленной медицинской помощи.Наши скрининговые вопросы дают нам ответ на вопрос, нуждается ли наш пациент в медицинской помощи. (1)
Красные флаги / сигналы тревоги, указывающие на злокачественность шеи и горла, Европейское общество головы и шеи (2017):
• Болезненный / чувствительный язык — незаживающее поражение
• Красно-белые слизистые оболочки во рту
• Боль в горле (> 3 недель)
• Постоянная охриплость (> 3 недель)
• Боль и / или трудности при глотании
• Отек на шее
• Односторонняя заложенность носа и / или кровянистые выделения из носа
Терапевты, работающие по рецепту (пациенты, которые были направлены и осмотрены медицинским специалистом), редко нуждаются в проверке на наличие красных флажков, поскольку они, как правило, уже исключены медицинским специалистом.Иногда пациентам ложно ставят простой диагноз, такой как головная боль напряжения или миалгия жевательных мышц; Если во время нашего медицинского осмотра характеристики не подходят, терапевт должен быть предупрежден и без промедления направить пациента обратно к специалисту или терапевту. (1)
Прочтите в этом блоге о важности исследования лимфатических узлов в физиотерапии и задайте себе вопрос, сколько внимания вы должны уделять этому вопросу.
Предпосылки
В черепно-лицевой и нижней челюсти терапевт часто лечит асимметрию.Пораженная лимфатическая ткань может вызвать асимметрию лица. Изменения в черепно-лицевой области можно рассматривать как проблему, отличную от лимфатической ткани, и, таким образом, маскировать реальную проблему. (1)
Увеличенные лимфатические узлы могут иметь три причины:
• Специфические и специфические воспаления.
• Метастазы опухолевых клеток из окружающей ткани.
• Опухоли лимфатической системы (2).
Когда при субъективном осмотре нет четких признаков краниомандибулярной и лицевой дисфункции, но наблюдается явная доминирующая асимметрия в мягких тканях, и этот дискомфорт не наблюдается у E.N.T. врач или другой специалист, терапевт может провести глобальное пальпаторное исследование лимфатических узлов (1).
Знание лимфатической системы должно быть важной клинической стандартной практикой (3).
Пальпация, например, является хорошим инструментом для выявления патологии лимфатических узлов в области головы и шеи и может быть классифицирована несколькими способами:
Layout
Принято следовать классификации лимфатических узлов на шее, принятой Американским обществом хирургии головы и шеи (4).Единое описание расположения лимфатических узлов важно для диагностики; часто существует взаимосвязь между локализацией увеличенных лимфатических узлов и причиной отека. В основе этого находится дренаж лимфатических узлов (5, 6).
Шея разделена на шесть уровней:
Уровень I, Подбородочные и подчелюстные лимфатические узлы.
Уровень II, Группа верхних яремных лимфатических узлов.
Уровень III, Группа средних яремных лимфатических узлов.
Уровень IV, Группа нижних яремных лимфатических узлов.
Уровень V, группа задних лимфатических узлов.
Уровень VI, Группа лимфатических узлов переднего треугольника шеи.
Помимо этой классификации, согласно классификации Американского общества хирургии головы и шеи, как указано ниже, согласно Berghaus et al. (7) обычно достаточно для выявления отклонений и рассмотрения возможности направления пациента к специалисту.
Проведение обследования:
Терапевт стоит за пациентом, сидящим в вертикальном положении с сгибанием шейного отдела позвоночника на 20-30 градусов.Пальпация проводится обеими руками для сравнения с обеих сторон. Таким образом, экономия времени — сначала обследование субментально, затем по направлению к angulus mandibularis, через переднечерепную к грудино-ключично-сосцевидной мышце (яремную), надключичное пространство, а затем по краю трапециевидной мышцы (pars descendens) в направлении затылка. (Нучал) (1). Держите руки и пальцы ровно и начните параллельно коже. Пальцы растягиваются и делают растирание или несколько скручивающие движения.Пальпация может быть болезненной, поэтому внимательно следите за реакцией пациента (8).
Проведение осмотра (фото Даана Бредеваута) (1) Фото: 1. Субментальная, 2. угол нижней челюсти, 3.Яремная, 4. надключичная, 5.Нучал |
Оценка
Нормальный лимфатический узел небольшой, примерно 3-7 мм, обычно имеет форму катушки, гладкий, с острыми краями, эластичный по консистенции, не срастается с кожей или подлежащими тканями и не болезнен при пальпации. Нормальный лимфатический узел на шее едва заметен. При пальпации ощущаются как упругие шарики (8).
Лимфатические узлы можно принять за мышцу (или артерию). Вы должны уметь вращать лимфатический узел в двух направлениях; вверх и вниз и слева направо. Для мышцы или артерии это невозможно в этих двух направлениях (8).
Клиническая интерпретация результатов
Лимфатические узлы в области головы и шеи не видны при нормальных обстоятельствах и с трудом поддаются пальпации. После воспаления в области головы и шеи часто реактивно несколько увеличиваются лимфатические узлы.В этом случае узел также становится немного более плотным (8).
Размер: Размер лимфатических узлов мало говорит о серьезности заболевания, только при очень больших узлах повышается вероятность тяжелого заболевания.
Боль: Боль при пальпации указывает на активное воспаление. Иногда кожа над лимфатическим узлом кажется красной и теплой на ощупь.
Консистенция: мягкий лимфатический узел обычно безвреден. Очень твердые лимфатические узлы часто возникают из-за метастазов, но твердость также наблюдается при некоторых формах болезни Ходжкина и гранулематозных воспалений.Резиновая консистенция больше подходит для злокачественной лимфомы и хронического лейкоза.
Локализация: наличие надключичных лимфатических узлов подозревается на злокачественное новообразование. Слева в надключичном пространстве находится особый лимфатический узел (железа Вирхова), который имеет особое значение, потому что он расположен в области дренажа грудного протока. Когда этот лимфатический узел увеличен патологически, вы должны учитывать метастаз опухоли в области, включающей лимфогенный дренаж через грудной проток (например, желудок, желчный пузырь, яичник, поджелудочную железу, легкое и яичко) (5).Рак легких и молочной железы часто метастазирует в ту же сторону, что и источник. Кроме того, патологические подключичные лимфатические узлы встречаются как слева, так и справа.
Слияние: увеличенные лимфатические узлы, сросшиеся друг с другом или с кожей, подозреваются на активную инфекцию или злокачественное новообразование.
Заключение:
Клиницисты, работающие в области орально-лицевой области, такие как специализированные физиотерапевты, речевые патологи и дантисты, нуждаются в клинических знаниях о патологии лимфатических узлов и должны пытаться различать доброкачественные и злокачественные лимфатические узлы.
Терапевт CRAFTA® обучен, когда дело доходит до этого обследования, поэтому рекомендуется и фактически необходимо включать эту часть обследования на регулярной основе, чтобы обеспечить хорошее клиническое обоснование. Возможная ловушка для физиотерапевта заключается в предположении, что пациенты, пришедшие по рецепту врача, уже были обследованы путем пальпации лимфатических узлов. Поэтому рекомендуется интегрировать это физическое обследование в общий осмотр.
Интегрируйте и реагируйте! …….И если вы уже этим занимаетесь, молодец!
Удачи.
Автор:
Даан Бредевут, учитель CRAFTA® в сфере образования
Артикул:
1. Фон Пиккарц Х. 2015. Кифер, Гесихтс-унд Зервикальрегион. Neuromuskuloskeletales Assessment und behandelungsstrategien. Штутгарт: Георг Тиме Верлаг.
2. Швенцер М., Эренфилд М. Гримм Г. 2002. Spezielle Chirurgie. Группа 2: Zahn-Mund Kiefer-Heilkunde. Штутгарт: Георг Тиме Верлаг
3.Бикли LS. 2009. Руководство Бейтса по физическому осмотру и сбору анамнеза. Филадельфия: Липпинкотт Уильямс и Уилкинс
4. Роббинс К.Т., Медина Дж.Э., Вулф Г.Т., Левин П.А., Сешнс РБ и др. 1991. Стандартизация терминологии рассечения шеи. Арка Отоларингол. Head Neck Surg. 117: 601-05
5. Kramer WLM. 2006. Обработка chirurgisch onderzoek. Адрес: Bohn Stafleu van Loghum
.6. Хьюзинг Э. Х., Сноу Б. Б., де Фриз Н. 2007. Кил, neus- en oorheelkunde en hoofd halschirurgie.Адрес: Bohn Stafleu van Loghum
.7. Berghaus A, Rettinger G, Bohme G. 1996. Hals-Nasen-Ohren-Heilkunde, Stuttgart: Hippokrates
8. Buis J, de Jongh TOH. 2010. Onderzoek van de lymfeklieren. Нед. Tijdschr. Geneeskd. 154: A2652
9. Токуда Y, Кишаба Y, Като Дж, Наказато Н. 2003. Оценка достоверности модели для идентификации пациентов для биопсии лимфатических узлов. Медицина. 82: 414-8
Случай реактивной шейной лимфаденопатии с некрозом жира, поражающим соседние сосудистые структуры
Нежная масса шеи у взрослых может быть диагностической проблемой из-за широкого дифференциального диагноза, который варьируется от реактивной лимфаденопатии до злокачественных новообразований.В этом отчете мы описываем случай молодой женщины с необычно большим и болезненным реактивным лимфатическим узлом с некрозом жира. Одни только результаты диагностической визуализации имитировали золотуху и злокачественные новообразования, что потребовало полного обследования. Кроме того, увеличенный лимфатический узел сдавливал внутреннюю яремную вену при использовании пациентом оральных контрацептивов, вызывая беспокойство по поводу синдрома Лемьера или тромбоза внутренней яремной вены. В этом отчете показано, как в соответствующем клиническом контексте, особенно с вовлечением соседних респираторных или нервно-сосудистых структур, может быть показано агрессивное диагностическое тестирование.
1. Случай
19-летняя студентка колледжа поступила в отделение неотложной помощи университета с болезненной опухолью на левой стороне шеи. Припухлость началась двумя неделями раньше. Болезнь прогрессировала медленно, но резко обострилась за предыдущие четыре дня. У нее не было боли в горле, но она подтвердила ухудшение одинофагии за четыре дня до этого. Она отрицала одышку, стридор или трудности с очищением секретов. Она отрицала лихорадку, кожную сыпь или подмышечную / паховую лимфаденопатию.Она не вспомнила никаких провоцирующих травм или предшествующих симптомов болезни. Однако на прошлой неделе она одобряла ночной озноб.
История болезни пациента ограничивалась диагнозом стрептококкового фарингита месяцем ранее, который лечился амоксициллином. В ее хирургическом анамнезе была двусторонняя тонзиллэктомия в возрасте восьми лет. У нее не было аллергии, и ее единственным ежедневным лекарством были оральные противозачаточные таблетки эстрогена (OCP). Она не помнила семейного анамнеза гематологических заболеваний или злокачественных новообразований головы и шеи.
Пациентка родилась и выросла в Калифорнии и никогда не выезжала за пределы США или Европы. У нее не было ни факторов риска туберкулеза (ТБ), ни контактов с ТБ. Она не контактировала с домашними животными или животными. Она отрицала употребление наркотиков и табака, хотя призналась, что регулярно употребляла алкоголь. Примечательно, что недавний диагноз пациенту со стрептококковым фарингитом был поставлен после поездки на музыкальный фестиваль в калифорнийской пустыне. У нескольких друзей, с которыми она путешествовала, появились похожие симптомы, и в каждом из их случаев окончательный диагноз — стрептококковый фарингит.
1.1. Результаты физикального осмотра
Показатели жизнедеятельности пациента по прибытии показали артериальное давление 122/75, пульс 84, температуру 37,1 градуса Цельсия и частоту дыхания 12. Физикальное обследование показало, что хорошо развитая женщина не испытывает острых расстройств . Глотка чистая, без эритемы и экссудата. У нее была неэритематозная, очень нежная масса на левой боковой шее над грудинно-ключично-сосцевидной мышцей, размером примерно четыре сантиметра (см) в диаметре и три см в высоту.Кожа на шее не была повреждена. Остаток экзамена прошел без примечаний.
1.2. Результаты лабораторных исследований
Электролиты и функциональные пробы печени пациента были в пределах нормы. Общий анализ крови показал повышенное количество лейкоцитов — 12,85 с преобладанием нейтрофилов на уровне 75 процентов. Абсолютное количество нейтрофилов составляло 9,6, а абсолютное количество лимфоцитов — 2,1. Абсолютное количество моноцитов было немного повышено до 1,1. В остальном ее CBC был ничем не примечательным.
Вирус иммунодефицита человека (ВИЧ), цитомегаловирус (CMV) IgM, человеческий простой IgM вирус, вирус Эпштейна-Барра, Bartonella henselae , Coccidioides и Toxoplasma gondii были отрицательными. Тест QuantiFERON-TB Gold (Quant-Gold) также был отрицательным. Уровень лактатдегидрогеназы (ЛДГ) в норме.
1.3. Диагностическая визуализация
Рентген грудной клетки пациента без особенностей. Прикроватное ультразвуковое исследование шеи показало результаты, согласующиеся с лимфаденопатией, с локализацией самого большого лимфатического узла на уровне IIB.Компьютерная томография (КТ) шеи с контрастным усилением выявила двустороннюю многоуровневую шейную лимфаденопатию с самой большой массой, измеренной в см в левой части шеи. Площадь центральной гиподенсированной области этого узла составляла см. Левая внутренняя яремная вена (IJ) осталась открытой, но ее калибр уменьшился вследствие масс-эффекта от самого большого узла (рис. 1). Диаметр вены IJ составил 0,95 см справа и 0,27 см слева. Радиолог считает, что это вероятный некротический лимфатический узел. (Фигура 1).
В связи с впечатляющей клинической картиной, гиперкоагуляцией (использование ОКП), веностазом (изменения калибра IJ) и опасениями по поводу нарушения дыхательных путей пациент был госпитализирован для ускоренного обследования и лечения. Кроме того, поскольку поздняя диагностика рака головы и шеи связана с более низкой выживаемостью, немедленно обратились за консультацией в отоларинголог [1].
1.4. Больничный курс
Дыхательные пути пациента оставались проходимыми и не требовали немедленного вмешательства. Учитывая высокое подозрение на инфекцию, пациенту был начат эмпирический прием ампициллин-сульбактама.Отек начал уменьшаться в течение курса лечения, а количество лейкоцитов у пациента снизилось и нормализовалось через три дня после начала лечения.
На 2-й день больницы пациенту была сделана стержневая биопсия под контролем УЗИ. Патология ткани показала фиброзно-жировую ткань с острым воспалением и некрозом жировой ткани. Окраска по Граму и окрашивание образца кислотоустойчивыми бациллами (КУБ) были отрицательными, как и окраска гомори метенамином серебром. Бактериальные и грибковые культуры аспирата впоследствии были отрицательными.Цитология показала большое количество нейтрофилов на фоне гистиоцитов и случайных рассеянных лимфоцитов. Проточная цитометрия дала отрицательный результат на моноклональную пролиферацию (рис. 2).
Состояние пациента продолжало улучшаться. Однако из-за диагностической неопределенности образца стержневой иглы эксцизионная биопсия была выполнена на 4-й день госпиталя. Окончательная патология показала смесь Т- и В-клеток и нерегулярных фрагментов лимфоидной коры без ограничения легкой цепи, гранулем или других очагов. поражения.Эти результаты соответствовали реактивной лимфоидной ткани. Размер и болезненность лимфатических узлов продолжали уменьшаться, и пациент был выписан с мерами предосторожности и амбулаторным наблюдением на 6-й день больницы.
1.5. Диагноз
Диагноз — реактивный лимфоузел.
2. Обсуждение
Нежное новообразование на шее — частый симптом у взрослого населения [2, 3]. Оценка образования на шее начинается с тщательного сбора анамнеза, связанного с поражением (т.е., местонахождение, миграция, временное течение и связанные симптомы). Следует проанализировать факторы риска для конкретного пациента, такие как предыдущая травма, соответствующие поездки, контакты с животными и история болезни [2, 3]. Физический осмотр должен включать не только характеристику поражения, но также оценку целостности и функции черепных нервов. Безопасность дыхательных путей имеет решающее значение и должна быть проверена во время первоначальной оценки. Любые признаки возможного надвигающегося респираторного нарушения требуют госпитализации [4].Следует учитывать возможную одонтогенную этиологию, например кариес зубов, поскольку инфекционные осложнения могут негативно повлиять на курс лечения [3].
Как правило, опухшие узлы, отличные от надключичных узлов / узлов уровня V, обычно возникают в результате реактивной лимфаденопатии или инфекционного / вирусного лимфаденита [5–7]. В данном случае умеренный лейкоцитоз и нормальный уровень ЛДГ снизили подозрение на злокачественное новообразование. Однако возможное лимфатическое распространение скрытого первичного рака оставалось на дифференциале, особенно когда узлы уровня IIB дренируют ротоглотку и носоглотку [8].У этого пациента самый большой лимфатический узел находился на уровне IIB с максимальным диаметром 4,1 см. Общепринятым рентгенологическим критерием злокачественности лимфатических узлов является соотношение размеров длинной и короткой осей менее 2 [6, 9]. В данном случае соотношение составляло 1,52 с признаками некротической сердцевины, и это потребовало дальнейшего исследования. Следует отметить, что КТ шеи чувствительна, но не специфична для дифференциации воспаленного лимфатического узла или абсцесса от метастатического рака, поскольку они часто выглядят идентичными на изображениях [2].
Туберкулезный шейный лимфаденит (т. Е. Золотуха или болезнь Кинга), пожалуй, самая известная этиология образования на шее. Золотуха чаще всего проявляется у молодых пациентов в виде больших безболезненных лимфатических узлов [10, 11]. Интересно, что только у одной трети пациентов со золотулой в анамнезе имеется документально подтвержденный туберкулез [12, 13]. Основные признаки золотухи на КТ включают центральный некроз, матирование узлов и минимальный периаденит [14]. Золотым стандартом диагностики золотухи является забор образцов ткани, окрашивание и посев КУБ.Однако новый тест Quant-Gold обнаруживает высвобождение интерферона- γ лейкоцитами, которые сенсибилизируются после инкубации с синтетическими пептидами, подобными белкам Mycobacterium tuberculosis . Тест Quant-Gold может также обнаруживать нетуберкулезные микобактерии, поскольку идентичные белки также обнаружены у видов Mycobacterium kansasii, Mycobacterium szulgai и Mycobacterium marinum [15, 16]. Хотя у пациента в этом случае было болезненное образование на шее и отрицательные результаты окрашивания и посева КУБ, было бы критически важно исключить легочное поражение, если бы был поставлен диагноз золотухи, поскольку это имеет большое значение для общественного здравоохранения [11] .
Другие редкие причины новообразований шеи включают болезнь Кикучи, болезнь Кастлемана, болезнь Кимуры и болезнь Розай-Дорфмана. Среди них болезнь Кикучи была поставлена на первый план, потому что она обычно проявляется у молодой женщины в виде шейной лимфаденопатии, связанной с лихорадкой и конституциональными симптомами [17]. Диагноз ставится на основании гистологического исследования тканевых лимфатических узлов, демонстрирующего паракортикальные области некроза с пролиферацией гистиоцитов в отсутствие нейтрофилов [18]. Естественная история мягкая и в конечном итоге самоограничивающая [18].Анализ ткани эксцизионной биопсии в этом случае показал большое количество нейтрофилов; это устранило болезнь Кикучи из дифференциала.
Бактериальная инфекция может вызвать лимфаденопатию из-за активированной воспалительной реакции или прямого гематогенного распространения бактерий в узлы. Реактивная лимфаденопатия также возникает при стимуляции иммунной системы региональными инфекционными процессами, такими как инфекции верхних дыхательных путей, стоматит или кариес зубов [14, 19]. Многие вирусные инфекции, включая ВИЧ, инфекционный мононуклеоз и ЦМВ, могут привести к значительному отеку шейных лимфатических узлов через этот механизм.Бактерии одонтогенной или слюнной инфекции могут напрямую перемещаться в шейные узлы, что приводит к явному образованию абсцесса [2]. У пациентов с бактериальными абсцессами наблюдаются боль, отек и эритема, а также возможно повышение температуры тела. В данном случае рассматриваемым бактериальным абсцессом была болезнь кошачьих царапин, которая вызывается бактериями Bartonella henselae и часто встречается у пациентов моложе 21 года с очень болезненными лимфатическими узлами [19, 20]. Серологический анализ IgM / IgG является предпочтительным диагностическим тестом для B.henselae инфекция. В данном случае серологический анализ был отрицательным.
Плохо контролируемые одонтогенные инфекции или инфекции глотки могут привести к сосудистым осложнениям. У пациента в этом случае было по крайней мере два элемента триады Вирхова: гиперкоагуляция (использование ОКП) и застой кровотока (снижение калибра IJ на 25%). Сосудистые осложнения встречаются редко, но к ним относятся венозный тромбоз IJ (IJVT) и тромбофлебит вены IJ (синдром Лемьера). IJVT чаще всего возникает при инфекции центральной линии или опухолевой инвазии в сосудистую сеть [21, 22].Синдром Лемьера характеризуется триадой недавней инфекции ротоглотки, IJVT, идентифицированного на КТ, и подтвержденной анаэробной бактериальной инфекции (чаще всего Fusobacterium necrophorum ) [23]. Примерно 30% пациентов страдают предшествующей инфекцией верхних дыхательных путей. При первом обращении у 23% пациентов наблюдается опухоль в шее и примерно 20% жалуются на боль в шее [24]. Хотя это и бывает редко, у пациентки в этом случае в недавнем анамнезе был фарингит, и у нее был повышенный риск тромбоза из-за приема ОКП; Поэтому во время госпитализации за ней внимательно наблюдали.
В конечном итоге был сделан вывод, что причиной лимфаденопатии пациента была скрытая хроническая бактериальная инфекция. Была выдвинута гипотеза, что в анамнезе она перенесла тонзиллэктомию, что сделало ротоглотку более подверженной инфекциям. Из-за степени отека и значительной компрессии левой межжелудочковой ямки в условиях гиперкоагуляции, госпитализация и обширное обследование были клинически оправданы. Хотя ни это осложнение, ни респираторный компромисс не развились, и хотя все окрашивания, посевы и серологические исследования были отрицательными, этот случай служит напоминанием о том, что реактивные лимфатические узлы могут имитировать многие черты классических инфекционных и неопластических процессов, могут вырасти до огромных размеров и может сжимать критически важные смежные конструкции.
Конкурирующие интересы
Авторы заявляют, что у них нет конкурирующих интересов.
Благодарности
Авторы признательны за проницательные комментарии д-ра Индерприта Сайни, д-ра Эрин Доулинг, Дарьи Гот, д-ра Оз Симел и д-ра Эшли Кита.
Увеличенные лимфатические узлы могут быть побочным эффектом вакцины COVID-19 и ошибочно приняты за рак, говорят врачи
Увеличенные лимфатические узлы могут быть побочным эффектом вакцины COVID-19
Доктор Констанс Леман, руководитель отделения визуализации молочных желез в больнице общего профиля Массачусетса , обсуждает этот побочный эффект вакцины COVID-19 и его значение для пациентов.
BOSTON — Увеличение лимфатических узлов может быть нормальным и ожидаемым побочным эффектом после вакцинации COVID-19, говорят врачи, и многие работают над распространением информации, чтобы уменьшить страх пациентов перед раком и избежать ненужных анализов. .
По мере распространения вакцины против коронавируса в США врачи наблюдают все больше пациентов с увеличенными лимфатическими узлами под подмышкой, вдоль ключицы и даже до шеи. Этот естественный ответ может возникать на той стороне, где человек получил инъекцию, и был признанным побочным эффектом в клинических испытаниях Moderna и Pfizer-BioNtech.
Это также может произойти в ответ на другие вакцины, помимо COVID-19.
«На самом деле это хороший знак того, что ваше тело реагирует на эту вакцину и вырабатывает отличные антитела для борьбы с вирусом COVID в случае, если вы когда-либо с ним соприкоснетесь», — сказала д-р Констанс Леман, руководитель отдела груди. Снимки в Массачусетской больнице общего профиля.
Представленное изображение показывает маммограмму левой груди, показывающую увеличенный подмышечный лимфатический узел. (Фото: больница общего профиля Массачусетса)
Лимфатические узлы помогают организму бороться с инфекциями, действуя как фильтр и улавливая вирусы, бактерии и другие причины болезней.
Увеличение лимфатических узлов обычно происходит в результате инфекции, вызванной бактериями или вирусами. В некоторых случаях они могут указывать на рак. По данным клиники Кливленда, лимфатические узлы — это одна из областей, где чаще всего распространяется рак груди.
В январе Леман и ее коллеги из больничного центра визуализации груди в Бостоне начали замечать больше пациентов с увеличенными лимфатическими узлами при маммографии, проходящих обследование на рак груди. До пандемии не было обычной практики спрашивать женщин о ранее сделанных вакцинах во время маммографии.
Достаточно скоро врачи отделения радиологии в Массачусетсе начали обсуждать это же явление в других отделах, таких как визуализация брюшной полости и грудной клетки.
«Мы все думали, что это, вероятно, проявится у всех типов пациентов, а не только у тех, кто приходит на маммографию», — вспоминает она, отмечая аналогичные случаи при обычной МРТ плеча и ультразвуковом скрининге у другого пациента после того, как успешно лечился от рака щитовидной железы.
С тех пор Леман и ее коллеги опубликовали журнальные статьи по этой теме и говорят, что для центров визуализации важно спрашивать пациентов, получили ли они вакцину от COVID-19, узнавать, когда она была введена и где она вводилась в организме. Если это была двухдозовая вакцина, пациенты должны сообщить, получали ли они первую или вторую прививку в последний раз.
В большинстве случаев дополнительных тестов на увеличение лимфатических узлов после недавних прививок не требуется — если опухоль не сохраняется или у человека есть другие проблемы со здоровьем.По мере того, как более широкие слои населения получают прививки, еще предстоит узнать больше, но врачи считают, что эти симптомы обычно должны исчезнуть в течение шести недель.
Расширенное интервью: эксперт объясняет, как действуют вакцины против COVID-19, и побочные эффекты после прививок.
Доктор Уильямс Мосс, эпидемиолог и исполнительный директор Международного центра доступа к вакцинам в Johns Hopkins, объясняет, как работают вакцины мРНК от Pfizer и Moderna, и почему побочные эффекты более вероятны после 2-го приема.
Они также делятся письмами с пациентами в этой ситуации, в которых говорится: «Лимфатические узлы в области вашей подмышки, которые мы видим на вашей маммограмме, больше на той стороне, где вы недавно получили вакцину от COVID-19. Увеличенные лимфатические узлы являются обычным явлением после вакцины COVID-19 и являются нормальной реакцией вашего организма на вакцину. Однако, если вы чувствуете опухоль в подмышечной впадине, которая сохраняется более шести недель после вакцинации, вам следует сообщить об этом своему врачу ».
Lehman заявляет, что они стремятся распространить информацию об этом еще на начальных этапах кампании массовой вакцинации в стране.Врачи надеются сократить количество ненужных биопсий или дополнительных изображений лимфатических узлов и предотвратить дополнительное беспокойство у пациентов, которые могут опасаться худшего, не зная об этом побочном эффекте вакцины.
«Пациенты, которых я чувствую, больше всего, к которым я искренне обращаюсь, — это те, кто проходит обследование на наличие рака», — сказал Леман. «Им сказали, что у них рак, а затем они замечают, что их узлы опухли, и тогда возникает беспокойство:« Может ли это быть злокачественная опухоль? »Это вызывает такое беспокойство и такой страх, и мы хотим немедленно решить эту проблему.
Леман сказала, что она также думает о пациентах, которые успешно прошли курс лечения от рака и теперь старательно возвращаются на контрольное сканирование.
«Это действительно сложно, когда эти пациенты слышат:« Мы видим что-то в ваших лимфатических узлах ». мы хотим получить информацию », — добавила она.
Тем не менее, в некоторых случаях потребуется биопсия или дополнительная визуализация. Несмотря на то, что такая реакция на вакцину нормальная, пациенты по-прежнему будут присутствовать в США.С. поставлен диагноз лимфома, метастатический рак груди или другой метастатический рак.
«С одной стороны, центры были очень обеспокоены лимфатическими узлами и даже дошли до крайности, сделав биопсию лимфатических узлов, чтобы убедиться, что они не раковые. Это действительно крайность, от которой мы все стараемся держаться подальше. . Но другая крайность: люди говорили, что дело всегда в вакцине, и не беспокойтесь об этом вообще. Просто продолжайте, как всегда, и это крайность, в которой мы тоже не хотим приземляться », — сказал Леман. .
Некоторые специалисты в этой области предлагают отложить плановую визуализацию по крайней мере на шесть недель после последней дозы вакцины. Lehman считает, что это должно быть решение местного сообщества, основанное на имеющихся ресурсах, но отмечает тысячи женщин, которые уже пропустили плановую маммографию в 2020 году из-за пандемии.
«Мы пытаемся втянуть их сейчас. Мне не нужны дополнительные препятствия», — сказала она. «Я думаю, это так важно, чтобы мы просто доставили наших пациентов».
СВЯЗАННЫЙ: Влияние COVID-19 на лечение онкологических заболеваний было «глубоким», по словам экспертов, из-за того, что многие плановые обследования откладывались.
Те, кто еще не получил вакцину COVID-19, могут запросить инъекцию в определенную руку или даже в бедре, как одобрено U.S. Центры по контролю и профилактике заболеваний.
Тем, у кого в прошлом был диагностирован рак или которые в настоящее время проходят лечение, Lehman посоветовал подумать о том, чтобы сделать инъекцию как можно дальше от места нахождения рака в организме.

 Одиночный болезненный узел, скорее всего, сигнализирует о лимфадените. Безболезненность может указывать на образование опухоли в узле. Если же на шее воспаляется большое количество узлов, возможно в организме активно размножаются вирусы или бактерии или же формируется опухоль крови.
Одиночный болезненный узел, скорее всего, сигнализирует о лимфадените. Безболезненность может указывать на образование опухоли в узле. Если же на шее воспаляется большое количество узлов, возможно в организме активно размножаются вирусы или бактерии или же формируется опухоль крови.

Добавить комментарий